
✨ Новая услуга в нашей клинике!
Мы рады сообщить о запуске срочного преимплантационного генетического исследования на анеуплоидии (ПГТ-А).
ПГТ-А — это современный метод диагностики, который позволяет оценить хромосомный набор эмбриона до переноса в полость матки.
Это помогает:
— повысить вероятность успешной беременности
— снизить риск выкидыша
— сократить время до наступления долгожданного результата
⚡ Теперь доступен срочный формат исследования
⏱ Срок выполнения — всего 7 рабочих дней с момента поступления материала в лабораторию.
Специальное предложение: при проведении ПГТ-А в нашей сети консультация врача-генетика — бесплатно.
Да, стимуляция яичников при подготовке к ЭКО может временно изменить менструальный цикл. Но эти изменения — ожидаемый и обратимый процесс, а не признак того, что с организмом «что-то не так». Разберемся, почему цикл сбивается, как долго длится восстановление и когда стоит беспокоиться.
Почему стимуляция влияет на цикл?
В программе ЭКО используются высокие дозы гормональных препаратов — аналогов собственных гормонов женщины, от которых зависит работа яичников и матки . Это необходимо, чтобы получить не одну, а сразу несколько зрелых яйцеклеток.
Такое вмешательство не может пройти незамеченным. Гормональный фон после отмены препаратов возвращается к естественному не мгновенно. Организму нужно время, чтобы «сориентироваться» и восстановить собственную регуляцию цикла.
Роль поддерживающей гормональной терапии
После переноса эмбрионов женщине назначают препараты прогестерона (Утрожестан, Дюфастон, Кринон и другие). Они необходимы, чтобы поддержать лютеиновую фазу и создать благоприятные условия для имплантации .
Важный нюанс: пока женщина принимает эти препараты, месячные не наступают, даже если беременности нет. Гормоны искусственно поддерживают вторую фазу цикла. Менструация начинается только после их отмены — обычно через 3–5 дней, иногда чуть позже .
Естественная гормональная активность яичников
Даже после отмены всех препаратов организм может «тянуть» с менструацией. После пункции в яичниках часто формируются несколько желтых тел (из лопнувших фолликулов), которые продолжают вырабатывать прогестерон . Это естественная реакция — и она тоже может вызывать задержку.
Как меняется цикл после стимуляции?
Первая менструация
В норме после отмены гормональной поддержки выделения начинаются в течение недели. У большинства женщин — на 3–5 день .
Первые месячные могут отличаться от привычных:
- Быть более обильными. Эндометрий под действием гормонов нарастает сильнее, поэтому при отторжении кровопотеря больше.
- Содержать сгустки. Это отслоившийся эндометрий, а не эмбрион (как иногда опасаются женщины). Размер эмбриона на раннем сроке — около 1–2 мм, заметить его невооруженным глазом невозможно .
- Быть более болезненными. Толстый эндометрий тяжелее отторгается, матка активнее сокращается.
Все это — варианты нормы .
Восстановление регулярности
У большинства женщин второй и последующие циклы приходят в норму. Полное восстановление может занять 1–3 месяца .
Однако есть факторы, которые могут удлинить этот срок:
- Стресс. Неудачная попытка ЭКО — это эмоциональный удар. Переживания влияют на выработку кортизола, который подавляет нормальную гормональную регуляцию .
- Формирование кист. После стимуляции в яичниках могут появляться лютеиновые или фолликулярные кисты. Они обычно проходят самостоятельно, но могут задерживать наступление месячных .
- Дисфункция яичников. Если у женщины до ЭКО уже были проблемы с циклом, восстановление может занять больше времени.
Когда стоит беспокоиться?
Небольшая задержка (до 7–10 дней после отмены препаратов) — это норма. Но если месячные не начинаются дольше, а тест на ХГЧ отрицательный, необходимо обратиться к врачу .
Тревожные признаки, требующие немедленной консультации:
- Очень обильное кровотечение (прокладка наполняется быстрее чем за час).
- Сильные, нестерпимые боли внизу живота.
- Повышение температуры.
- Выделения с резким неприятным запахом.
Влияет ли стимуляция на долгосрочный цикл?
Нет. Все изменения — временные. Препараты, используемые в ЭКО (агонисты и антагонисты ГнРГ, гонадотропины), создают состояние, сходное с менопаузой, но это обратимо . Как только лекарства выводятся, собственный гормональный фон восстанавливается.
Исследования подтверждают: стимуляция не приближает менопаузу и не «истощает» яичники на годы вперед . Количество циклов ЭКО не коррелирует с ранним наступлением климакса.
Что делать, чтобы цикл восстановился быстрее?
- Дать организму время. Не торопитесь вступать в следующий протокол. Обычно рекомендуют перерыв 2–3 месяца.
- Снизить стресс. Это не просто совет «не нервничать». Хронический стресс реально влияет на гипоталамо-гипофизарно-яичниковую ось.
- Пройти контрольное УЗИ. Врач оценит состояние яичников и эндометрия, исключит кисты и воспаление.
- Не заниматься самодиагностикой. Если цикл не восстановился через 2–3 месяца, обратитесь к гинекологу, а не ждите «само собой».
Резюме
Стимуляция при ЭКО временно сбивает менструальный цикл — это ожидаемый и обратимый эффект мощной гормональной терапии. Первые месячные после неудачной попытки могут быть обильными, болезненными и приходить с задержкой. Полное восстановление обычно занимает 1–3 месяца.
Если цикл не приходит в норму дольше, появляются тревожные симптомы (сильная боль, очень обильное кровотечение, температура) — не откладывайте визит к врачу. Но в подавляющем большинстве случаев организм справляется самостоятельно, и следующие циклы проходят уже без отклонений.

Вы планируете беременность уже больше года (или полугода, если вам за 35), а заветные две полоски так и не появились. Знакомое чувство: сначала легкое беспокойство, потом тревога, а затем — тяжелое «а вдруг у нас никогда не получится?». Остановитесь. Выдохните. Вы не одни, и это не тупик. Это просто сигнал, что пора переходить от мечты к плану.
Вот пошаговая инструкция, с чего начать ваш путь к родительству, если естественное зачатие не спешит случаться.
Шаг 1. Признайте проблему и перестаньте винить себя
Первый и самый важный шаг — принять факт, что проблема есть, и она не делает вас «неполноценными». Бесплодие — это медицинский диагноз, а не приговор. По статистике, около 15% пар в мире сталкиваются с трудностями при зачатии. Причины могут быть у обоих партнеров, и в половине случаев «виноват» не кто-то один, а их сочетание. Перестаньте копаться в себе («я слишком много работаю», «я поздно начала»), отбросьте чувство вины и сконцентрируйтесь на решении.
Шаг 2. Запишитесь на прием к репродуктологу (вдвоем!)
Не к гинекологу в женской консультации, а именно к репродуктологу — специалисту по лечению бесплодия. И идите на прием вместе с партнером. Бесплодие — это проблема пары, и обследоваться нужно параллельно. Врач выслушает ваши жалобы, соберет анамнез и даст направления на первые анализы. Не бойтесь задавать вопросы: сколько времени займет обследование, какие есть варианты лечения, какие у них шансы и стоимость.
Шаг 3. Пройдите базовое обследование
Это «золотой стандарт», который позволит понять, в каком направлении двигаться.
Для женщины:
- УЗИ органов малого таза (оценка структуры матки, яичников, подсчет антральных фолликулов).
- Гормональный профиль (ФСГ, ЛГ, пролактин, эстрадиол, АМГ, тестостерон, ТТГ) на 2-3 день цикла.
- Оценка проходимости маточных труб (ГСГ или соногистеросальпингоскопия).
Для мужчины:
- Спермограмма — основной анализ, оценивающий количество, подвижность и морфологию сперматозоидов.
Эти базовые исследования помогут выявить большинство причин бесплодия: трубный фактор, эндокринные нарушения, мужской фактор.
Шаг 4. Дополнительное обследование по показаниям
Если базовые анализы не выявили очевидных причин или есть отягощающие факторы (возраст, повторные неудачи, невынашивание), врач может назначить более углубленные тесты:
- Для нее: гистероскопия, оценка овариального резерва (АМГ, подсчет антральных фолликулов), исследование на инфекции (TORCH-комплекс, ИППП), коагулограмма.
- Для него: MAR-тест (на антиспермальные антитела), тест на фрагментацию ДНК сперматозоидов, генетическое тестирование (кариотип, микроделеции Y-хромосомы).
- Для обоих: HLA-типирование (при привычном невынашивании).
Шаг 5. Выберите тактику лечения
На основе результатов обследования репродуктолог предложит один или несколько вариантов:
- Ожидание и планирование половых актов — только при полном здоровье и молодом возрасте (до 35 лет).
- Медикаментозная стимуляция овуляции — при ановуляции, СПКЯ.
- Внутриматочная инсеминация (ВМИ) — при легком мужском факторе, шеечном факторе, необъяснимом бесплодии.
- ЭКО (экстракорпоральное оплодотворение) — при трубном факторе, эндометриозе, тяжелом мужском факторе, неэффективности ВМИ.
- ЭКО/ИКСИ с ПГТ (преимплантационным генетическим тестированием) — при возрасте матери старше 35-38 лет, повторных неудачах, риске генетических заболеваний.
- Программы с донорскими ооцитами или спермой — при отсутствии собственных качественных гамет.
- Суррогатное материнство — при отсутствии матки или тяжелых противопоказаниях к беременности.
Шаг 6. Подготовьтесь физически и морально
Лечение бесплодия — это марафон, а не спринт. Оно требует ресурсов: временных, финансовых и эмоциональных.
Физическая подготовка:
- Нормализация веса (как снижение, так и набор).
- Отказ от курения и алкоголя за 3-4 месяца до планируемого лечения.
- Прием фолиевой кислоты (400-800 мкг в день) за 2-3 месяца до зачатия.
- Коррекция хронических заболеваний.
Психологическая подготовка:
- Обсуждайте свои страхи и сомнения с партнером. Вы — одна команда.
- Не стесняйтесь обращаться к психологу, специализирующемуся на репродуктивной медицине.
- Ограничьте общение с «доброжелателями», которые советуют «расслабиться и уехать на море».
- Ищите поддержку в сообществах тех, кто проходит тот же путь.
Путь к родительству начинается не с чуда, а с четкого плана. Если две полоски не появляются, не ждите, не гадайте и не занимайтесь самолечением. Запишитесь к репродуктологу, пройдите обследование и действуйте по алгоритму. Современная репродуктология умеет решать большинство проблем. И ваш шанс стать родителями — это не вопрос везения, а вопрос грамотной стратегии. Сделайте первый шаг уже сегодня.

Когда пара сталкивается с необходимостью ЭКО, основное внимание часто уделяется женскому здоровью: стимуляции овуляции, пункции фолликулов, гормональной поддержке. Но успех программы вспомогательных репродуктивных технологий наполовину (а иногда и больше) зависит от качества мужского материала. К сожалению, многие мужчины воспринимают сдачу спермы как формальность, не требующую подготовки. Это фатальная ошибка. Правильная подготовка за 3 месяца до дня «икс» способна кардинально повысить шансы на получение здоровых эмбрионов и наступление долгожданной беременности.
Почему готовиться нужно именно за 3 месяца?
Это не врачебная «страховка», а строгий физиологический срок. Полный цикл сперматогенеза (созревания сперматозоидов) занимает в среднем 70–74 дня. То есть те сперматозоиды, которые вы сдадите сегодня, начали формироваться в яичках почти три месяца назад.
Вывод очевиден: любое позитивное или негативное изменение в образе жизни отразится на качестве эякулята только спустя 2,5–3 месяца. Именно столько времени нужно, чтобы «программа» по улучшению спермы дала результат. Неделя здорового питания или отказа от алкоголя перед сдачей — это капля в море, которая почти ничего не изменит. А вот три месяца дисциплины — это реальный шанс на улучшение.
План действий на 90 дней: что нужно делать мужчине
1. Оптимизируйте температурный режим
Сперматогенез возможен только при температуре на 1–2 градуса ниже температуры тела. Поэтому всё, что перегревает область мошонки, — враг №1.
- Откажитесь от горячих ванн, саун и бань на весь период подготовки.
- Носите свободное хлопковое белье (плавки и обтягивающие боксеры ухудшают кровоток и повышают местную температуру).
- Исключите ноутбук на коленях, электроодеяла и подогрев сидений в автомобиле.
2. Полностью исключите токсины
- Алкоголь: даже «легкое» пиво нарушает структуру ДНК сперматозоидов, что критично для ЭКО.
- Курение: никотин и смолы вызывают окислительный стресс, повреждающий мембраны сперматозоидов. Влияет и активное, и пассивное курение.
- Кофеин: ограничьтесь 1 чашкой кофе в день, избыток ухудшает подвижность.
3. Начните прием специальных добавок (после консультации с андрологом)
Базовый мужской «комплект» для подготовки к ЭКО обычно включает:
- Фолиевая кислота (400–800 мкг/сут): снижает количество сперматозоидов с неправильным числом хромосом.
- Цинк + Селен: критичны для формирования хвостика и подвижности.
- L-карнитин и ацетил-L-карнитин: основной источник энергии для сперматозоидов.
- Коэнзим Q10 и витамин Е: мощные антиоксиданты, защищающие от повреждений.
- Витамин D и Омега-3: улучшают текучесть мембран.
4. Измените питание
Уберите фастфуд, трансжиры и простые сахара. Добавьте:
- Жирную рыбу (лосось, скумбрия)
- Орехи и семена (особенно тыквенные — рекордсмены по цинку)
- Зелень и овощи темно-зеленого цвета
- Яйца и морепродукты
5. Нормализуйте режим сна и стресс
Хроническое недосыпание и повышенный кортизол (гормон стресса) подавляют выработку тестостерона и нарушают сперматогенез. Сон не менее 7–8 часов и умеренные физические нагрузки (без перетренированности) — часть подготовки.
6. Соблюдайте половой режим перед сдачей
За 3–5 дней до сдачи материала необходим полный половой покой (включая мастурбацию). Слишком долгое воздержание (более 7 дней) ведет к накоплению старых, поврежденных сперматозоидов. Слишком короткое (1–2 дня) — к низкому объему и недостаточной концентрации. Оптимально: 3–4 дня.
7. Что делать непосредственно в день сдачи
- Утром примите душ, тщательно вымойте половые органы с мылом (но без гелей и антисептиков).
- Соберите материал в стерильный контейнер полностью, без потерь первой фракции (в ней больше всего сперматозоидов).
- Доставьте контейнер в лабораторию в течение часа, транспортируя его в тепле (в кармане на уровне тела). Не допускайте перегрева или охлаждения.
Что может ухудшить анализ несмотря на подготовку
Даже идеальное поведение мужчины не всегда гарантирует отличный результат. На качество спермы влияют:
- Перенесенная за 2–3 месяца высокая температура (грипп с температурой 38–39°C способен на 3 месяца ухудшить спермограмму)
- Прием некоторых лекарств (антибиотики, анаболические стероиды, антидепрессанты, химиотерапия)
- Варикоцеле (расширение вен семенного канатика) — самая частая поправимая причина плохой спермы
3 месяца инвестиций в отцовство
Подготовка мужчины к сдаче материала для ЭКО — не прихоть врачей, а научно обоснованная необходимость. Вы не сможете за неделю «подкорректировать» то, что созревало почти три месяца. Но вы способны сделать эти 90 дней периодом максимальной заботы о своем репродуктивном здоровье.
Каждый день здорового сна, каждый отказ от рюмки и сигареты, каждая капсула с цинком и карнитином работают на то, чтобы в чашке Петри оказались самые сильные и генетически полноценные сперматозоиды. А это напрямую влияет на то, сколько здоровых эмбрионов удастся получить, как быстро они имплантируются и наступит ли беременность с первой попытки.
Помните: в программе ЭКО нет «главного» и «второстепенного» партнера. Есть только общая цель. И 90 дней мужской дисциплины — один из самых весомых вкладов в её достижение.
Читайте по теме:
«Аденомиоз» — этот диагноз, внезапно прозвучавший на УЗИ, способен напугать даже самую подготовленную женщину. В голову сразу лезут страшные слова: «бесплодие», «ЭКО», «выкидыш». Но так ли страшен аденомиоз, как его малюют? Давайте спокойно и по фактам разберемся, когда это заболевание действительно мешает беременности, а когда его можно просто игнорировать.
Что скрывается за диагнозом
Аденомиоз — это разновидность эндометриоза, при которой ткань, по строению напоминающая эндометрий (внутренний слой матки), прорастает туда, где ей быть не положено — в мышечную стенку матки.
Представьте себе: внутренняя оболочка матки — это «мягкая почва», а мышечный слой — «плотный фундамент». При аденомиозе клетки «почвы» начинают врастать в «фундамент», разрушая его структуру и вызывая хроническое воспаление. Именно это врастание и определяет, будет ли болезнь мешать зачатию.
Ключевой вопрос: мешает или нет?
И здесь нет универсального ответа «да» или «нет». Всё зависит от конкретной ситуации. Аденомиоз — коварен: он может годами жить в организме, никак не влияя на фертильность, а может стать главным препятствием на пути к беременности.
Сценарий 1. Почти безопасный
Если очаг аденомиоза небольшой (первые две стадии) и расположен в толще мышечного слоя, не деформируя полость матки, он часто никак не влияет на зачатие. Беременность наступает естественным путем, вынашивание проходит без особенностей, а женщина может узнать о своем диагнозе только после родов.
В таких случаях при подготовке к ЭКО врачи просто учитывают эту особенность, но не назначают специального лечения. Достаточно правильно подобрать протокол стимуляции — и шансы на успех будут такими же, как у женщин без аденомиоза.
Сценарий 2. Требующий внимания
Совсем другая картина возникает, если:
- Аденомиоз достигает третьей-четвертой стадии, когда очаги пронизывают всю стенку матки.
- Патология сочетается со спайками в малом тазу, нарушающими работу труб.
- Есть дополнительные факторы риска: возраст старше 35–37 лет, низкий овариальный резерв, сопутствующий эндометриоз яичников или брюшины.
- В анамнезе уже были неудачные попытки ЭКО с качественными эмбрионами.
В этих ситуациях аденомиоз действительно становится препятствием. Он может:
- Нарушить процесс имплантации — эмбриону просто некуда «прикрепиться».
- Спровоцировать выкидыш на раннем сроке из-за хронического воспаления и плохого кровоснабжения.
- Снизить эффективность ЭКО в 2–3 раза по сравнению с женщинами без аденомиоза.
Почему одни беременеют, а другие нет?
Этот вопрос мучает и пациенток, и врачей. Дело в том, что аденомиоз — болезнь с очень разным течением. У двух женщин с одинаковой стадией по УЗИ прогноз может быть абсолютно разным. Исследователи до сих пор не до конца понимают, почему одни очаги «агрессивны», а другие «спокойны».
Поэтому врачи ориентируются не только на диагноз, но и на клиническую ситуацию:
- Есть ли у женщины боли, обильные месячные, межменструальные мазни?
- Были ли уже выкидыши или замершие беременности?
- Сколько времени длится бесплодие?
Если симптомов нет, а попытки длятся всего полгода — можно не торопиться с лечением. Если же женщина уже потеряла две беременности или безуспешно пытается зачать больше года — скорее всего, потребуется терапия.
Что делать, если аденомиоз мешает?
Решение всегда принимает опытный репродуктолог после тщательного обследования. Обычно в ход идут два основных инструмента.
Гормональная подготовка
Это самый частый и эффективный подход. Врач назначает гормональные препараты (диеногест или агонисты ГнРГ), которые на 3–6 месяцев «отключают» яичники, создавая искусственную менопаузу. Очаги аденомиоза на этом фоне сжимаются, воспаление уходит. После отмены препаратов матка становится более гостеприимной для эмбриона.
Хирургическое лечение
При узловых формах аденомиоза (когда очаги похожи на миому) может потребоваться операция — иссечение узлов с сохранением матки. Это сложное вмешательство, которое проводят только при чётких показаниях.
Про гормоны и зону комфорта
Мы понимаем: для многих женщин приём гормонов — это выход из зоны комфорта. Побочные эффекты, необходимость строгого режима, страх набрать вес или изменить эмоциональное состояние — всё это заставляет искать обходные пути. Хочется избежать гормонов даже в случае, когда репродуктолог настаивает на лечении.
Но давайте честно: аденомиоз сам по себе уже вывел вас из зоны комфорта, поставив диагноз, о котором вы не просили. И задача врача — как можно мягче, но эффективно вернуть вас в ту зону, где беременность становится реальной. Иногда без гормонов этого не сделать.
Исследования показывают: 6-месячный курс гормональной терапии перед ЭКО повышает шансы на успех в 1,5–2 раза у женщин с распространённым аденомиозом. Это не «хотелка» врача, а доказанная медицинская тактика.
Найдите своего врача и доверяйте
Аденомиоз — не приговор. Это задача, которую можно и нужно решать. Но решать её лучше не в одиночку, а вместе с репродуктологом, которому вы доверяете.
Находите опытного специалиста (лучше не одного, а получите второе мнение), задавайте вопросы, просите объяснить логику назначений. Хороший врач всегда аргументирует свои решения и предложит альтернативы, если они есть.
И помните: даже при самом сложном аденомиозе беременность возможна. Современная медицина умеет подготавливать матку, подавлять очаги и успешно проводить ЭКО. Главное — не отчаиваться, не терпеть боль и не терять время. Готовьтесь к беременности под профессиональной оценкой вашей ситуации — и у вас обязательно всё получится.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Эффективные методы лечения аденомиоза: традиционные и альтернативные подходы

При планировании беременности многие стараются «делать всё правильно» - и нередко начинают ограничивать себя больше, чем это действительно нужно.
☝️Разберёмся, что допустимо, а где важна осторожность.
☑️Физическая активность
Умеренный спорт при планировании не противопоказан, а скорее полезен. Регулярное движение улучшает кровообращение, обмен веществ и общее самочувствие.
✔️Допустимы ходьба, плавание, йога, пилатес, занятия с умеренной нагрузкой.
➖С осторожностью стоит относиться к:
•чрезмерно интенсивным тренировкам
•резкому снижению веса
•нагрузкам, сопровождающимся выраженным стрессом для организма.
Если после тренировок цикл становится нерегулярным или появляется выраженная усталость, нагрузку стоит пересмотреть.
☑️Баня и сауна
Кратковременное посещение бани или сауны при хорошем самочувствии обычно не противопоказано. Однако перегрев и резкие перепады температуры нежелательны.
➖Важно:
•избегать длительного пребывания в жаре
•не допускать обезвоживания
•отказаться от бани при острых заболеваниях и в период овуляции при индивидуальной чувствительности.
☑️Массаж
Общий расслабляющий массаж при планировании допустим и может быть полезен. Он снижает уровень напряжения и улучшает сон.
➖Не рекомендуется:
•интенсивное воздействие на область живота и поясницы
•агрессивные техники
•массаж в острый период заболеваний.
☝️Планирование беременности - это не режим строгих запретов. Организм должен быть в ресурсе, а не в постоянном напряжении. Если есть сомнения или индивидуальные особенности цикла, лучше обсудить режим активности с врачом.
☝️Иногда небольшая коррекция привычек даёт больше пользы, чем жёсткие ограничения.
☑️Спокойствие, регулярность и внимание к себе - лучшие помощники на этом этапе.
❤️С заботой о вас
#докторФронталь
Вы уже сделали УЗИ не раз и не два. Врач говорит: «В полости матки всё чисто». Но беременность не наступает, а попытки ЭКО одна за другой заканчиваются неудачей. В чём дело? Ответ может дать процедура, о которой многие слышали, но не все понимают её реальные возможности и ограничения — гистероскопия.
Почему УЗИ может не увидеть главное
Даже экспертное УЗИ с допплером и высоким разрешением имеет свой «потолок». Оно отлично показывает объёмные образования — крупные полипы на ножке, миомы, кисты. Но есть патологии, которые УЗИ не в силах заметить:
- Плоские полипы, расположенные вровень с эндометрием — они не выступают над поверхностью и сливаются с тканью.
- Внутриматочные синехии (спайки) — тонкие перегородки, которые могут быть практически невидимы при обычном сканировании.
- Очаги аденомиоза (внутреннего эндометриоза) на ранних стадиях.
- Микрополипы и гиперпластические изменения эндометрия.
Гистероскопия в этом плане — «золотой стандарт». Врач вводит тонкий эндоскоп прямо в полость матки и видит всё своими глазами, без «слепых зон».
Кому и зачем нужна гистероскопия при планировании беременности
В контексте подготовки к зачатию (естественному или через ЭКО) гистероскопия проводится не всем подряд, а по строгим показаниям. К ним относятся:
- Бесплодие неясного генеза — когда все анализы и обследования в норме, а беременность не наступает.
- Несколько неудачных попыток ЭКО (обычно 2–3 и более), особенно с качественными эмбрионами.
- Привычный выкидыш — повторяющиеся потери беременности на ранних сроках.
- Подозрение на внутриматочную патологию по данным УЗИ (даже неоднозначные).
Симптомы, которые говорят: возможно, пора
Зачастую женщина сама чувствует, что что-то не так. Вот жалобы, при которых гинеколог или репродуктолог может рекомендовать гистероскопию:
- Скудные менструации (объём крови меньше 30–40 мл за все дни) или, наоборот, обильные и болезненные.
- Необъяснимые нарушения цикла — цикл становится то короче, то длиннее без видимой причины.
- Межменструальные кровянистые выделения (мазня до или после месячных).
- Подозрение на миомы, полипы эндометрия, опухоли (даже если УЗИ их чётко не видит).
- Поиск синехий (особенно после выскабливаний, абортов, воспалений).
- Аномалии строения матки (перегородка, седловидная матка, двурогая матка).
- Признаки эндометриоза (боли, дисменорея, характерные очаги по УЗИ).
Риски и ограничения: почему нельзя делать всем подряд
Гистероскопия — это малоинвазивная операция, а не безобидная диагностика. У неё есть свои риски:
- Перфорация матки (прокол стенки) — редкое, но серьёзное осложнение.
- Инфекционные осложнения (эндометрит).
- Кровотечение.
- Образование новых синехий (спаек) после вмешательства.
- Реакция на анестезию (гистероскопия чаще проводится под внутривенным наркозом).
Именно поэтому к процедуре нужны веские показания. Нет смысла делать гистероскопию «для успокоения» без клинических оснований — риски могут перевесить пользу.
Важное напоминание: гистероскопия — не панацея
Многие женщины после нескольких неудачных попыток ЭКО или выкидышей хотят сделать «максимум возможного». И гистероскопия кажется тем самым волшебным инструментом, который всё исправит.
Важно понимать: гистероскопия помогает обнаружить и пролечить ряд патологий (удалить полип, рассечь синехии, иссечь перегородку). Но она не является гарантией беременности. Если причина бесплодия не в полости матки (например, низкий овариальный резерв, плохое качество эмбрионов, иммунологические факторы), то даже идеальная матка не приведёт к зачатию.
Что делать, если вы сомневаетесь?
Решение о гистероскопии должно быть взвешенным и коллегиальным. Если у вас есть сомнения, вот правильная стратегия:
- Соберите несколько врачебных мнений — покажитесь 2–3 разным репродуктологам или гинекологам. Если они независимо друг от друга рекомендуют гистероскопию — это весомый аргумент «за».
- Выбирайте клинику и врача с опытом — чем больше гистероскопий делает специалист, тем ниже риск осложнений.
- Уточните, кто именно будет проводить операцию. В идеале — это репродуктолог, который лично делает гистероскопии, а не просто «направляет к хирургу». Такой врач лучше понимает, что именно нужно искать с точки зрения фертильности.
- Не торопитесь. Если ситуация не экстренная (нет кровотечения или подозрения на рак), у вас есть время всё обдумать и выбрать оптимальный момент для вмешательства.
Баланс между «сделать всё» и «не навредить»
После череды неудач хочется сделать максимум, чтобы поскорее встретиться с малышом. Многие пары в ходе лечения становятся настоящими мини-экспертами, читают исследования, форумы, сравнивают протоколы. Это похвально.
Но нельзя забывать, что перед вами и врачами стоит двойная задача:
- приблизить зачатие (и для этого иногда нужна гистероскопия)
- и при этом не навредить (а для этого нужны чёткие показания, а не «просто проверить»)
Хороший репродуктолог никогда не предложит гистероскопию без оснований. Но если он её рекомендует — скорее всего, на то есть серьёзная причина. Прислушайтесь к его аргументам, задайте вопросы, получите второе мнение. И примите решение спокойно, без паники и без фанатизма.
Читайте по теме:

Вы чувствуете усталость, замечаете нерегулярные месячные или вдруг начали набирать вес без явной причины? Часто такие «мелочи» списывают на стресс или образ жизни. Но именно так организм может сигналить о серьезном гормональном дисбалансе. И когда на пути к беременности встают эндокринные причины, важно вовремя распознать симптомы и понять: в большинстве случаев это не приговор, а задача, которую современная медицина умеет решать
Как гормоны «кричат» о помощи: основные симптомы
Гормональные нарушения редко протекают бессимптомно. Вот самые частые «звоночки», которые нельзя игнорировать, особенно если вы планируете беременность:
- Нарушения менструального цикла — самый явный симптом. Это могут быть:
- длительные задержки (цикл становится более 35 дней)
- полное отсутствие месячных (аменорея)
- скудные или, наоборот, слишком обильные кровянистые выделения
- мажущие выделения в середине цикла или перед месячными
- Боли в пояснице и внизу живота, не связанные с явными гинекологическими воспалениями.
- Резкие скачки веса (как набор, так и потеря) без изменения диеты и физической активности.
- Нестабильное артериальное давление — его колебания могут быть связаны с работой надпочечников или щитовидной железы.
- Угревая сыпь, особенно на груди, спине и по линии подбородка — признак возможного повышения мужских половых гормонов (андрогенов).
- Регулярные циститы без явной инфекции — иногда их причиной становится гормональный дисбаланс (например, дефицит эстрогенов).
Если вы узнали себя в нескольких пунктах — это повод обратиться к врачу, а не заниматься самолечением травами или БАДами.
Почему при гормональных проблемах не наступает беременность?
Гормональный фактор — одна из частых причин бесплодия. Механизм прост: без слаженной работы гормонов невозможна регулярная овуляция, полноценное созревание яйцеклетки и подготовка эндометрия к имплантации эмбриона.
Нарушение цикла, отсутствие овуляции, недостаточность второй фазы (дефицит прогестерона) — всё это делает зачатие либо невозможным, либо прерывает беременность на самом раннем сроке, часто еще до того, как женщина узнает о ней.
Хорошая новость: в большинстве случаев гормональный фактор не лишает пару возможности родить малыша. Современная репродуктология научилась его «обходить» и корректировать.
Диагностика: с чего начать?
Эндокринологическое обследование — обязательная и важная часть работы репродуктолога. При наличии оснований врач назначит комплекс исследований:
- Анализы крови на гормоны (ФСГ, ЛГ, пролактин, эстрадиол, тестостерон, ДГЭА-с, прогестерон, ТТГ, Т3, Т4 — набор подбирается индивидуально)
- УЗИ органов малого таза (оценка структуры яичников, эндометрия, наличие фолликулов)
- УЗИ щитовидной железы
- Мониторинг овуляции (фолликулометрия — несколько УЗИ за цикл)
- Соскоб эндометрия (по показаниям, для исключения патологии полости матки)
Для уточнения диагноза пациентку могут направить к узкому специалисту — эндокринологу (если проблема в щитовидной железе, надпочечниках или гипофизе).
Как решают гормональные проблемы: от лечения до ЭКО
Тактика зависит от конкретного диагноза. Важно понимать: многие выявленные проблемы решаемы.
Медикаментозное лечение назначают при:
- сахарном диабете (контроль глюкозы и инсулина)
- нарушении работы щитовидной железы (заместительная терапия L-тироксином при гипотиреозе)
- гиперпролактинемии (препараты, снижающие пролактин)
- недостаточности лютеиновой фазы (поддержка прогестероном)
Хирургическое лечение может потребоваться при:
- опухоли гипофиза (аденома, вырабатывающая пролактин)
- синдроме поликистозных яичников (лапароскопическая дриллинг яичников — но сегодня это применяют реже, чем раньше)
После успешного лечения (нормализации гормонального фона) во многих случаях беременность наступает естественным путем или после мягкой стимуляции овуляции.
Если зачатия не произошло
Когда коррекция гормональных нарушений не привела к желанной беременности, репродуктолог предлагает следующие шаги:
- Гормональная стимуляция овуляции (подбор препаратов, вызывающих рост и созревание одного или нескольких фолликулов) — часто в сочетании с внутриматочной инсеминацией.
- ЭКО (экстракорпоральное оплодотворение). Бояться этого не стоит. При гормональном бесплодии ЭКО — высокоэффективный метод, так как позволяет получить яйцеклетки даже при отсутствии овуляции, оплодотворить их «в пробирке» и перенести эмбрион в подготовленную полость матки.
Секрет успеха: когда два специалиста работают как один
Главная сложность при гормональном бесплодии — необходимость одновременно контролировать и гинекологическую, и эндокринную составляющую. Поэтому секрет быстрого результата и безопасности — слаженная работа репродуктолога и эндокринолога.
Идеальный вариант, когда эти две квалификации объединены в одном враче. Это позволяет:
- не терять время на пересылку анализов и консультаций
- видеть полную картину здоровья женщины
- принимать решения о стимуляции или ЭКО с учетом всех гормональных нюансов
Главная мысль: это не конец, а начало пути
Гормональный дисбаланс — частая, но преодолимая причина проблем с зачатием. Пациентки даже со сложным эндокринным фактором (СПКЯ, гипотиреоз, гиперпролактинемия, низкий овариальный резерв) регулярно становятся счастливыми мамами и сохраняют свое здоровье.
Не откладывайте визит к врачу, не терпите симптомы и не верьте мифам о «бесплодии навсегда». Идите к своей мечте — современная медицина и опытные специалисты способны на многое.
Читайте по теме:
Почему при гормональном дисбалансе не наступает беременность
Антимюллеров гормон (АМГ) — это один из самых точных маркеров овариального резерва, то есть запаса яйцеклеток в яичниках . Его уровень напрямую связан с количеством антральных фолликулов, и в отличие от других гормонов он стабилен в течение цикла, что позволяет сдавать анализ в любой день . Понимание того, что влияет на АМГ, критически важно для планирования беременности и подготовки к ЭКО.
Основные причины снижения АМГ
1. Возраст
Главный и неизбежный фактор. Пик уровня АМГ приходится на 20-25 лет, после чего он начинает неуклонно снижаться . К 35-40 годам падение становится более значительным, а с наступлением менопаузы гормон перестает определяться.
2. Генетические особенности и врожденные факторы
Исходный запас яйцеклеток закладывается внутриутробно и у каждой женщины свой. Низкий АМГ в молодом возрасте может быть связан с генетически обусловленным сниженным овариальным резервом.
3. Операции на яичниках
Любое хирургическое вмешательство на яичниках (удаление кист, резекция при эндометриозе) неизбежно приводит к потере части фолликулов и снижению уровня АМГ . Это одна из самых частых приобретенных причин.
4. Эндометриоз
Эндометриоидные кисты («шоколадные» кисты) повреждают здоровую ткань яичника, что со временем приводит к значительному снижению овариального резерва и падению АМГ .
5. Аутоиммунные и воспалительные заболевания
Хроническое воспаление в яичниках (оофорит) или аутоиммунные процессы могут повреждать фолликулярный аппарат.
6. Вредные привычки и факторы окружающей среды
Курение — доказанный фактор, ускоряющий истощение яичников. Также негативное влияние оказывают химиотерапия, лучевая терапия и воздействие токсичных веществ.
Влияет ли стимуляция на уровень АМГ?
Это один из самых частых и тревожных вопросов среди пациенток ЭКО. Нет, стимуляция суперовуляции не снижает овариальный резерв и не ускоряет возрастное падение АМГ.
Механизм стимуляции заключается в том, чтобы «спасти» антральные фолликулы, которые в любом случае погибли бы в этом цикле. Введение гонадотропинов не расходует будущий запас. Если у женщины в яичниках заложено 100 000 фолликулов, то после 10 циклов стимуляции их останется все равно 100 000 (минус те, что ушли на естественную атрезию). Причинно-следственная связь здесь обратная: низкий АМГ — это причина слабого ответа на стимуляцию, а не следствие предыдущих стимуляций.
Можно ли повысить уровень АМГ?
Прямых методов, способных увеличить запас яйцеклеток и поднять уровень АМГ, не существует. Это показатель количества, а не качества, и он отражает данность, которую нельзя изменить . Однако современные исследования показывают, что можно повлиять на качество имеющихся клеток и, что важнее, на конечный результат — наступление беременности.
Нутрицевтическая поддержка
Согласно систематическому обзору и мета-анализу 2025 года, прием оральных нутрицевтических добавок у женщин со сниженным овариальным резервом приводит к улучшению показателей . В частности, было показано, что такие добавки могут оказывать следующее действие:
- Способствовать повышению уровня АМГ
- Увеличивать количество антральных фолликулов (АФК) и число полученных ооцитов
- Повышать частоту клинической беременности
Наиболее эффективным оказался прием добавок в течение более чем 2 месяцев . Важно отметить, что эти добавки не увеличивают запас яйцеклеток, а улучшают их метаболизм и качество, что в конечном итоге положительно сказывается на исходах ЭКО.
Что именно рекомендуют?
Среди добавок, которые обсуждаются в исследованиях и практике, наиболее значимы :
- Коэнзим Q10 (убихинон): улучшает энергетический обмен в яйцеклетках, что критически важно для их качества и правильного деления хромосом.
- DHEA (дегидроэпиандростерон): Исследования показывают неоднозначные, но в ряде случаев положительные результаты у женщин со сниженным резервом, особенно в возрасте до 38 лет.
- Витамин D: его дефицит связывают с более низким уровнем АМГ. Коррекция уровня витамина D может улучшить показатели.
Также важны отказ от курения, нормализация веса и лечение сопутствующих эндокринных заболеваний (щитовидной железы, гиперпролактинемии).
Резюме
Уровень АМГ — это объективный индикатор вашего репродуктивного потенциала. Его нельзя повысить с помощью чудо-таблетки, но можно и нужно использовать как руководство к действию. Если показатель снижен, это не приговор, а сигнал, что откладывать планирование нельзя . Современная репродуктология располагает протоколами для «бедных responders» (людей со слабым ответом), а добавки, такие как коэнзим Q10 и DHEA, могут помочь улучшить качество яйцеклеток и повысить шансы на успех.
Читайте по теме:

Эндометрий — это внутренняя выстилка матки, та самая «почва», в которой должен укорениться и расти эмбрион. От его состояния, толщины и структуры напрямую зависит, наступит ли беременность. И если вы когда-либо задавались вопросами о том, почему «эндометрий тонкий», «когда его лучше проверять» или «можно ли его нарастить», — вы не одиноки. Это самые частые темы в кабинете репродуктолога. Давайте разберём их по порядку.
1. Что такое эндометрий и как он меняется в течение цикла?
Эндометрий — это не статичная ткань. Он живёт по своим законам и полностью перестраивается каждый менструальный цикл. В этом процессе выделяют три ключевые фазы:
Фаза пролиферации (1–14-й день цикла). Под действием эстрогенов, которые вырабатываются растущими фолликулами, эндометрий начинает восстанавливаться после месячных и активно утолщаться. К середине цикла он достигает толщины 7–10 мм.
Секреторная фаза (15–28-й день). После овуляции на месте лопнувшего фолликула образуется жёлтое тело, которое начинает вырабатывать прогестерон. Под влиянием прогестерона эндометрий перестаёт расти, зато в нём происходят важнейшие изменения: железы начинают выделять питательный секрет, кровеносные сосуды разрастаются. Эндометрий становится рыхлым, сочным — идеальным для имплантации эмбриона. Его толщина в эту фазу может достигать 12–16 мм.
Менструация. Если беременность не наступила, уровень прогестерона падает, сосуды спазмируются, и функциональный слой эндометрия отторгается — начинаются месячные. Цикл повторяется заново.
2. Какая толщина эндометрия считается нормальной для зачатия?
Это, пожалуй, самый частый вопрос. Краткий ответ: для успешной имплантации в день переноса эмбриона (или в «окно имплантации» при естественном цикле) оптимальная толщина эндометрия составляет 8–14 мм.
Цифры, на которые ориентируются врачи:

Важно: толщина эндометрия оценивается строго на определённый день цикла или день цикла ЭКО. Сравнивать толщину на 7-й день и на 21-й день бессмысленно — в разные фазы нормы абсолютно разные.
3. Почему эндометрий может быть тонким и что с этим делать?
Тонкий эндометрий (менее 7 мм в середине лютеиновой фазы) — одна из частых причин бесплодия и неудачных попыток ЭКО. Причины могут быть разными:
Механические повреждения базального слоя. Самая частая причина. После грубых выскабливаний, множественных абортов, операций на матке может пострадать ростковый (базальный) слой эндометрия. Если он разрушен, эндометрий больше никогда не вырастет до нормальной толщины — это состояние называется «синдром Ашермана» (внутриматочные синехии).
Гормональные нарушения. Дефицит эстрогенов (часто при низком овариальном резерве, в перименопаузе, при гипогонадотропном гипогонадизме) не позволяет эндометрию нарастить нужную толщину.
Нарушение кровотока в матке. Тромбофилии, анемия, курение, спайки в полости матки — всё, что ухудшает кровоснабжение, мешает росту эндометрия.
Хронический эндометрит. Вялотекущее воспаление в матке делает эндометрий «неполноценным»: он может быть нормальной толщины, но его структура нарушена, и он не способен принять эмбрион.
Идиопатический тонкий эндометрий. Иногда при полном порядке всех анализов причина остаётся неизвестной. Это самый сложный случай для лечения.
Что предлагает современная медицина для «наращивания» эндометрия?
Лечение всегда зависит от причины:
- Гормональная поддержка: эстрогены (прогинова, дивигель, эстрофем) в разных дозировках и схемах. Иногда в комбинации с вагинальным виагрой (улучшает кровоток).
- Улучшение кровотока: аспирин в низких дозах, пентоксифиллин (трентал), витамин Е, L-аргинин.
- Физиотерапия: электрофорез с цинком, магнитотерапия, лазеротерапия — стимулируют регенерацию.
- PRP-терапия (плазмолифтинг): введение в эндометрий собственной обогащённой тромбоцитами плазмы крови. Это один из самых эффективных современных методов при тонком эндометрии.
- Гранулоцитарный колониестимулирующий фактор (филграстим): введение в полость матки препарата, который стимулирует рост клеток.
- Хирургическое лечение: при синдроме Ашермана — гистероскопическое рассечение синехий, восстановление полости матки.
Важный нюанс: если базальный слой разрушен необратимо, никакое лечение не поможет. В такой ситуации единственный выход — суррогатное материнство или (в некоторых странах) трансплантация матки. К счастью, полное разрушение базального слоя встречается редко.
4. Какая структура эндометрия считается хорошей?
Толщина — это не всё. Даже толстый эндометрий может быть «плохим», если его структура нарушена. Признаки хорошего эндометрия в «окно имплантации»:
- Трёхслойность — на УЗИ отчётливо видны три слоя: два гиперэхогенных (светлых) по краям и один гипоэхогенный (тёмный) посередине. Это признак того, что эндометрий правильно подготовлен прогестероном.
- Однородность — нет кист, полипов, участков гиперплазии.
- Отсутствие патологических включений — внутриматочных синехий, миоматозных узлов, деформирующих полость.
Если эндометрий толстый, но без трёхслойности — это может быть признаком гиперплазии, хронического эндометрита или просто недостаточной подготовки прогестероном. Такой эндометрий не готов к имплантации.
5. Когда лучше делать УЗИ эндометрия?
УЗИ эндометрия информативно только в привязке к дню цикла. Вот ориентиры:
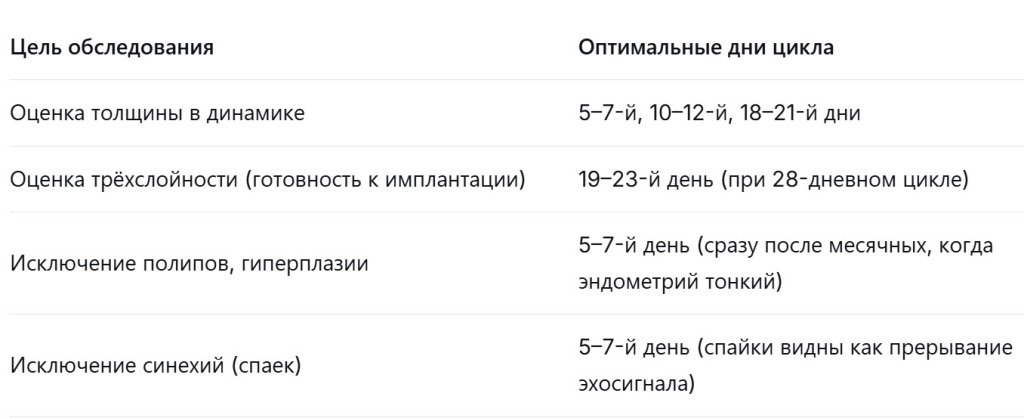
Для пациенток в программе ЭКО все сроки определяет врач индивидуально под конкретный протокол.
6. Что такое «окно имплантации» и как узнать, что оно «сдвинуто»?
«Окно имплантации» — это короткий промежуток времени (всего 4–5 дней в середине лютеиновой фазы), когда эндометрий максимально готов принять эмбрион. В норме оно приходится на 19–23-й день цикла (при 28-дневном цикле).
Однако у некоторых женщин это окно может быть сдвинуто — наступать раньше (на 16–18-й день) или позже (на 24–26-й день). Если перенос эмбриона происходит не в индивидуальное окно имплантации, даже идеальный эмбрион не приживётся.
Как диагностируют сдвиг окна имплантации? Существует специальный генетический тест — ERA-тест (Endometrial Receptivity Array). В день предполагаемого окна имплантации берут биопсию эндометрия и анализируют экспрессию 236 генов, отвечающих за рецептивность. Тест с вероятностью 98% определяет, открыто окно имплантации или нет, и если сдвинуто — на сколько дней.
Для кого рекомендован ERA-тест:
- Две и более неудачные попытки ЭКО с качественными эмбрионами.
- Тонкий эндометрий в анамнезе.
- Хронический эндометрит.
- Аденомиоз, миомы матки.
- Неудачи после переноса генетически тестированных эмбрионов.
7. Как подготовить эндометрий к ЭКО или естественному зачатию?
Самый эффективный способ — работать в связке с врачом. Но есть общие принципы, которые можно и нужно соблюдать:
Образ жизни:
- Отказ от курения — никотин резко ухудшает кровоток в матке и снижает толщину эндометрия в среднем на 30–40%.
- Умеренные физические нагрузки — улучшают кровообращение в малом тазу.
- Нормализация веса — как дефицит, так и ожирение нарушают гормональный баланс.
- Управление стрессом — высокий кортизол снижает чувствительность эндометрия к прогестерону.
Питание и добавки (после консультации с врачом):
- Витамин Е — улучшает кровоток.
- L-аргинин — расширяет сосуды эндометрия.
- Витамин D — участвует в регуляции генов рецептивности.
- Омега-3 жирные кислоты — снижают воспаление.
- Фолиевая кислота — необходима для деления клеток эндометрия.
Медицинские методы (по назначению):
- Гормональная поддержка (эстрогены + прогестерон).
- PRP-терапия (плазмолифтинг эндометрия).
- Лечение хронического эндометрита (антибиотики + пробиотики).
- Физиотерапия.
Резюме
- Эндометрий — живая, циклически меняющаяся ткань. Его состояние оценивают строго в привязке к дню цикла.
- Толщина 8–14 мм в середине лютеиновой фазы — оптимальна для имплантации. Менее 6 мм — критически низкая.
- Тонкий эндометрий лечится, но успех зависит от причины. Если базальный слой разрушен необратимо — это редкая, но тяжёлая ситуация.
- Структура важнее толщины. Трёхслойный эндометрий — признак готовности к имплантации.
- Окно имплантации может сдвигаться. Если у вас повторные неудачи ЭКО — обсудите с врачом ERA-тест.
- Подготовка эндометрия — это комплексный процесс, включающий образ жизни, питание, а иногда и современные медицинские технологии (PRP, физиотерапия).
Понимание того, как работает ваш эндометрий, — это огромный шаг к тому, чтобы беременность наступила и благополучно развивалась. Задавайте вопросы своему врачу, не стесняйтесь уточнять и переспрашивать. Чем больше вы знаете о своём организме, тем более эффективным будет лечение.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Подготовка эндометрия для успешного ЭКО
Гистологическое исследование эндометрия: зачем его проводят и что оно показывает