Беременность и роды
Ожидание малыша — самое счастливое и долгожданное событие в жизни каждой женщины. В этот период важно быть особенно внимательной к себе. То, что раньше казалось мелочью, сегодня требует гораздо большего внимания.
По дате
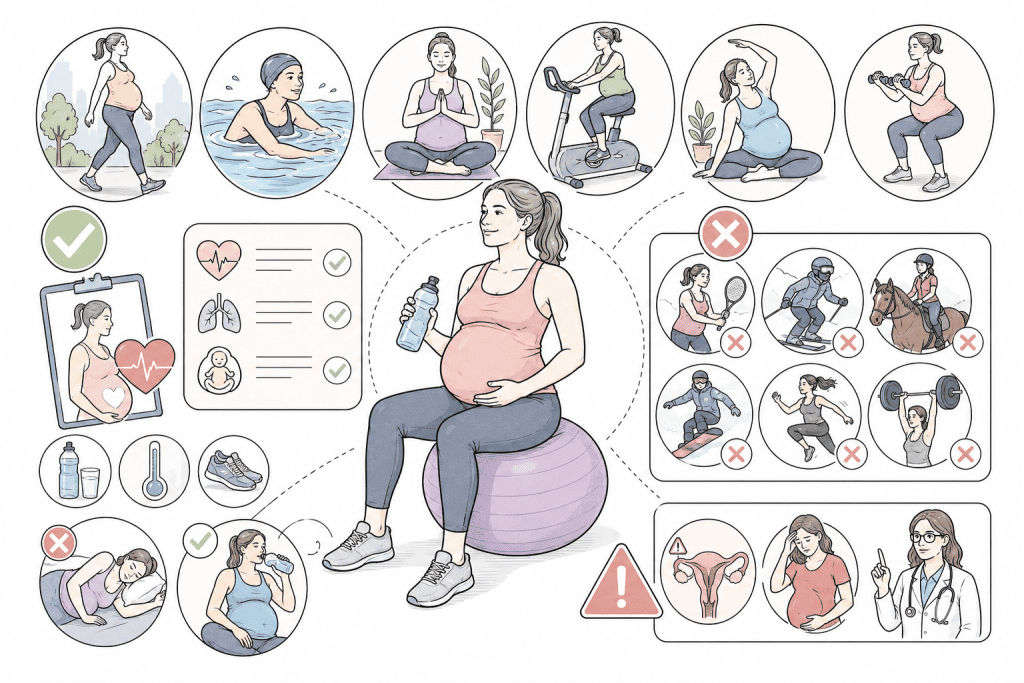
Упражнения во время беременности связаны с более низким ИМТ у младенцев в возрасте одного года
Физическая активность во время беременности может оказать положительное влияние на здоровье ребенка. Недавнее исследование показало, что у матерей, которые выполняли контролируемые упражнения в...