Редакция 'ПЛЮС ОДИН'

«Помогите, прошу вас!!!! Уже полгода лечу шеечный цистит, ВСЕ прошла: и антибиотики, и вливания, и серебро, и мази, и физиопроцедуры, и свечки, и травки, и прогревания.... Сменила 3 врачей-профессоров... все равно каждый день при малейшем раздражении — колет и немного хочется... А у меня 5 января начинается длинный протокол ЭКО... Я в панике...» — эта история пользовательницы с форума знакома многим женщинам, которые годами безуспешно борются с циститом.
Почему цистит не проходит, даже если анализы в норме?
Участница форума, которая сама прошла через многолетнюю борьбу с болезнью, объясняет: большинство урологов умеют лечить только острый бактериальный цистит. А когда женщина приходит с рецидивом несколько раз в месяц, у многих врачей возникает «стойкое раздражение», потому что кроме новых антибиотиков и инстилляций они ничего предложить не могут.
Между тем, причин у хронического цистита может быть множество:
1. Дисбактериоз кишечника и влагалища
Другая пользовательница рассказала, что после 7 курсов антибиотиков за 2 года ситуация только ухудшалась. Она обратилась к гастроэнтерологу, пролечила кишечник — и цистит отступил на целый год. Это позволило ей сделать ЭКО (к сожалению, беременность оказалась внематочной, но это уже другая история).
2. Урогенитальный дисбактериоз
Форумчанки подтверждают: если после множества курсов антибиотиков в анализах нет лейкоцитов, а симптомы мучают — почти наверняка развился дисбактериоз. В посевах могут обнаруживаться кишечные бактерии (стафилококки, энтерококки, лептотрикс), как это случилось у Солнышка ясное.
**3. Интерстициальный цистит**
Это самая тяжелая форма, когда стенки мочевого пузыря замещаются рубцовой тканью. Flowery предупреждает: тревожный симптом — если моча стерильна, но женщина не может удерживать мочу дольше 30 минут. В этом случае требуется срочная госпитализация и полноценное обследование в стационаре.
**4. Гиперактивный мочевой пузырь или уретра**
Иногда проблема не в инфекции, а в нервной регуляции. Как заметила участница Рошени, если все анализы идеальные, стоит подумать о гиперреактивном мочевом пузыре. Тем более что западные врачи при лечении циститов используют антидепрессанты в комплексе с другими препаратами — настолько велика роль стресса и паники в этом заболевании.
Что делать, если стандартное лечение не помогает?
1. Начать с правильной диагностики
Лечение рецидивирующего цистита должно начинаться с цистоскопии. Врач должен увидеть стенки мочевого пузыря изнутри, при необходимости взять биопсию — и только потом назначать терапию.
2. Проверить кишечник и влагалище на дисбактериоз
Еще одна пациентка сдала анализы и обнаружила в мазках лептотрикс, стафилококки и энтерококки — типичные кишечные бактерии. Это прямой сигнал, что проблема может быть в нарушении микрофлоры.
3. Искать узких специалистов
4. Не пренебрегать физиотерапией
Форумчанка, которая ежегодно ездит в санатории Железноводска, уверена: УВЧ, амплипульс, магнитотерапия могут творить чудеса. Если бы у женщин была возможность проходить физиопроцедуры каждые 3 месяца, ремиссия могла бы длиться вечно. Но, к сожалению, в обычных поликлиниках таких методик для цистита нет.
5. Питьевой режим и профилактика
Самая безопасная рекомендация для всех — не менее 2 литров жидкости в день, включая урологические сборы (толокнянка, лист брусники, спорыш, иван-чай).
Можно ли делать ЭКО при хроническом цистите?
Цистоскопию и основное лечение лучше завершить до вступления в протокол, чтобы не откладывать ЭКО и не рисковать здоровьем.
Простые правила, которые снижают риск рецидива
После каждого полового акта — сразу в туалет. Это снижает риск заброса бактерий в уретру.
Избегать переохлаждений. Даже сесть на холодное сиденье зимой — рисковано.
Не носить узкие брюки в длительных поездках. Лучше юбка или свободная одежда.
Пить достаточно жидкости.
Если вы столкнулись с похожей ситуацией, не отчаивайтесь. Ищите врача, который не просто выписывает антибиотики, а пытается разобраться в причине. И помните: даже при хроническом цистите можно успешно пройти ЭКО и родить здорового малыша.

Две недели после переноса эмбриона — самый волнительный период в программе ЭКО. Будущие мамы прислушиваются к каждому сигналу организма: тянет живот, колит в боку, набухла грудь или, наоборот, всё стихло. Что из этого действительно указывает на наступление беременности, а что — лишь следствие гормональной поддержки? Разбираемся вместе с медицинскими фактами и реальными историями пациенток.
Что происходит в организме после переноса?
После процедуры переноса эмбрион несколько дней «плавает» в полости матки, а затем прикрепляется к эндометрию — этот процесс называется имплантация. Обычно она происходит на 5–7 день после переноса пятидневок или на 3–4 день после переноса трёхдневок. Именно в этот момент организм начинает вырабатывать ХГЧ — гормон беременности.
Важно понимать: первые признаки могут появляться не раньше, чем через 5–7 дней после переноса, и они связаны либо с самой имплантацией, либо с действием препаратов поддержки (прогестерона).
Какие ощущения могут (но не обязаны) указывать на успех?
На форумах пациентки часто описывают следующие симптомы, совпавшие с удачным протоколом:
1. Имплантационное кровотечение. Небольшие мажущие выделения розового или коричневатого цвета через 5–7 дней после переноса. Появляются, когда эмбрион внедряется в стенку матки. Важно: выделения должны быть скудными и кратковременными.
2. Тянущие ощущения внизу живота. Многие женщины описывают лёгкий дискомфорт, похожий на предменструальный. Однако точно такие же ощущения даёт и прогестерон, расслабляющий мускулатуру матки.
3. Нагрубание и болезненность молочных желёз. Классический признак, но тоже ненадёжный: препараты поддержки вызывают его у большинства пациенток независимо от исхода.
4. Повышение базальной температуры. У некоторых женщин она держится на уровне 37,0–37,4 °C. Но и здесь решающую роль играет прогестерон.
5. Изменение аппетита, сонливость, эмоциональная нестабильность.** Эти симптомы могут появиться очень рано, но их отсутствие ничего не значит.
Типичные истории пациенток на форумах
- «У меня болела грудь, потемнели соски, часто ходила в туалет, пропал аппетит, мутило в транспорте. Я точно знала, что всё получилось. ХГЧ подтвердил».
- «В удачном крио со второго дня жутко болела поясница. Грудь не болела, в туалет не тянуло».
- «У меня были все признаки приближающихся месячных: и выделения, и грудь болела, и живот тянуло. Но наступила беременность».
- «Ощущений беременных не было, всё вызывали лошадиные дозы прогестерона. Реальная боль в груди пришла, когда ХГЧ уже за 50000 перевалил».
- «На 7 день после переноса скрутило живот, думала аппендицит. Тесты до 12 дня ничего не показывали, а на 12-й появилась полоска».
Эти истории подтверждают главное правило: ориентироваться на ощущения бесполезно — у всех по-разному.
Что говорят врачи?
Медицинская наука относится к ранним субъективным ощущениям с большим скептицизмом. Вот что важно знать:
1. Все симптомы в первые 10–14 дней после переноса могут быть вызваны препаратами прогестерона, которые назначают для поддержки лютеиновой фазы. Набухание груди, сонливость, вздутие живота, перепады настроения — классические побочные эффекты гормональной терапии.
2. Единственный достоверный признак беременности — положительный анализ крови на ХГЧ. Его рекомендуют сдавать на 12–14 день после переноса (для пятидневок — чуть раньше). Раньше этого срока тесты могут быть ложноотрицательными или ложноположительными.
3. «Тишина» в организме — тоже норма. У многих женщин с успешной беременностью вообще нет никаких ранних признаков.
Когда надо насторожиться?
Хотя по ощущениям нельзя диагностировать беременность, есть симптомы, требующие немедленного обращения к врачу:
🚨 Сильное кровотечение (яркая алая кровь, требующая смены прокладки каждый час).
🚨Резкая, нарастающая боль внизу живота (может быть признаком внематочной беременности или перекрута яичника).
🚨 Тошнота и рвота, не позволяющие пить (риск обезвоживания).
🚨 Внезапное исчезновение всех симптомов (иногда, но не всегда, может указывать на спад ХГЧ).
В этих случаях не ждите дня сдачи анализа — звоните своему репродуктологу.
Как пережить ожидание?
Психологи и опытные пациентки советуют одно: не искать у себя признаки. Это тяжело, но помогает сохранить нервы. Примите как факт: вы не сможете контролировать исход до анализа ХГЧ. Всё, что вы делаете — принимаете назначенные препараты и бережёте себя.
В репродуктивной медицине существует множество протоколов ЭКО, и выбор конкретного из них всегда основывается на индивидуальных особенностях пациентки. ЭКО в естественном цикле (ЕЦ) — это метод, при котором для оплодотворения используется единственная яйцеклетка, созревшая в организме женщины без применения гормональной стимуляции .
Этот подход значительно отличается от классических протоколов и имеет строгие показания. Рассмотрим, в каких случаях врачи рекомендуют рассматривать именно этот вариант.
Что такое ЭКО в естественном цикле?
ЭКО в естественном цикле максимально приближено к физиологическим процессам. Врач с помощью УЗИ и анализов крови отслеживает рост доминантного фолликула, определяет момент овуляции и проводит пункцию для забора яйцеклетки . Далее полученный ооцит оплодотворяют в лаборатории, культивируют и переносят эмбрион в полость матки.
Интересно, что первая в мире успешная процедура ЭКО, в результате которой в 1978 году родилась Луиза Браун, была выполнена именно в естественном цикле . Однако с развитием репродуктивных технологий стандартные протоколы со стимуляцией стали применяться чаще благодаря более высокой эффективности за один цикл .
Кому подходит ЭКО в естественном цикле?
Основываясь на данных авторитетных клиник и международных рекомендаций, можно выделить следующие ситуации, когда метод является приоритетным.
1. Противопоказания к гормональной стимуляции
Это прямое показание к проведению ЭКО в естественном цикле. К таким состояниям относятся :
- Онкологические заболевания в анамнезе (особенно гормонозависимые опухоли)
- Тромбофилии и другие нарушения свертываемости крови
- Тяжелые заболевания печени, поджелудочной железы, эндокринной системы
- Аллергические реакции на гормональные препараты или их непереносимость
2. Низкий овариальный резерв и «бедный» ответ на стимуляцию
Для женщин с низким уровнем АМГ (антимюллерова гормона) и небольшим количеством фолликулов классическая стимуляция может оказаться неэффективной — даже высокие дозы гормонов не приводят к росту множества фолликулов . В этом случае нет смысла подвергать организм гормональной нагрузке, так как удастся получить лишь 1-2 яйцеклетки. ЭКО в естественном цикле позволяет забрать ту единственную яйцеклетку, которую организм произвел сам, без лишних вмешательств .
Исследования показывают, что у женщин с бедным ответом на стимуляцию модифицированный естественный цикл может давать в четыре раза более высокие шансы на рождение живого ребенка по сравнению с высокими дозами гонадотропинов .
3. Женщины младше 35 лет с трубным фактором бесплодия
Если единственной проблемой является непроходимость маточных труб, а овуляция регулярна и яйцеклетки качественные, ЭКО в естественном цикле может быть разумным стартом . У молодых женщин с хорошим прогнозом одна яйцеклетка может дать полноценный эмбрион.
4. Мужской фактор бесплодия
В ситуациях, когда женская репродуктивная система здорова, а проблема заключается в качестве спермы партнера (например, после неудачных попыток внутриматочной инсеминации), ЭКО в естественном цикле с использованием ИКСИ может быть эффективной альтернативой более инвазивным протоколам .
5. Желание пациентки избежать гормональной нагрузки
Некоторые женщины сознательно выбирают минимальное медикаментозное вмешательство. Это может быть связано с:
- Предыдущим негативным опытом гормональной терапии
- Психоэмоциональными особенностями и страхом перед гормонами
- Религиозными или этическими соображениями
6. Как этап перед переходом к донорским программам
Для женщин, которые рассматривают возможность использования донорских яйцеклеток, несколько попыток ЭКО в естественном цикле могут стать последним шансом использовать собственные ооциты с минимальными затратами и без гормональной нагрузки .
Когда метод не рекомендуется?
ЭКО в естественном цикле неэффективно при следующих состояниях :
- Отсутствие овуляции (хроническая ановуляция, СПКЯ) — если нет созревающего фолликула, забирать нечего
- Возраст старше 40 лет — шансы на успех минимальны (около 1%), качество яйцеклеток снижено, высок риск генетических аномалий
- Необходимость преимплантационного генетического тестирования (ПГТ) — для проведения ПГТ требуется несколько эмбрионов, чтобы было из чего выбирать
- Выраженные нарушения менструального цикла
Реалистичные ожидания: эффективность метода
Важно понимать, что ЭКО в естественном цикле имеет более низкую эффективность за одну попытку по сравнению со стимулированными протоколами.
Согласно статистике :
- Вероятность наступления беременности за один цикл составляет в среднем 7-15%
- У женщин до 35 лет шансы могут достигать 15-18%
- После 40 лет эффективность падает до 1-8%
- Около 20% циклов могут быть отменены из-за преждевременной овуляции, отсутствия яйцеклетки в фолликуле или отсутствия роста эмбриона
Однако преимуществом является возможность повторять попытки **ежемесячно** без длительных перерывов на восстановление. Суммарный эффект от 4 последовательных попыток может достигать 46% .
Модифицированный естественный цикл
В современной практике чаще используется **модифицированный естественный цикл (МЕЦ). При этом подходе:
- База остается естественной — женщина не получает стимуляцию с начала цикла
- На поздних этапах созревания фолликула вводятся низкие дозы препаратов (антагонисты ГнРГ для предотвращения преждевременной овуляции и триггер овуляции для точного расчета времени пункции)
Это позволяет сохранить преимущества естественного цикла (минимальная нагрузка), но значительно снижает риск отмены процедуры из-за неожиданной овуляции.
Итак, рассматривать ЭКО в естественном цикле стоит в следующих ситуациях:
✅ При медицинских противопоказаниях к гормональной стимуляции
✅ При низком овариальном резерве и неэффективности стимуляции в прошлом
✅ У молодых женщин с трубным фактором или мужским бесплодием
✅ При осознанном желании пациентки минимизировать медикаментозное вмешательство
Решение о выборе протокола всегда должно приниматься совместно с лечащим врачом-репродуктологом на основе полного обследования, оценки овариального резерва, возраста и истории предыдущих попыток лечения бесплодия.

После переноса эмбрионов наступает важный этап, который требует особого внимания и заботы о себе. Этот процесс, хоть и занимает всего несколько минут, имеет значительное влияние на дальнейшее развитие беременности.
Рекомендации после переноса эмбрионов
После процедуры пациентке рекомендуется избегать интенсивной физической активности, подъема тяжестей и лишних движений. Легкие прогулки допустимы, но лучше придерживаться щадящего режима как минимум до десятого дня после переноса эмбрионов. Это поможет создать оптимальные условия для успешной имплантации.
Симптомы после переноса эмбрионов
В течение первых двух недель внешне может не происходить никаких заметных изменений. Женщина может не чувствовать особых симптомов, связанных с имплантацией эмбриона в стенку матки. Однако внутри происходят важные процессы, которые могут сопровождаться головокружением, головной болью, сонливостью, тошнотой и набуханием груди. Эти признаки не указывают на успех или неудачу процедуры вплоть до двенадцатого дня после переноса.
На четырнадцатый день рекомендуется провести тест на ХГЧ и анализ крови, поскольку раньше этого срока результаты могут быть недостоверными. Если же на седьмой день после переноса тест покажет две полоски, это может указывать на наступление беременности, но отсутствие четкой второй полоски еще не свидетельствует о неудаче.
Состояние женщины после переноса эмбрионов
Важно следить за своим здоровьем, чтобы не упустить симптомы синдрома гиперстимуляции яичников, который иногда развивается после процедуры. Симптомы включают вздутие живота, головные боли и ухудшение зрения. Если вы заметили такие проявления, необходимо обратиться к врачу для корректировки поддерживающей терапии.
Развитие эмбриона после переноса
- 0 день: эмбрион, достигший стадии бластоцисты, начинает развиваться.
- 1 день: бластоциста выходит из своей оболочки.
- 2 день: закрепление бластоцисты на стенке матки.
- 3 день: начинается процесс имплантации.
- 4-5 день: морула глубже проникает в стенку матки, формируя плаценту.
- 6-7 день: клетки плаценты начинают вырабатывать ХГЧ.
- 8-9 день: уровень ХГЧ достаточно высок, чтобы его показал анализ крови.
- 18 день: зародыш достигает 4 мм, начинается формирование органов.
На этой стадии закладываются основы многих систем, таких как нервная, дыхательная и пищеварительная. К концу первого месяца беременности эмбрион уже имеет сформированные зачатки конечностей и позвоночника, но иногда развитие может остановиться из-за генетических аномалий.
Следуя этим рекомендациям и советам специалистов, вы сможете создать благоприятные условия для успешного течения беременности после ЭКО.
Экстракорпоральное оплодотворение (ЭКО) прочно вошло в медицинскую практику как эффективный метод преодоления бесплодия. Однако вокруг гормональной стимуляции, которая является неотъемлемой частью процедуры, продолжает существовать множество мифов. Пациентки опасаются, что "ударные дозы" гормонов могут нарушить их естественный фон, спровоцировать ранний климакс, онкологические заболевания или другие хронические патологии. Что же говорят об этом доказательная медицина и авторитетные научные источники?
Мы проанализировали данные крупных международных исследований, систематические обзоры и клинические рекомендации, чтобы дать научно обоснованный ответ на этот вопрос.
Гормональная стимуляция: что происходит с организмом?
Для понимания долгосрочных эффектов важно разобраться в сути процесса. В естественном цикле у женщины созревает одна, реже две яйцеклетки. Для повышения шансов на успех ЭКО требуется получить несколько ооцитов. С этой целью применяются препараты гонадотропинов, которые стимулируют рост множества фолликулов. Такая контролируемая стимуляция яичников приводит к значительному повышению уровня эстрадиола и других гормонов по сравнению с естественным циклом .
Однако, как поясняют эксперты, представление о некоем идеальном "гормональном балансе", который может быть нарушен инъекциями, не совсем корректно. Уровень гормонов в организме женщины — величина непостоянная, он может меняться не просто день ото дня, но даже в течение суток . Гормональная терапия в цикле ЭКО — это контролируемое медицинское вмешательство, которое имитирует естественные процессы, но в более интенсивном режиме.
Влияние на репродуктивное здоровье и возраст менопаузы
Один из самых распространенных страхов — что ЭКО "истощает" яичники и приближает менопаузу. С этим связан миф о том, что организм рождается с ограниченным запасом яйцеклеток, а стимуляция "расходует" их слишком быстро.
Научные данные опровергают эту взаимосвязь. Механизм действия препаратов для стимуляции заключается не в "расходовании" будущих яйцеклеток, а в "спасении" тех фолликулов, которые в естественном цикле должны были подвергнуться атрезии (обратному развитию) . Другими словами, стимуляция использует тот резерв, который в любом случае был бы утрачен в данном цикле.
Что касается долгосрочной перспективы, исследования показывают отсутствие клинически значимого влияния на возраст наступления менопаузы. Крупные наблюдательные исследования, сравнивавшие женщин после ЭКО и естественных родов, зафиксировали незначительную разницу в среднем возрасте менопаузы: 49,8 года в группе ЭКО против 50,7 года в контрольной группе . Разница менее чем в один год была признана учеными не имеющей клинического значения. Более того, авторы исследования подчеркивают, что нельзя исключать влияние исходных факторов: женщины, проходящие ЭКО, часто уже имеют сниженный овариальный резерв или другие состояния, которые сами по себе могут быть связаны с более ранней менопаузой .
Таким образом, процедура ЭКО не ускоряет биологическое старение яичников и не вызывает ранний климакс.
Онкологические риски
Наиболее тревожный вопрос — может ли гормональная стимуляция спровоцировать рак. Этот страх активно обсуждается в публичном пространстве, но данные масштабных исследований и руководства профессиональных медицинских сообществ дают обнадеживающие ответы.
Крупнейшее исследование, опубликованное в авторитетном журнале JAMA (США), наблюдало за женщинами в течение более чем 20 лет и не выявило повышенного риска рака молочной железы у прошедших ЭКО по сравнению с общей популяцией или женщинами с бесплодием, не получавшими лечения . Американское общество репродуктивной медицины (ASRM) в своих руководствах подтверждает, что в целом риск рака молочной железы не увеличивается после лечения бесплодия .
Аналогичные выводы делают и европейские исследователи. Анализ, опубликованный в журнале European Review for Medical and Pharmacological Sciences, показал, что риск инвазивного рака яичников статистически значимо не возрастает при использовании препаратов для стимуляции . Важное уточнение: ученые отмечают, что у женщин с бесплодием (особенно связанным с эндометриозом или ановуляцией) исходный риск некоторых видов рака может быть несколько выше, чем в популяции, но это связано с самим заболеванием, а не с ЭКО .
Некоторые исследования указывают на возможное небольшое повышение риска пограничных опухолей яичников или рака эндометрия при очень длительном (более 6-7 циклов) применении некоторых препаратов, например, кломифена цитрата в высоких суммарных дозах. Однако современные протоколы стимуляции редко подразумевают такое длительное использование, а связь остается предметом дальнейшего изучения и не считается доказанной причинно-следственной.
Сердечно-сосудистая система и метаболические нарушения
Поскольку стимуляция создает значительную гормональную нагрузку, исследователи изучали ее потенциальное влияние на сердце и сосуды.
Систематический обзор и мета-анализ, включивший данные более 500 000 женщин, не выявил значимой независимой связи между ЭКО и долгосрочным риском серьезных сердечно-сосудистых событий (инфарктов, инсультов), ишемической болезни сердца, гипертонии или диабета в течение примерно десяти лет наблюдения . Авторы этого масштабного исследования, опубликованного в European Heart Journal, пришли к выводу, что на популяционном уровне ЭКО можно считать безопасным в отношении сердечно-сосудистой системы.
Исследование, опубликованное на портале Национальной медицинской библиотеки США (NIH), показало, что у 17% женщин после лечения бесплодия могут диагностироваться метаболические нарушения, а у 13% — сердечно-сосудистые заболевания . Однако важно понимать ограничения этого исследования: оно было небольшим (180 человек) и не могло исключить влияние таких факторов, как исходный вес, возраст, наличие синдрома поликистозных яичников (СПКЯ) и других состояний, которые сами по себе являются факторами риска. Авторы подчеркивают необходимость дальнейших проспективных исследований .
Психологический аспект
Влияние на гормональный фон тесно связано с эмоциональным состоянием. Исследования показывают, что женщины, прошедшие через ЭКО и оставшиеся бездетными, могут иметь более высокие показатели тревожности и депрессивных симптомов в долгосрочной перспективе по сравнению с теми, кто стал родителями . Это подчеркивает важность психологической поддержки, но напрямую не связано с гормональным воздействием процедуры, а скорее — с психотравмирующим опытом неудач.
Выводы: что нужно знать пациенткам
Обобщая данные авторитетных международных и российских медицинских источников, можно сделать следующие выводы о долгосрочном влиянии ЭКО на гормональный фон:
1. Стойкого дисбаланса не возникает. Исследования, проведенные за более чем 40-летнюю историю применения ЭКО, не обнаружили доказательств того, что гормональные препараты, используемые в протоколах, вызывают долгосрочные нарушения естественной гормональной регуляции организма . После завершения цикла уровень гормонов приходит в норму.
2. Риск онкологических заболеваний значимо не повышается. Данные долгосрочных наблюдений и руководства профессиональных сообществ (ASRM, ESHRE) подтверждают отсутствие убедительной связи между процедурой ЭКО и развитием рака молочной железы, яичников и эндометрия . Повышенные риски, выявляемые в некоторых исследованиях, часто связаны с исходными факторами бесплодия, а не с самим лечением.
3. Менопауза не приближается. ЭКО не расходует "запас" яйцеклеток на годы вперед и не ускоряет наступление климакса .
4. Индивидуальный подход — основа безопасности. Подбор схемы и дозировок препаратов осуществляется врачом индивидуально. Это позволяет минимизировать краткосрочные риски (например, синдром гиперстимуляции яичников) и сделать процедуру максимально безопасной .
5. Важность предварительного обследования. Ключевое условие безопасности — тщательное обследование перед вступлением в протокол для исключения уже имеющихся онкологических и других заболеваний, при которых гормональная стимуляция противопоказана .
Таким образом, современная доказательная медицина позволяет с высокой долей уверенности говорить о том, что ЭКО не оказывает негативного влияния на гормональный фон женщины в долгосрочной перспективе. Страхи перед "нарушенным балансом", ранним климаксом и раком при проведении процедуры квалифицированными специалистами и после полноценного обследования не находят подтверждения в научной литературе.

Вопрос о допустимом количестве процедур ЭКО — один из самых частых среди пациентов, столкнувшихся с бесплодием. Многие опасаются, что повторные попытки могут нанести вред здоровью или имеют жесткие законодательные ограничения. В этой статье мы разберем, что говорят об этом официальные медицинские источники и нормативные документы.
Сколько попыток ЭКО разрешено по закону?
Главный ответ, который дают эксперты, ссылаясь на приказ Министерства здравоохранения РФ: официального лимита на количество попыток ЭКО не существует. В документе, регламентирующем порядок использования вспомогательных репродуктивных технологий (ВРТ), нет ни одного пункта, который ограничивал бы число возможных циклов.
Врач-репродуктолог высшей категории, д.м.н. Наталья Калинина подтверждает: пациенты могут проводить столько циклов, сколько потребуется для достижения результата. В клинической практике известны случаи, когда женщинам требовалось от 2–3 до 20 и более попыток .
Безопасно ли делать много попыток?
С точки зрения физиологии, повторные процедуры ЭКО не наносят непоправимого вреда организму, если у женщины нет противопоказаний. Проведение даже 7–10 циклов стимуляции суперовуляции не сказывается негативно на состоянии яичников и эндокринной функции. Это подтверждается и практикой работы с донорами ооцитов, которые проходят стимуляцию многократно.
Исследования не выявили данных о том, что многократные циклы ЭКО повышают риск развития онкологических заболеваний, эндокринных патологий или приводят к раннему климаксу.
Однако ключевым условием безопасности является тщательное обследование перед каждой стимуляцией. Противопоказаниями к повторению циклов могут стать:
- Злокачественные или сомнительные новообразования;
- Тяжелая дисплазия шейки матки;
- Нарушения свертываемости крови (тромбозы);
- Тяжелые соматические заболевания, при которых беременность противопоказана в принципе.
Через какое время можно делать повторное ЭКО?
Интервал между процедурами не фиксирован жестко и определяется врачом индивидуально. Он зависит от типа протокола, возраста пациентки, ее овариального резерва и результатов предыдущей попытки.
- После криопротокола (переноса размороженных эмбрионов): следующую попытку можно провести уже в следующем менструальном цикле, так как гормональная нагрузка на организм была минимальной.
- После протокола со стимуляцией: организму нужно время на восстановление. Обычно рекомендуется перерыв от 1 до 3 месяцев. Это позволяет репродуктивной и гормональной системам полностью подготовиться к новой попытке.
В некоторых случаях врачи могут применять протокол с двойной стимуляцией за один менструальный цикл (Duostim), когда после первой пункции делается перерыв всего в несколько дней .
От чего зависит необходимость повторных попыток?
- Эффективность одного цикла ЭКО составляет в среднем 30–50%. Это означает, что даже качественный эмбрион не всегда может имплантироваться. Повторные циклы часто требуются в следующих ситуациях:
- Поздний репродуктивный возраст или сниженный овариальный резерв, когда за один раз удается получить мало яйцеклеток;
- Мужской фактор (патоспермия), требующий специальных методов оплодотворения;
- Генетические заболевания в семье, когда необходимо проводить диагностику эмбрионов перед переносом;
- Отсутствие эмбрионов хорошего качества для переноса в конкретном цикле.
Вопрос о количестве попыток ЭКО имеет четкий медицинский и юридический ответ: их можно делать столько, сколько требуется для наступления беременности, при отсутствии противопоказаний. Законодательство РФ не ограничивает это число, а современная медицина подтверждает безопасность многократных протоколов при грамотном врачебном сопровождении.
Следует помнить, что решение о повторении цикла и интервалах между ними всегда принимается лечащим врачом-репродуктологом на основе актуального состояния здоровья пациента.

Гарднереллез — это инфекция, вызванная бактериями рода Gardnerella, которая поражает мочеполовую систему. Это состояние не считается передающимся половым путем, так как оно развивается при изменении баланса микрофлоры. Gardnerella vaginalis является частью нормальной флоры влагалища, но их чрезмерное размножение может привести к заболеванию. Гарднереллез может затронуть и мужчин, чаще всего проявляясь в виде уретрита, что сопровождается выделениями с неприятным запахом и зудом.
У женщин гарднереллез может вызывать воспаления шейки матки, эндометрия и яичников. Беременность может осложниться преждевременными родами или инфекцией ребенка при прохождении через родовые пути. Также повышается риск выкидыша на ранних сроках.
Факторы, способствующие развитию гарднереллеза, включают тесную одежду, синтетическое белье, частое использование тампонов и прокладок, длительное применение антибиотиков, которые убивают полезные бактерии, а также чрезмерные спринцевания. Неправильное питание, гормональные изменения из-за беременности или приема противозачаточных средств также могут влиять на развитие инфекции.
Симптомы гарднереллеза включают обильные выделения из влагалища, которые могут быть прозрачными, серыми или зелеными. Прогрессирование инфекции может вызвать зуд, жжение и болезненные ощущения при половом акте.
Диагностика основывается на анализе жалоб пациента и осмотре, а также на микроскопическом исследовании мазка и бактериального посева. Эти методы позволяют оценить соотношение полезных и вредоносных бактерий.
Лечение включает подавление роста вредных бактерий и восстановление нормальной микрофлоры влагалища. Обычно назначаются антибиотики в виде свечей или гелей, такие как Метронидазол и клиндацимин, а также антибактериальные таблетки. Важную роль играет диета, богатая пробиотиками и свежими продуктами. Иногда дополнительная терапия включает противогрибковые препараты, если развивается кандидоз.
Фитотерапия может быть полезной, но требует длительного применения. Важно избегать спринцеваний, чтобы не ухудшить состояние. Рекомендовано носить хлопковое белье, правильно питаться и проводить больше времени на свежем воздухе. Если у вас есть вопросы о лечении, обязательно обратитесь к врачу за консультацией.

Репродуктивный возраст у женщин и мужчин играет ключевую роль в планировании семьи и успешном зачатии. Для женщин этот период наиболее оптимален с 20 до 35 лет, когда организм наиболее готов к зачатию, вынашиванию и рождению ребенка. В это время женщины достигают необходимой физической и психологической зрелости. Специалисты рекомендуют планировать первого ребенка до 25-27 лет.
Ранние беременности, которые происходят в подростковом возрасте, могут привести к ряду осложнений. Молодые девушки более подвержены риску выкидышей, кровотечений и токсикозов. Малыши в таких случаях могут рождаться с низким весом и трудностями адаптации. Хотя физиологически организм может быть готов, важны также психологическая подготовка и материальные возможности.
После 35 лет репродуктивные функции у женщин начинают снижаться. Это связано с изменениями в гормональном фоне и уменьшением количества доступных яйцеклеток. Старение яичников влияет на регулярность менструаций и способность к зачатию. После 40 лет увеличивается риск генетических отклонений у ребенка. Наступление менопаузы в 45-50 лет завершает репродуктивный период, делая естественное зачатие невозможным.
У мужчин, хотя способность к зачатию сохраняется дольше, качество спермы начинает ухудшаться после 35 лет. Понижение уровня тестостерона и снижение подвижности сперматозоидов могут влиять на фертильность. Повышается риск повреждений ДНК сперматозоидов, что также необходимо учитывать при планировании семьи.
Несмотря на возможные риски, многие женщины успешно рожают после 35 лет. Беременность в более зрелом возрасте может приносить свои плюсы, такие как обновление гормонального фона и улучшение самочувствия. Более зрелый возраст часто обеспечивает более ответственное воспитание ребенка. При планировании беременности в старшем возрасте рекомендуется консультация генетика для оценки потенциальных рисков.
В заключение, репродуктивный возраст является важным фактором для успешного зачатия и рождения здорового ребенка. Учитывая все физиологические и психологические аспекты, семьи могут более осознанно подходить к планированию беременности.
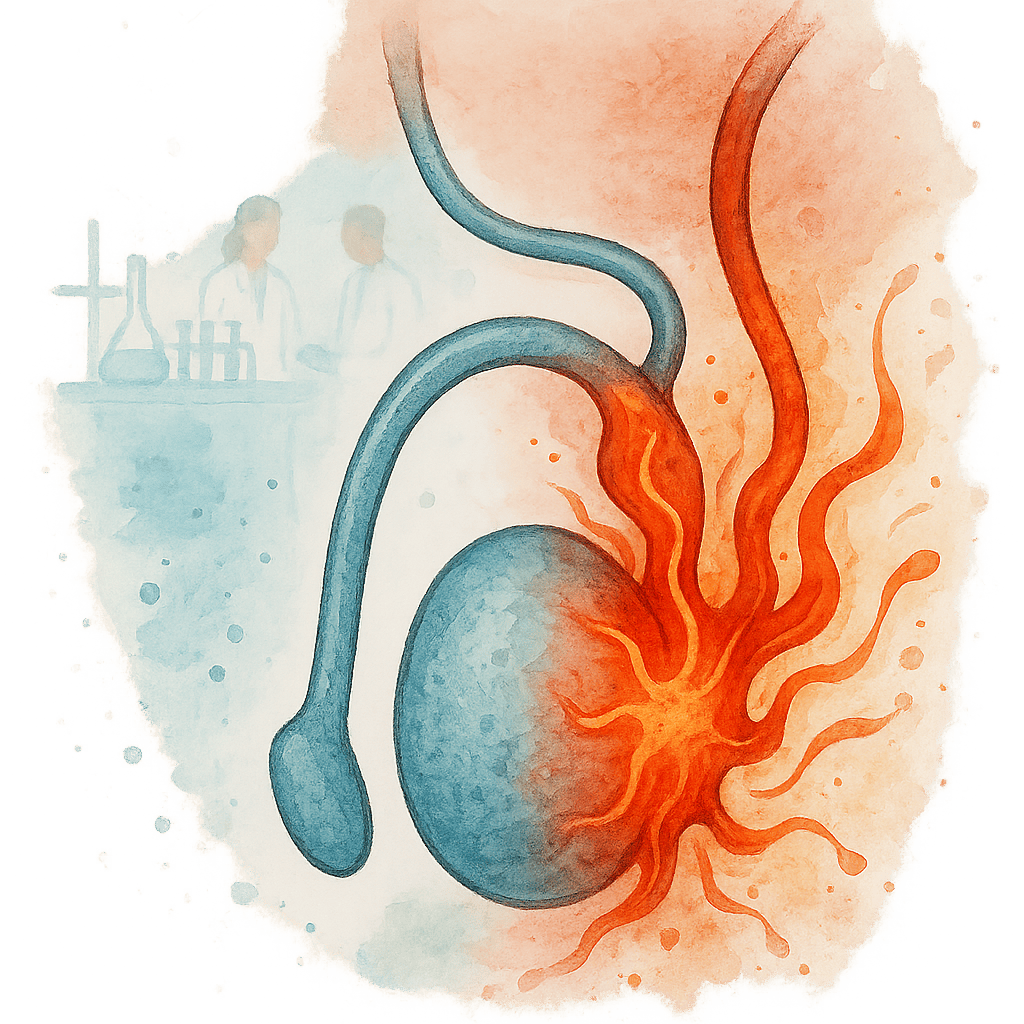
Эпидидимит, или воспаление придатка яичка, является одним из самых частых заболеваний органов мошонки у мужчин. Чаще всего его вызывает неспецифическая бактериальная инфекция, которая каким-то образом проникает в половые пути. Также причиной могут быть гонококки, трихомонады или туберкулезная инфекция.
Придаток яичка – это орган, прилегающий к яичку, который можно обнаружить на ощупь как спиралевидную трубку. Основная его функция заключается в созревании и хранении сперматозоидов. Поскольку придаток расположен рядом с яичком, инфекция может легко проникнуть из уретры или яичка, вызывая эпидидимит. В некоторых случаях воспаление может распространяться на само яичко, что приводит к состоянию, известному как орхоэпидидимит.
Причинами эпидидимита чаще всего становятся инфекции, передающиеся половым путем, такие как гонорея и хламидии, или бактерии кишечной флоры. Мужчины в возрасте от 20 до 40 лет наиболее подвержены этому заболеванию, однако оно может возникнуть в любом возрасте. У детей эпидидимит может быть связан с эпидемическим паротитом или травмой мошонки.
Симптомы эпидидимита проявляются постепенно, и пик заболевания обычно достигается через сутки после появления первых признаков. Основные симптомы включают боли в мошонке или паху, отечность, боли при мочеиспускании и выделения из уретры. Также могут наблюдаться лихорадка и признаки общей интоксикации организма.
Острый эпидидимит длится до шести недель и часто поражает только одну сторону. Если воспаление затрагивает оба придатка, развивается двусторонний эпидидимит, который значительно увеличивает риск бесплодия. Хронический эпидидимит развивается, если воспаление продолжается более полугода и может приводить к серьезным последствиям, таким как обструкция семявыносящих путей и снижение качества спермы.
Лечение эпидидимита включает антибактериальную терапию, которая назначается на основе результатов анализов и чувствительности инфекции к антибиотикам. Важно строго следовать рекомендациям врача и избегать самолечения, так как неправильное лечение может привести к осложнениям. Дополнительные методы лечения включают постельный режим, холодные компрессы и физическую терапию, а в особо тяжелых случаях может потребоваться хирургическое вмешательство.
Хотя народные средства, такие как травяные настои, могут облегчить симптомы на ранних стадиях, они не заменяют профессиональное медицинское лечение. Пренебрежение визитом к врачу может привести к серьезным последствиям, включая бесплодие или необходимость хирургического вмешательства. Важно всегда консультироваться с врачом перед использованием любых альтернативных методов лечения.
Эта информация особенно актуальна для мужчин, планирующих стать отцами, поскольку эпидидимит может повлиять на фертильность и возможность естественного зачатия.

Желтое тело — это железа внутренней секреции, образующаяся в яичнике после овуляции. Оно формируется из клеток фолликула и отвечает за выработку гормона прогестерона. Этот процесс регулируется гормонами гипофиза. Если оплодотворение не произошло, желтое тело, называемое менструальным, функционирует в течение второй половины менструального цикла, около 10-12 дней. За несколько дней до начала менструации начинается его обратное развитие, прекращается выработка гормонов, и ткань заменяется соединительной.
В случае зачатия формируется желтое тело беременности. Оно активно в первые 12-16 недель беременности, после чего его функции постепенно берет на себя плацента. Иногда на ультразвуковом исследовании желтое тело может быть не видно, что может указывать на его малый размер. Это требует немедленной гормональной коррекции, чтобы избежать риска для беременности.
Желтое тело обычно имеет размер от 1 до 3 см. Если оно меньше, это может привести к недостаточному поступлению гормонов в организм матери, что угрожает нормальному течению беременности и развитию плода. Основные нарушения связаны с функциональной недостаточностью или образованием кисты. Кисты обычно не опасны и редко нуждаются в лечении. Однако недостаточность или отсутствие желтого тела могут привести к раннему прерыванию беременности или развитию плацентарной недостаточности, поэтому их важно выявить на ранних стадиях.