Редакция 'ПЛЮС ОДИН'
Когда наступает долгожданная беременность, будущая мама с трепетом ждет первого УЗИ. Одна из частых причин для волнения — сообщение врача о том, что плодное яйцо находится «в углу матки». Многие женщины воспринимают это как отклонение. Так ли это на самом деле и когда стоит беспокоиться?
Какое расположение эмбриона считается правильным?
Анатомически наиболее благоприятным для развития беременности считается прикрепление плодного яйца в области дна матки (ее верхней части). Такое расположение обеспечивает эмбриону хорошее кровоснабжение и снижает риски, связанные с вынашиванием.
Однако на практике эмбрион нередко имплантируется в другом месте — например, вблизи от устья маточной трубы (чаще справа). В большинстве случаев это не повод для паники. На ранних сроках плодное яйцо может менять свое положение по мере роста матки. Поэтому то, что сегодня находится «в углу», завтра может оказаться в совершенно другом месте, и беременность будет развиваться нормально.
Зачем врачи так внимательно следят за местом прикрепления?
Первое УЗИ после задержки менструации проводится не только для того, чтобы подтвердить факт беременности и определить срок. Врач оценивает сразу несколько важных параметров:
- Локализация плодного яйца. Нужно убедиться, что беременность маточная (эмбрион находится в полости матки, а не в трубе или на шейке).
- Размеры плодного яйца и эмбриона. Их соответствие сроку беременности.
- Отсутствие признаков угрозы. Например, отслойки плодного яйца.
Если врач видит, что плодное яйцо прикрепилось в дне матки — это отличный старт. Если же в углу — это не патология, а просто особенность, за которой нужно понаблюдать. О любых реальных нарушениях специалист обязательно сообщит.
Могут ли быть симптомы?
Сам процесс имплантации эмбриона может сопровождаться скудными кровянистыми выделениями. Это не опасно, если они единичны, необильны и быстро проходят. Однако если выделения усиливаются или появляются боли, это повод немедленно обратиться к врачу, независимо от того, в каком месте матки находится плодное яйцо.
Важно помнить: ваш лечащий врач — главный источник информации. Не ищите ответы на форумах, если у вас есть сомнения. Только специалист может оценить, насколько расположение эмбриона влияет на течение именно вашей беременности. Если вас что-то беспокоит, обратитесь на консультацию. Спокойствие будущей мамы — одно из главных условий для рождения здорового малыша.
Читайте также:
Размеры плодного яйца по неделям беременности: что надо знать
Понятие «биохимическая беременность» известно далеко не всем, хотя, по данным врачей, с этим явлением сталкивается каждая третья женщина репродуктивного возраста. Иногда оно повторяется несколько раз. Что же это за состояние и, главное, возможно ли после него нормальное донашивание беременности? Разбираемся.
Что такое биохимическая беременность?
Простыми словами, биохимическая беременность — это беременность, которая прерывается сама собой на самом раннем сроке, практически сразу после того, как началась. Процесс начинается как обычно: оплодотворенная яйцеклетка продвигается по маточной трубе, достигает полости матки и прикрепляется к ее стенке. Но вместо того чтобы развиваться дальше, она вскоре отторгается организмом и выводится наружу с кровянистыми выделениями.
Это происходит примерно через две недели после зачатия, то есть в те дни, когда должна была бы начаться следующая менструация. Главная особенность биохимической беременности: на таком раннем сроке врачи еще не могут ее диагностировать. Плодное яйцо настолько мало, что его нельзя увидеть на УЗИ, а при гинекологическом осмотре матка еще не увеличена. Поэтому единственным подтверждением того, что зачатие произошло, является временное повышение уровня гормона ХГЧ (хорионического гонадотропина человека) в крови и моче. Важно: если беременность уже была официально подтверждена врачом (например, на УЗИ увидели плодное яйцо), то ее прерывание считается выкидышем, а не биохимической беременностью.
Как можно заподозрить биохимическую беременность?
Узнать о том, что она случилась, может только женщина, которая очень внимательно следит за своим циклом и сдает анализ на ХГЧ при малейшей задержке. Для всех остальных этот процесс проходит незаметно. Специфических симптомов, характерных для беременности (набухание груди, изменение вкуса, тошнота), при биохимической беременности, как правило, нет.
На мысль о том, что она могла быть, могут натолкнуть лишь косвенные признаки:
- непривычно болезненные месячные;
- небольшая задержка (до 5-7 дней);
- более обильные, чем обычно, менструальные выделения.
Но эти симптомы могут говорить о чем угодно, и сами по себе не являются доказательством.
Почему это происходит?
Точные причины, по которым зародившаяся беременность обречена на прерывание, назвать сложно. Ученые полагают, что виной всему — сбои в работе организма матери или патологии самого плодного яйца, которые делают дальнейшее развитие невозможным.
Среди наиболее вероятных причин врачи называют:
- иммунные или аутоиммунные нарушения у женщины, из-за которых ее организм отторгает эмбрион как чужеродный объект;
- заболевания системы свертывания крови;
- гормональные нарушения, чаще всего — недостаток прогестерона, необходимого для поддержания беременности;
- тяжелые генетические аномалии самого эмбриона, несовместимые с жизнью.
Возможна ли нормальная беременность после биохимической?
Да, и в этом главный оптимистичный вывод. В подавляющем большинстве случаев наступление полноценной беременности, которая закончится рождением здорового ребенка, возможно уже в следующем менструальном цикле. Никакого специального лечения или длительной подготовки, как правило, не требуется.
Однако если биохимические беременности повторяются неоднократно, это может быть признаком привычного невынашивания. В такой ситуации необходима тщательная диагностика и лечение, направленное на выявление и устранение причины, мешающей беременности развиваться.
Биохимическая беременность — не приговор, а повод внимательнее отнестись к своему здоровью. Если это случилось один раз, скорее всего, в следующем цикле все будет хорошо. Если ситуация повторяется — пора идти к врачу, чтобы разобраться в причинах и подготовиться к успешному зачатию.
Женский организм — сложная и тонко настроенная система, главная задача которой — дать жизнь новому человеку. Чтобы эта система работала без сбоев, важно понимать, как устроены ее ключевые элементы. Один из них — цервикальный канал шейки матки, маленький, но невероятно важный участок на пути к зарождению новой жизни.
Что такое цервикальный канал?
Шейка матки — это своего рода переходной мостик, соединяющий влагалище с самой маткой. В центре этого мостика и находится цервикальный канал — узкое сквозное отверстие длиной 3-4 см, которое соединяет влагалище и полость матки. Оно открывается в полость матки внутренним зевом, а во влагалище — наружным.
Этот канал — не просто проход, а высокотехнологичный "контрольно-пропускной пункт". Его главные задачи: защищать стерильную полость матки от инфекций и обеспечивать сперматозоидам доступ к яйцеклетке ровно в тот момент, когда это возможно и нужно.
Как канал меняет свои свойства?
Стенки цервикального канала выстланы слизистой оболочкой, клетки которой вырабатывают особую слизь. Физические и химические свойства этой слизи напрямую зависят от уровня женских половых гормонов и меняются в течение менструального цикла.
В начале и конце цикла слизь густая, вязкая и имеет кислую среду. Она закупоривает канал, образуя надежную "пробку". Кислая среда губительна для бактерий и грибков, которые постоянно присутствуют во влагалище, защищая матку от заражения. Но в такой среде сперматозоиды тоже теряют подвижность и не могут проникнуть внутрь.
В середине цикла, в момент овуляции, уровень эстрогенов достигает пика. Под их действием слизь разжижается и меняет среду с кислой на щелочную. На несколько дней канал становится проходимым, и сперматозоиды получают возможность отправиться на встречу с яйцеклеткой.
Если зачатие произошло, в дело вступает гормон прогестерон. Он делает слизь еще более густой и вязкой, "пробка" застывает в канале, надежно защищая развивающегося малыша от внешнего мира. Внутренний зев плотно смыкается, удерживая беременность.
Врожденные аномалии
Иногда при формировании организма случаются сбои. К аномалиям развития цервикального канала относятся:
- Удвоение цервикальных каналов. Часто сочетается с удвоением матки и влагалища. В некоторых случаях это не мешает наступлению беременности и нормальным родам. Вопрос об операции может возникнуть только при бесплодии.
- Атрезия (заращение) цервикального канала. Сообщение между маткой и влагалищем отсутствует. Это серьезная патология: при начале менструаций кровь скапливается в матке, что может привести к воспалению, разрывам и перитониту. Сама беременность невозможна, так как сперматозоиды не могут проникнуть к яйцеклетке. Атрезия требует хирургического восстановления проходимости.
Частые заболевания и состояния цервикального канала
1. Воспаление (эндоцервицит)
Возникает при попадании инфекции. Чаще всего возбудителями являются инфекции, передающиеся половым путем (хламидии, гонококки), но может быть и условно-патогенная флора, например, стафилококк. Для лечения важно определить возбудителя с помощью бакпосева из цервикального канала и мазка. Самолечение антибиотиками может не только не помочь, но и стереть клиническую картину. Важно знать: во время беременности лейкоциты (клетки, борющиеся с инфекцией) в слизи канала — это норма, так они защищают малыша.
2. Стеноз (сужение) цервикального канала
Патологическое сужение, которое может быть следствием частых воспалений, травм или операций. Оно может стать причиной бесплодия, так как даже при сохранении сообщения между маткой и влагилищем диаметр канала слишком мал для проникновения сперматозоидов. Лечение — бужирование, процедура постепенного расширения просвета специальным инструментом.
3. Опухоли
- Доброкачественные: полипы, миомы, фибромиомы и другие. Могут протекать бессимптомно, а могут вызывать боли, кровотечения после полового акта, проблемы с мочеиспусканием. Диагностируются на осмотре или УЗИ. Лечение, как правило, хирургическое. При подозрении на образование проводится диагностическое выскабливание цервикального канала — соскоб клеток с подозрительного участка для гистологического анализа.
- Злокачественные (аденокарцинома). Рак шейки матки. Проявляется резким похуданием, анемией, болями и кровянистыми выделениями. Ежегодные осмотры у гинеколога позволяют выявить заболевание на ранних стадиях, когда лечение наиболее эффективно.
4. Кистозные образования
Киста цервикального канала (наботова киста) — доброкачественное образование, возникающее из-за закупорки протоков слизистых желез. Часто не требует лечения, но обязательно должно наблюдаться, чтобы исключить более серьезные заболевания.
5. Травмы
Чаще всего возникают во время родов (разрывы шейки), абортов или гинекологических манипуляций. Серьезные травмы могут привести к истмико-цервикальной недостаточности.
6. Истмико-цервикальная недостаточность (ИЦН)
Состояние, при котором перешеек матки и внутренний зев не могут удерживать растущий плод. Причиной могут быть травмы шейки или особенности анатомии. Чаще всего проявляется выкидышами на сроке 12-14 недель. Лечение может быть консервативным (бандаж) или оперативным — наложение швов на шейку матки во время беременности.
Самый надежный способ сохранить здоровье — это регулярная профилактика. Раз в год обязательно проходите осмотр у гинеколога. В рамках диспансеризации обычно берут необходимые анализы, в том числе из цервикального канала. А если вас что-то беспокоит — появились необычные выделения, боли, дискомфорт, — не откладывайте визит к врачу. Своевременная диагностика — залог успешного лечения.

Имплантация плодного яйца — это момент, с которого беременность становится реальностью. После оплодотворения яйцеклетка должна не просто начать делиться, но и надежно прикрепиться к стенке матки. Если этого не случится, беременность не состоится. Процесс этот, как правило, проходит незаметно для женщины, но вокруг него сложилось немало мифов. Разберемся, что происходит в организме и какие симптомы действительно могут указывать на имплантацию.
Когда происходит имплантация
Оплодотворенная яйцеклетка начинает свое путешествие по маточной трубе еще на стадии деления. К моменту попадания в полость матки она представляет собой уже не одну клетку, а плотный шарик — морулу, состоящую примерно из 32 клеток, похожую на малину.
Движение к матке занимает около 3-4 дней. Затем зародышу требуется еще около 2-3 дней, чтобы найти подходящее место для прикрепления. Таким образом, имплантация происходит примерно на 6-7 день после оплодотворения (или на 20-22 день менструального цикла).
Сам процесс внедрения в слизистую матки длится около 40-48 часов. К его завершению зародыш (уже называемый бластоцистой) состоит из 200-250 клеток и достигает размера 1,5 мм. Его поверхность покрыта микроскопическими ворсинками (трофобластом), которые помогают ему слиться с тканями матери и начать получать питание и кислород.
Именно с этого момента организм начинает вырабатывать гормон ХГЧ (хорионический гонадотропин человека). Уровень ХГЧ нарастает быстро, и уже примерно через 1,5-2 недели его можно обнаружить в крови или моче, чтобы подтвердить беременность. Самый ранний и достоверный способ — анализ крови, который можно сделать в любой лаборатории.
Какие ощущения и симптомы могут быть?
С медицинской точки зрения, имплантация — процесс микроскопический. Он происходит на клеточном уровне, и большинство женщин ничего не чувствуют. Однако в интернете можно найти множество описаний, приписываемых этому периоду. Разберем, что из этого может иметь под собой основание, а что — нет.
Боли и тянущие ощущения
Многие врачи утверждают, что боли при имплантации нехарактерны. Размеры зародыша настолько малы, что он не может механически воздействовать на ткани матки. Однако некоторые женщины действительно отмечают легкие тянущие ощущения внизу живота или чувство тяжести в матке. Эти ощущения крайне слабы и кратковременны, и их легко спутать с обычным предменструальным дискомфортом. Главное, что нужно знать: сильная или острая боль в этот период — не норма, а повод обратиться к врачу.
Имплантационное кровотечение
Скудные кровянистые выделения — это тот признак, который может с некоторой вероятностью указывать на имплантацию. Когда ворсинки трофобласта внедряются в стенку матки, могут повреждаться мелкие кровеносные сосуды. В результате в выделениях появляется несколько капель крови.
Важно отличать имплантационное кровотечение от патологии. Его признаки:
- скудность — это буквально несколько капель или мажущие следы;
- кратковременность — выделения длятся от нескольких часов до 1-2 дней;
- цвет — от розоватого до светло-коричневого;
- отсутствие сгустков.
Если выделений много, они алые, длятся дольше или сопровождаются болью — это не имплантация, а повод для срочного визита к гинекологу.
Другие «признаки»
Часто к симптомам имплантации ошибочно причисляют тошноту, набухание груди, изменения настроения, повышение базальной температуры. Все эти признаки действительно могут сопровождать ранние сроки беременности, но они связаны не с самим моментом прикрепления, а с наступившей после него гормональной перестройкой. Они появляются позже, когда уровень ХГЧ и прогестерона уже достаточно вырос.
Температура и образ жизни
Иногда можно встретить рекомендацию «не принимать горячие ванны» в период предполагаемой имплантации, так как это якобы может помешать прикреплению. Действительно, для нормального развития беременности и деления клеток важна стабильная температура тела. Однако перегрев вреден не только в этот момент, но и в целом. Специальных ограничений для «дня имплантации» нет, но общее правило для будущих мам — избегать перегрева (сауны, горячие ванны) с момента, когда беременность возможна.
Имплантация плодного яйца — это первый, очень важный, но чаще всего незаметный этап беременности. Ждать от него явных симптомов не стоит. Если вы планируете беременность, самый надежный способ узнать о ее наступлении — сдать анализ крови на ХГЧ через 1,5-2 недели после предполагаемого зачатия. При появлении любых сомнительных или тревожных симптомов (сильная боль, обильные выделения) следует немедленно обратиться к врачу.
Современная гинекология все чаще прибегает к хирургическим методам лечения, и многие женщины фертильного возраста переносят операции на матке. Естественно, главный вопрос, который их волнует: можно ли после этого забеременеть, выносить и родить здорового ребенка? Ответ зависит от типа вмешательства, качества заживления тканей и соблюдения рекомендаций врачей.
Беременность после гистероскопии
Гистероскопия — это малоинвазивная процедура, которая позволяет врачу осмотреть полость матки изнутри и при необходимости провести лечение. Ее назначают при подозрении на полипы, спайки (синехии), миомы, гиперплазию эндометрия, а также для выяснения причин бесплодия.
Возможна ли беременность после гистероскопии? Безусловно, да. Более того, часто именно эта процедура помогает ее наступлению, так как устраняет механические препятствия — те же полипы или спайки. Однако сроки планирования зависят не от самой манипуляции, а от того, какая патология была обнаружена и как проходило лечение. После хирургической гистероскопии врачи рекомендуют подождать не меньше полугода перед новой попыткой зачатия.
Беременность после кесарева сечения
Кесарево сечение — самая частая операция на матке. После нее на матке остается рубец, и именно его состояние определяет, сможет ли женщина благополучно выносить следующего ребенка.
Главные правила для будущей мамы:
- Пауза не менее 2 лет. Именно столько времени нужно, чтобы сформировался полноценный, эластичный рубец, способный выдержать нагрузку при следующей беременности. Слишком ранняя беременность (до года) опасна расхождением шва. Поздняя (через 10-15 лет) — ухудшением кровоснабжения рубцовой ткани.
- Тщательное обследование перед планированием. Оценить состояние рубца помогают гистерография (рентген с контрастом) и гистероскопия. Эти методы дополняют друг друга и дают полную картину.
- Особое наблюдение во время беременности. У женщин с рубцом на матке чаще встречается низкое расположение плаценты, неправильное положение плода и угроза прерывания (почти у 30% случаев). Важно следить за любыми болями внизу живота, пояснице или в области рубца — это может быть признаком его несостоятельности.
- Контроль состояния плода. Будущей маме регулярно проводят УЗИ, допплерометрию и КТГ (кардиотокографию), чтобы вовремя заметить признаки гипоксии.
- Плановые роды. В 35-36 недель женщину госпитализируют для выбора тактики родоразрешения. Идеальный вариант — естественные роды, если нет противопоказаний. Но окончательное решение принимается индивидуально.
Важно помнить: аборты в промежутке между кесаревым и следующей беременностью ухудшают прогноз, так как травмируют стенку матки и повышают риск несостоятельности рубца в полтора раза.
Беременность после миомэктомии
Миомэктомия — это удаление узлов миомы с сохранением самой матки. Ее делают женщинам, которые хотят сохранить репродуктивную функцию.
Статистика показывает, что около 37% пациенток с миомой страдают бесплодием. Но даже после удачной операции беременность наступает не всегда. Главные риски связаны с тем, что зачатие часто происходит в первый год после вмешательства, когда восстановительный период еще не завершен, и велика угроза выкидыша.
После миомэктомии (как и после кесарева) на матке остается рубец. Его несостоятельность встречается в 21% случаев. Поэтому планировать беременность рекомендуют не ранее чем через год, а во время вынашивания — постоянно контролировать состояние рубца. При осложнениях, возрасте первородящей старше 30 лет или тазовом предлежании плода чаще всего рекомендуют кесарево сечение.
Беременность после лапароскопии
Лапароскопия — это общее название для многих операций, которые проводят через небольшие проколы. С ее помощью лечат непроходимость маточных труб, кисты яичников, эндометриоз и другие патологии.
В отличие от предыдущих операций, лапароскопия часто проводится именно для устранения причин бесплодия. Поэтому шансы забеременеть после нее достигают 55-70%, и произойти это может уже в ближайшие месяцы. Менструальный цикл восстанавливается быстро.
Однако и здесь есть нюансы: если вмешательство было серьезным, беременность должна быть планируемой. Врачи рекомендуют наблюдаться особенно тщательно, а иногда и назначают гормональную поддержку для нормализации фона.
Главный вывод
Беременность после операций на матке возможна, но требует ответственного подхода. Ключевые условия успеха:
- достаточный перерыв для заживления тканей (от 6 месяцев до 2 лет);
- тщательное обследование перед планированием (особенно рубца);
- регулярное наблюдение у врача во время беременности;
- своевременное решение о способе родоразрешения.
Каждый случай уникален, и тактику нужно подбирать индивидуально, с учетом особенностей здоровья женщины.
Шейка матки — это важнейший орган женской репродуктивной системы, который выполняет несколько ключевых функций: защищает полость матки от инфекций, удерживает плод во время беременности и открывается в родах, чтобы выпустить малыша. Как врачи оценивают ее состояние и что считается нормой на разных этапах жизни женщины?
Основные методы исследования
В гинекологии для оценки шейки матки используются простые и информативные методы.
Ультразвуковое исследование (УЗИ) позволяет оценить структуру, размеры и положение шейки, а также состояние цервикального канала. Современная аппаратура дает возможность получать точные данные, необходимые для постановки диагноза и наблюдения за течением беременности или лечения.
Цитологическое исследование (мазок с шейки матки) направлено на изучение клеток. Его главная цель — выявить атипичные (измененные) клетки, чтобы диагностировать предраковые состояния или злокачественные процессы. Важно понимать отличие цитологии от гистологии: цитология оценивает отдельные клетки и их структуру (ядро, цитоплазму), а гистология изучает срезы тканей.
Как меняется шейка матки в норме?
Состояние шейки матки не статично, оно меняется в зависимости от гормонального фона, возраста, фазы цикла и наличия беременности.
На ощупь. Наружная часть шейки, доступная для осмотра, в норме гладкая. Внутренняя поверхность цервикального канала более рыхлая и бархатистая.
У нерожавших женщин. Шейка матки у нерожавших женщин, как правило, более плотная и твердая. Ее наружный зев закрыт. После родов, даже если женщина полностью восстановилась, форма наружного зева может измениться (становится щелевидной), а сама шейка может оставаться чуть более мягкой, что для рожавших является вариантом нормы.
Перед менструацией. Под действием гормонов шейка матки слегка размягчается и может опускаться ниже.
При беременности. Это период самых заметных изменений. Цвет шейки меняется с розового на синюшный (цианотичный) из-за усиления кровотока. Она приподнимается выше. На протяжении всей беременности шейка должна оставаться плотной и закрытой, чтобы удерживать растущий плод. Если она начинает размягчаться и укорачиваться раньше срока, это говорит об истмико-цервикальной недостаточности (ИЦН) — угрозе преждевременных родов. В таких случаях на шейку могут накладывать специальные швы, которые снимают перед родами.
Перед родами. К концу беременности организм начинает готовиться к родам. Шейка матки постепенно размягчается, укорачивается и занимает центральное положение. Этот процесс называют «созреванием» шейки. Перед самыми родами она начинает раскрываться.
В родах. Во время родов шейка матки должна раскрыться полностью — до 10-12 сантиметров, чтобы через нее мог пройти ребенок. Этот процесс происходит поэтапно.
Когда стоит обратить внимание на здоровье шейки?
Существуют состояния, требующие лечения. Одно из распространенных — цервицит, воспаление шейки матки. Его симптомы: мутные слизистые выделения, тупые ноющие боли внизу живота, дискомфорт или боль при половом акте и мочеиспускании.
Другая частая проблема — эрозия шейки матки. Современные методы, такие как радиоволновая терапия, позволяют лечить ее эффективно и практически безболезненно.
Регулярные осмотры у гинеколога и своевременная сдача анализов (мазка на цитологию) помогают вовремя заметить изменения и сохранить здоровье. Знание особенностей своего организма и того, что с ним происходит на разных этапах, помогает женщине быть более внимательной к себе и своевременно обращаться за помощью.

В интернете уже несколько лет обсуждается сенсационная новость: американские ученые якобы доказали, что женщины навсегда сохраняют в своем организме ДНК всех мужчин, с которыми у них были половые контакты. Давайте разберемся, что на самом деле стоит за этим утверждением и соответствует ли оно научным данным.
Что обнаружили ученые на самом деле
В 2012 году группа исследователей из Онкологического исследовательского центра Фреда Хатчинсона в Сиэтле действительно опубликовала любопытное исследование. Ученые исследовали ткани головного мозга 59 женщин, умерших в возрасте от 32 до 101 года, и обнаружили, что у 63% из них присутствуют клетки с мужской ДНК . Мужской генетический материал находили в разных отделах мозга, причем у одной женщины — умершей в возрасте 94 лет — эти клетки сохранялись на протяжении десятилетий .
Это явление называется микрохимеризмом — присутствием небольшого количества клеток другого человека в организме .
Откуда берется мужская ДНК в женском организме?
Главный вопрос: как эти клетки туда попадают? Исследователи рассмотрели несколько возможных источников :
- Беременность плодом мужского пола — наиболее распространенная причина. Во время вынашивания ребенка происходит обмен клетками между матерью и плодом, и часть клеток сына может оставаться в организме женщины на всю жизнь.
- Неустановленный выкидыш — женщина могла не знать о кратковременной беременности мальчиком.
- «Исчезнувший» близнец — если у женщины был брат-близнец, который не развился.
- Клетки старшего брата — они могли попасть к женщине через кровообращение матери, когда та была еще плодом.
Важный факт: половой акт как возможный источник микрохимеризма ученые называют лишь непроверенной гипотезой, не имеющей научных подтверждений .
Что говорят сами авторы исследования?
Доктор Ли Нельсон, ведущий специалист по микрохимеризму и соавтор исследования, дала четкий комментарий: «Любое предположение о том, что мужская ДНК регулярно сохраняется от сексуальных партнеров, не подтверждается ни одним научным исследованием» .
Другой автор исследования, Уильям Чен, прямо назвал утверждение о связи полового акта с микрохимеризмом «ошибочным и вводящим в заблуждение» .
Ученые подчеркивают: в исследовании 2012 года половой акт упоминался лишь как одна из возможных, но непроверенных и недоказанных гипотез .
Откуда взялся миф?
Первоначально сенсационная новость появилась летом 2017 года на сайте, известном публикацией фейков и конспирологических теорий . Авторы сайта исказили научное исследование, представив неподтвержденную гипотезу как доказанный факт. Затем эта информация разошлась по социальным сетям и некоторым СМИ.
Почему это не телегония?
В распространяемых сообщениях часто всплывает термин «телегония» — псевдонаучная концепция, восходящая еще к Аристотелю, согласно которой первый половой партнер женщины влияет на наследственные черты всех ее будущих детей .
Современная наука полностью опровергает телегонию. При зачатии участвуют только две клетки: яйцеклетка матери и сперматозоид отца, несущие исключительно генетический материал биологических родителей . Никакого «сохранения» генетической информации от предыдущих партнеров не происходит.
Что известно о микрохимеризме на сегодня?
Научные исследования микрохимеризма продолжаются. Согласно систематическому обзору 2025 года, наличие мужских клеток в организме женщин ассоциировано со сниженным риском развития рака (включая рак молочной железы, щитовидной железы и яичников) . Исследование 2025 года также подтвердило, что основной источник мужского микрохимеризма — беременность плодом мужского пола, а на сохранение этих клеток могут влиять такие факторы, как курение и гормональная терапия .
Таким образом, открытие микрохимеризма — действительно интересное и важное научное явление, но его связь с сексуальными партнерами — не более чем интернет-миф, не подтвержденный исследованиями.
Процесс прикрепления плодного яйца к стенке матки называется имплантацией. Это один из самых важных и уязвимых этапов беременности. От того, успешно ли пройдет это «внедрение», зависит, разовьется ли новая жизнь дальше.
Когда и как происходит имплантация?
После оплодотворения яйцеклетка начинает свое путешествие по маточной трубе в полость матки. Этот путь занимает около 4-5 дней. Затем плодному яйцу требуется еще примерно двое суток, чтобы надежно закрепиться на новом месте. Таким образом, имплантация происходит на 6-8 день после зачатия, что соответствует 18-22 дню стандартного менструального цикла.
С этого момента начинается активная выработка гормона ХГЧ (хорионического гонадотропина человека). Именно его наличие в крови или моче позволяет с высокой точностью диагностировать беременность спустя несколько дней после прикрепления.
Можно ли почувствовать имплантацию?
С медицинской точки зрения, процесс внедрения плодного яйца происходит на микроскопическом уровне и не сопровождается какими-либо яркими, обязательными ощущениями. Однако некоторые женщины, внимательно прислушивающиеся к своему организму, отмечают у себя следующие индивидуальные проявления:
- Легкое покалывание или тянущие боли внизу живота.
- Болезненные ощущения в пояснице.
- Общую слабость, чувство тяжести в матке.
Важно понимать, что это лишь субъективный опыт отдельных женщин, а не медицинская норма или закономерность. Гораздо чаще имплантация проходит совершенно незаметно для будущей мамы. Если прикрепление не происходит или эмбрион по каким-то причинам не выживает, наступает обычная менструация, и женщина может даже не подозревать о том, что беременность была.
Имплантационное кровотечение: норма или повод для беспокойства?
В редких случаях процесс прикрепления может сопровождаться небольшими выделениями. Это скорее исключение, чем правило, и касается не всех женщин. Такие выделения получили название имплантационного кровотечения.
Они обычно появляются на 7-8 день после зачатия и имеют свои характерные признаки:
- Скудность. Это буквально несколько капель или мажущие следы, которые длятся не более одного дня.
- Отсутствие сгустков. В выделениях не должно быть никаких сгустков крови.
- Цвет. Может варьироваться от розоватого и светло-желтого до коричневатого.
Тревожный сигнал: если выделения обильные, алые, продолжаются долго и сопровождаются болями, это не имеет никакого отношения к имплантации. Такие симптомы могут указывать на угрозу выкидыша, маточное кровотечение или другие серьезные заболевания (эрозию, воспаление, гормональные нарушения, новообразования). В этом случае необходимо немедленно обратиться к врачу.
Что влияет на успех прикрепления?
Имплантация — критический этап, и на его успех влияет множество факторов. Чтобы повысить шансы на благополучное закрепление эмбриона, еще на этапе планирования беременности стоит обратить внимание на следующее:
- Состояние эндометрия. Здоровый, зрелый эндометрий — это «почва», в которую должно внедриться плодное яйцо. Предшествующие выкидыши, аборты, воспалительные заболевания органов малого таза могут сделать эндометрий неполноценным. В таком случае необходима тщательная диагностика и лечение.
- Гормональный фон. Для успешной имплантации критически важен баланс гормонов, особенно прогестерона и эстрогена. Нарушения в работе щитовидной железы или надпочечников также могут стать препятствием.
- Предыдущая контрацепция. Длительное использование внутриматочной спирали или прием гормональных контрацептивов могут временно снижать чувствительность слизистой матки, что учитывается при планировании.
- Образ жизни. Курение, алкоголь, контакт с токсичными веществами оказывают негативное влияние на весь организм, в том числе и на репродуктивную систему. Полноценное питание, богатое витаминами, прогулки на свежем воздухе и отказ от вредных привычек создают благоприятный фон для зачатия и развития малыша.
Прикрепление плодного яйца — это первый и важнейший шаг на пути к беременности. Отнеситесь к своему здоровью внимательно, следуйте рекомендациям врача, и это поможет пройти этот этап успешно.
Читайте также:
Деформации плодного яйца и аномалии в развитии: что важно знать

Современная медицина позволяет с высокой точностью диагностировать многоплодную беременность уже на ранних сроках с помощью УЗИ. Однако будущим мамам часто не терпится узнать это как можно раньше, еще до похода в кабинет ультразвуковой диагностики. Существуют ли признаки, которые можно заметить самостоятельно? Да, организм женщины, вынашивающей двойню или тройню, испытывает двойную нагрузку, и это часто проявляется вполне определенными симптомами уже в первом триместре.
Что такое многоплодная беременность?
Это беременность, при которой в матке одновременно развиваются два или более плодов. Чаще всего речь идет о двойне, но возможно и большее количество малышей. Для женщины это состояние требует особого внимания, так как нагрузки на организм значительно выше, чем при вынашивании одного ребенка.
Ранние признаки, которые можно заметить самостоятельно
Некоторые особенности течения беременности могут подсказать женщине, что в животе у нее не один малыш. Вот на что обычно обращают внимание будущие мамы двоен:
- Сильный и продолжительный токсикоз. Если тошнота и другие неприятные ощущения начались рано и длятся необычно долго, вплоть до 14-16 недель, это может быть одним из признаков многоплодия.
- Ярко-положительный тест на беременность. Из-за того, что гормон ХГЧ вырабатывается двумя плодами одновременно, его уровень в крови и моче растет гораздо быстрее. Тест может показать четкие, жирные две полоски еще до наступления задержки менструации.
- Слишком быстрый рост живота и веса. Если при обычной беременности живот становится заметным ближе к середине срока, то при двойне он увеличивается гораздо стремительнее. Например, на 12-й неделе высота дна матки может соответствовать 16-й неделе обычной беременности. Вес также набирается быстрее: вместо типичных 2 кг за первый триместр женщина может набрать 4 кг и больше.
- Сильная усталость и сонливость. Организму требуется вдвое больше ресурсов, поэтому постоянное желание спать и чувство разбитости становятся постоянными спутниками. Уже во втором триместре даже небольшие физические нагрузки, например, подъем по лестнице, могут вызывать сильную одышку.
- Очень активные шевеления. Многим мамам кажется, что малыши двигаются не в одном месте, а по всему животу сразу. Ошибочно полагать, что при многоплодной беременности первые шевеления появляются раньше срока — они возникают в обычное время, но ощущаются интенсивнее и хаотичнее.
Важно понимать, что эти признаки индивидуальны. Наличие одного или даже двух из них не дает стопроцентной гарантии, но в сочетании друг с другом они становятся веским поводом для подозрений. Самый надежный способ развеять сомнения — это, конечно, УЗИ.
Как врачи подтверждают многоплодную беременность?
Современная диагностика позволяет определить количество плодов очень точно и на ранних стадиях.
- УЗИ. Это золотой стандарт. Уже на 5-й неделе можно увидеть два плодных яйца. А на первом скрининге (10-11 недель) врач не только четко определит двойню, но и сможет оценить развитие малышей и даже сказать, будут ли они разнояйцевыми или однояйцевыми близнецами.
- Анализ крови (биохимический скрининг). Уровень ХГЧ и АФП при многоплодии значительно превышает нормы для одного плода.
- Осмотр гинеколога. Опытный врач может заподозрить многоплодную беременность уже при первом осмотре по слишком быстрому увеличению матки. Примерно к 16-й неделе при наружном обследовании он иногда может прощупать части тела двух плодов.
- Выслушивание сердцебиения (допплерометрия). Врач может услышать два отдельных сердцебиения. Однако этот метод не всегда точен, так как можно ошибиться и принять за второе сердцебиение пульс самой матери или другие шумы.
Благодаря точной ультразвуковой диагностике, которая проводится всем будущим мамам в первом триместре, новость о двойне или тройне перестала быть сюрпризом во второй половине беременности. Современные женщины узнают об этом очень рано и могут своевременно встать на особый учет, чтобы получать более тщательное медицинское наблюдение, необходимое для благополучного вынашивания двух малышей сразу.
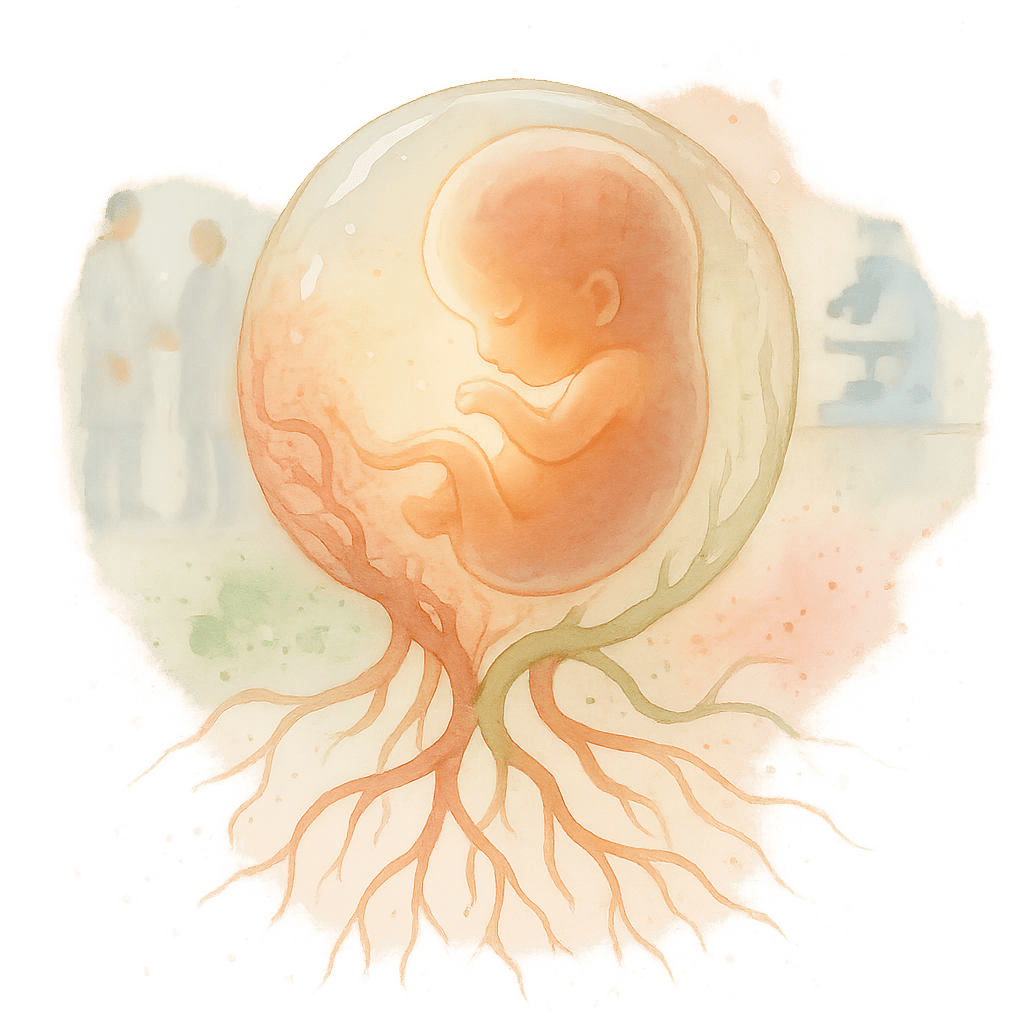
Хорион — это наружная оболочка зародыша, которая появляется на самых ранних сроках беременности. Ее главная задача — прикрепить плодное яйцо к стенке матки. Через множество крошечных ворсинок хориона будущий малыш получает кислород и все необходимые питательные вещества. В дальнейшем, к концу первого триместра, из этой оболочки сформируется плацента. В первые недели толщина хориона примерно соответствует сроку беременности в неделях.
Отслойка хориона в первом триместре — это тревожный сигнал, который указывает на угрозу прерывания беременности. Врачи могут заподозрить ее по характерным симптомам и подтвердить диагноз с помощью УЗИ.
Почему происходит отслойка?
В большинстве случаев установить точную причину, по которой началась отслойка, бывает очень сложно. Более того, если это случилось однажды, риск повторения ситуации в следующих беременностях возрастает. Однако врачи выделяют несколько факторов, которые могут спровоцировать это опасное состояние:
- Сильный стресс. Эмоциональное напряжение вызывает повышение тонуса матки, что напрямую грозит выкидышем.
- Повышенное артериальное давление.
- Травмы и удары. Даже, казалось бы, незначительное повреждение живота может привести к отслойке.
- Вредные привычки. Курение, алкоголь и наркотики крайне негативно влияют на состояние сосудов и кровообращение.
- Многоплодная беременность. Нагрузка на организм и стенки матки в этом случае выше.
- Инфекции половых путей.
- Нарушения свертываемости крови, например, низкий уровень фибриногена.
- Возраст будущей мамы. Женщины младше 20 и старше 40 лет находятся в группе повышенного риска.
Симптомы, требующие немедленного внимания
Если вы заметили у себя хотя бы один из перечисленных признаков, медлить нельзя — нужно срочно вызывать скорую или ехать в больницу.
- Боль внизу живота. Она может быть резкой, схваткообразной или просто тянущей, похожей на менструальную.
- Кровянистые выделения. Это самый главный и опасный сигнал. Даже если выделения скудные, мажущие, это повод для немедленной консультации врача.
- Слабость, головокружение, шум в ушах. Эти симптомы могут говорить о внутреннем кровотечении и падении давления.
- Потеря сознания.
Виды отслойки: от частичной до полной
Отслойка хориона может проявляться по-разному:
- Частичная отслойка. Это наиболее благоприятный вариант. Отслойка происходит на небольшом участке, и, как правило, беременность можно сохранить.
- Центральная отслойка. В этом случае кровь скапливается между оболочкой и стенкой матки, образуя гематому.
- Полная (тотальная) отслойка. Это самое опасное состояние, которое не поддается лечению. К сожалению, оно всегда заканчивается выкидышем, так как спасти беременность уже невозможно. Основная задача врачей в такой ситуации — спасти жизнь женщины, предотвратив сильное внутреннее кровотечение.
Лечение: как врачи пытаются сохранить беременность
Главная новость, которая должна успокоить будущих мам: частичная отслойка хориона — это не приговор. В большинстве случаев беременность удается сохранить. Лекарства, которое могло бы "приклеить" хорион обратно, не существует, но врачи могут создать условия, чтобы остановить процесс и дать организму шанс восстановиться.
Лечение зависит от причины, вызвавшей отслойку:
- Если проблема в повышенном тонусе матки, назначают препараты-токолитики, расслабляющие мускулатуру.
- При кровянистых выделениях используются кровоостанавливающие средства.
- Если диагностирована нехватка гормона прогестерона, необходимого для поддержания беременности, выписывают его синтетические аналоги (например, Утрожестан).
Однако самым главным условием лечения в любом случае является строжайший постельный режим. Любая физическая нагрузка, даже самая легкая, исключена. Также придется временно отказаться от половой жизни. Это необходимо, чтобы обеспечить максимальный покой и дать возможность хориону снова прикрепиться к стенке матки.