Вы уже сделали УЗИ не раз и не два. Врач говорит: «В полости матки всё чисто». Но беременность не наступает, а попытки ЭКО одна за другой заканчиваются неудачей. В чём дело? Ответ может дать процедура, о которой многие слышали, но не все понимают её реальные возможности и ограничения — гистероскопия.
Почему УЗИ может не увидеть главное
Даже экспертное УЗИ с допплером и высоким разрешением имеет свой «потолок». Оно отлично показывает объёмные образования — крупные полипы на ножке, миомы, кисты. Но есть патологии, которые УЗИ не в силах заметить:
- Плоские полипы, расположенные вровень с эндометрием — они не выступают над поверхностью и сливаются с тканью.
- Внутриматочные синехии (спайки) — тонкие перегородки, которые могут быть практически невидимы при обычном сканировании.
- Очаги аденомиоза (внутреннего эндометриоза) на ранних стадиях.
- Микрополипы и гиперпластические изменения эндометрия.
Гистероскопия в этом плане — «золотой стандарт». Врач вводит тонкий эндоскоп прямо в полость матки и видит всё своими глазами, без «слепых зон».
Кому и зачем нужна гистероскопия при планировании беременности
В контексте подготовки к зачатию (естественному или через ЭКО) гистероскопия проводится не всем подряд, а по строгим показаниям. К ним относятся:
- Бесплодие неясного генеза — когда все анализы и обследования в норме, а беременность не наступает.
- Несколько неудачных попыток ЭКО (обычно 2–3 и более), особенно с качественными эмбрионами.
- Привычный выкидыш — повторяющиеся потери беременности на ранних сроках.
- Подозрение на внутриматочную патологию по данным УЗИ (даже неоднозначные).
Симптомы, которые говорят: возможно, пора
Зачастую женщина сама чувствует, что что-то не так. Вот жалобы, при которых гинеколог или репродуктолог может рекомендовать гистероскопию:
- Скудные менструации (объём крови меньше 30–40 мл за все дни) или, наоборот, обильные и болезненные.
- Необъяснимые нарушения цикла — цикл становится то короче, то длиннее без видимой причины.
- Межменструальные кровянистые выделения (мазня до или после месячных).
- Подозрение на миомы, полипы эндометрия, опухоли (даже если УЗИ их чётко не видит).
- Поиск синехий (особенно после выскабливаний, абортов, воспалений).
- Аномалии строения матки (перегородка, седловидная матка, двурогая матка).
- Признаки эндометриоза (боли, дисменорея, характерные очаги по УЗИ).
Риски и ограничения: почему нельзя делать всем подряд
Гистероскопия — это малоинвазивная операция, а не безобидная диагностика. У неё есть свои риски:
- Перфорация матки (прокол стенки) — редкое, но серьёзное осложнение.
- Инфекционные осложнения (эндометрит).
- Кровотечение.
- Образование новых синехий (спаек) после вмешательства.
- Реакция на анестезию (гистероскопия чаще проводится под внутривенным наркозом).
Именно поэтому к процедуре нужны веские показания. Нет смысла делать гистероскопию «для успокоения» без клинических оснований — риски могут перевесить пользу.
Важное напоминание: гистероскопия — не панацея
Многие женщины после нескольких неудачных попыток ЭКО или выкидышей хотят сделать «максимум возможного». И гистероскопия кажется тем самым волшебным инструментом, который всё исправит.
Важно понимать: гистероскопия помогает обнаружить и пролечить ряд патологий (удалить полип, рассечь синехии, иссечь перегородку). Но она не является гарантией беременности. Если причина бесплодия не в полости матки (например, низкий овариальный резерв, плохое качество эмбрионов, иммунологические факторы), то даже идеальная матка не приведёт к зачатию.
Что делать, если вы сомневаетесь?
Решение о гистероскопии должно быть взвешенным и коллегиальным. Если у вас есть сомнения, вот правильная стратегия:
- Соберите несколько врачебных мнений — покажитесь 2–3 разным репродуктологам или гинекологам. Если они независимо друг от друга рекомендуют гистероскопию — это весомый аргумент «за».
- Выбирайте клинику и врача с опытом — чем больше гистероскопий делает специалист, тем ниже риск осложнений.
- Уточните, кто именно будет проводить операцию. В идеале — это репродуктолог, который лично делает гистероскопии, а не просто «направляет к хирургу». Такой врач лучше понимает, что именно нужно искать с точки зрения фертильности.
- Не торопитесь. Если ситуация не экстренная (нет кровотечения или подозрения на рак), у вас есть время всё обдумать и выбрать оптимальный момент для вмешательства.
Баланс между «сделать всё» и «не навредить»
После череды неудач хочется сделать максимум, чтобы поскорее встретиться с малышом. Многие пары в ходе лечения становятся настоящими мини-экспертами, читают исследования, форумы, сравнивают протоколы. Это похвально.
Но нельзя забывать, что перед вами и врачами стоит двойная задача:
- приблизить зачатие (и для этого иногда нужна гистероскопия)
- и при этом не навредить (а для этого нужны чёткие показания, а не «просто проверить»)
Хороший репродуктолог никогда не предложит гистероскопию без оснований. Но если он её рекомендует — скорее всего, на то есть серьёзная причина. Прислушайтесь к его аргументам, задайте вопросы, получите второе мнение. И примите решение спокойно, без паники и без фанатизма.
Читайте по теме:

Эндометрий — это внутренняя выстилка матки, та самая «почва», в которой должен укорениться и расти эмбрион. От его состояния, толщины и структуры напрямую зависит, наступит ли беременность. И если вы когда-либо задавались вопросами о том, почему «эндометрий тонкий», «когда его лучше проверять» или «можно ли его нарастить», — вы не одиноки. Это самые частые темы в кабинете репродуктолога. Давайте разберём их по порядку.
1. Что такое эндометрий и как он меняется в течение цикла?
Эндометрий — это не статичная ткань. Он живёт по своим законам и полностью перестраивается каждый менструальный цикл. В этом процессе выделяют три ключевые фазы:
- Фаза пролиферации (1–14-й день цикла). Под действием эстрогенов, которые вырабатываются растущими фолликулами, эндометрий начинает восстанавливаться после месячных и активно утолщаться. К середине цикла он достигает толщины 7–10 мм.
- Секреторная фаза (15–28-й день). После овуляции на месте лопнувшего фолликула образуется жёлтое тело, которое начинает вырабатывать прогестерон. Под влиянием прогестерона эндометрий перестаёт расти, зато в нём происходят важнейшие изменения: железы начинают выделять питательный секрет, кровеносные сосуды разрастаются. Эндометрий становится рыхлым, сочным — идеальным для имплантации эмбриона. Его толщина в эту фазу может достигать 12–16 мм.
- Менструация. Если беременность не наступила, уровень прогестерона падает, сосуды спазмируются, и функциональный слой эндометрия отторгается — начинаются месячные. Цикл повторяется заново.
2. Какая толщина эндометрия считается нормальной для зачатия?
Это, пожалуй, самый частый вопрос. Краткий ответ: для успешной имплантации в день переноса эмбриона (или в «окно имплантации» при естественном цикле) оптимальная толщина эндометрия составляет 8–14 мм.
Цифры, на которые ориентируются врачи:

Важно: толщина эндометрия оценивается строго на определённый день цикла или день цикла ЭКО. Сравнивать толщину на 7-й день и на 21-й день бессмысленно — в разные фазы нормы абсолютно разные.
3. Почему эндометрий может быть тонким и что с этим делать?
Тонкий эндометрий (менее 7 мм в середине лютеиновой фазы) — одна из частых причин бесплодия и неудачных попыток ЭКО. Причины могут быть разными:
- Механические повреждения базального слоя. Самая частая причина. После грубых выскабливаний, множественных абортов, операций на матке может пострадать ростковый (базальный) слой эндометрия. Если он разрушен, эндометрий больше никогда не вырастет до нормальной толщины — это состояние называется «синдром Ашермана» (внутриматочные синехии).
- Гормональные нарушения. Дефицит эстрогенов (часто при низком овариальном резерве, в перименопаузе, при гипогонадотропном гипогонадизме) не позволяет эндометрию нарастить нужную толщину.
- Нарушение кровотока в матке. Тромбофилии, анемия, курение, спайки в полости матки — всё, что ухудшает кровоснабжение, мешает росту эндометрия.
- Хронический эндометрит. Вялотекущее воспаление в матке делает эндометрий «неполноценным»: он может быть нормальной толщины, но его структура нарушена, и он не способен принять эмбрион.
- Идиопатический тонкий эндометрий. Иногда при полном порядке всех анализов причина остаётся неизвестной. Это самый сложный случай для лечения.
Что предлагает современная медицина для «наращивания» эндометрия?
Лечение всегда зависит от причины:
- Гормональная поддержка: эстрогены (прогинова, дивигель, эстрофем) в разных дозировках и схемах. Иногда в комбинации с вагинальным виагрой (улучшает кровоток).
- Улучшение кровотока: аспирин в низких дозах, пентоксифиллин (трентал), витамин Е, L-аргинин.
- Физиотерапия: электрофорез с цинком, магнитотерапия, лазеротерапия — стимулируют регенерацию.
- PRP-терапия (плазмолифтинг): введение в эндометрий собственной обогащённой тромбоцитами плазмы крови. Это один из самых эффективных современных методов при тонком эндометрии.
- Гранулоцитарный колониестимулирующий фактор (филграстим): введение в полость матки препарата, который стимулирует рост клеток.
- Хирургическое лечение: при синдроме Ашермана — гистероскопическое рассечение синехий, восстановление полости матки.
Важный нюанс: если базальный слой разрушен необратимо, никакое лечение не поможет. В такой ситуации единственный выход — суррогатное материнство или (в некоторых странах) трансплантация матки. К счастью, полное разрушение базального слоя встречается редко.
4. Какая структура эндометрия считается хорошей?
Толщина — это не всё. Даже толстый эндометрий может быть «плохим», если его структура нарушена. Признаки хорошего эндометрия в «окно имплантации»:
- Трёхслойность — на УЗИ отчётливо видны три слоя: два гиперэхогенных (светлых) по краям и один гипоэхогенный (тёмный) посередине. Это признак того, что эндометрий правильно подготовлен прогестероном.
- Однородность — нет кист, полипов, участков гиперплазии.
- Отсутствие патологических включений — внутриматочных синехий, миоматозных узлов, деформирующих полость.
Если эндометрий толстый, но без трёхслойности — это может быть признаком гиперплазии, хронического эндометрита или просто недостаточной подготовки прогестероном. Такой эндометрий не готов к имплантации.
5. Когда лучше делать УЗИ эндометрия?
УЗИ эндометрия информативно только в привязке к дню цикла. Вот ориентиры:
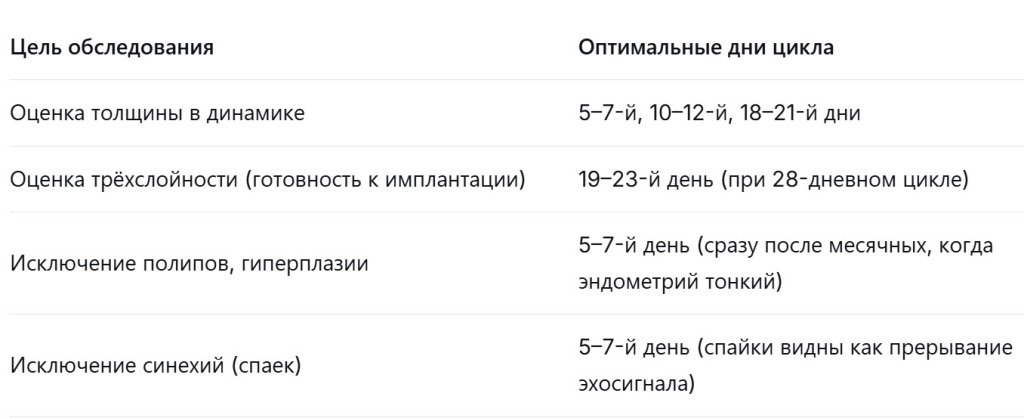
Для пациенток в программе ЭКО все сроки определяет врач индивидуально под конкретный протокол.
6. Что такое «окно имплантации» и как узнать, что оно «сдвинуто»?
«Окно имплантации» — это короткий промежуток времени (всего 4–5 дней в середине лютеиновой фазы), когда эндометрий максимально готов принять эмбрион. В норме оно приходится на 19–23-й день цикла (при 28-дневном цикле).
Однако у некоторых женщин это окно может быть сдвинуто — наступать раньше (на 16–18-й день) или позже (на 24–26-й день). Если перенос эмбриона происходит не в индивидуальное окно имплантации, даже идеальный эмбрион не приживётся.
Как диагностируют сдвиг окна имплантации? Существует специальный генетический тест — ERA-тест (Endometrial Receptivity Array). В день предполагаемого окна имплантации берут биопсию эндометрия и анализируют экспрессию 236 генов, отвечающих за рецептивность. Тест с вероятностью 98% определяет, открыто окно имплантации или нет, и если сдвинуто — на сколько дней.
Для кого рекомендован ERA-тест:
- Две и более неудачные попытки ЭКО с качественными эмбрионами.
- Тонкий эндометрий в анамнезе.
- Хронический эндометрит.
- Аденомиоз, миомы матки.
- Неудачи после переноса генетически тестированных эмбрионов.
7. Как подготовить эндометрий к ЭКО или естественному зачатию?
Самый эффективный способ — работать в связке с врачом. Но есть общие принципы, которые можно и нужно соблюдать:
Образ жизни:
- Отказ от курения — никотин резко ухудшает кровоток в матке и снижает толщину эндометрия в среднем на 30–40%.
- Умеренные физические нагрузки — улучшают кровообращение в малом тазу.
- Нормализация веса — как дефицит, так и ожирение нарушают гормональный баланс.
- Управление стрессом — высокий кортизол снижает чувствительность эндометрия к прогестерону.
Питание и добавки (после консультации с врачом):
- Витамин Е — улучшает кровоток.
- L-аргинин — расширяет сосуды эндометрия.
- Витамин D — участвует в регуляции генов рецептивности.
- Омега-3 жирные кислоты — снижают воспаление.
- Фолиевая кислота — необходима для деления клеток эндометрия.
Медицинские методы (по назначению):
- Гормональная поддержка (эстрогены + прогестерон).
- PRP-терапия (плазмолифтинг эндометрия).
- Лечение хронического эндометрита (антибиотики + пробиотики).
- Физиотерапия.
Резюме
- Эндометрий — живая, циклически меняющаяся ткань. Его состояние оценивают строго в привязке к дню цикла.
- Толщина 8–14 мм в середине лютеиновой фазы — оптимальна для имплантации. Менее 6 мм — критически низкая.
- Тонкий эндометрий лечится, но успех зависит от причины. Если базальный слой разрушен необратимо — это редкая, но тяжёлая ситуация.
- Структура важнее толщины. Трёхслойный эндометрий — признак готовности к имплантации.
- Окно имплантации может сдвигаться. Если у вас повторные неудачи ЭКО — обсудите с врачом ERA-тест.
- Подготовка эндометрия — это комплексный процесс, включающий образ жизни, питание, а иногда и современные медицинские технологии (PRP, физиотерапия).
Понимание того, как работает ваш эндометрий, — это огромный шаг к тому, чтобы беременность наступила и благополучно развивалась. Задавайте вопросы своему врачу, не стесняйтесь уточнять и переспрашивать. Чем больше вы знаете о своём организме, тем более эффективным будет лечение.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Подготовка эндометрия для успешного ЭКО
Антимюллеров гормон (АМГ) — это один из самых точных маркеров овариального резерва, то есть запаса яйцеклеток в яичниках . Его уровень напрямую связан с количеством антральных фолликулов, и в отличие от других гормонов он стабилен в течение цикла, что позволяет сдавать анализ в любой день . Понимание того, что влияет на АМГ, критически важно для планирования беременности и подготовки к ЭКО.
Основные причины снижения АМГ
1. Возраст
Главный и неизбежный фактор. Пик уровня АМГ приходится на 20-25 лет, после чего он начинает неуклонно снижаться . К 35-40 годам падение становится более значительным, а с наступлением менопаузы гормон перестает определяться.
2. Генетические особенности и врожденные факторы
Исходный запас яйцеклеток закладывается внутриутробно и у каждой женщины свой. Низкий АМГ в молодом возрасте может быть связан с генетически обусловленным сниженным овариальным резервом.
3. Операции на яичниках
Любое хирургическое вмешательство на яичниках (удаление кист, резекция при эндометриозе) неизбежно приводит к потере части фолликулов и снижению уровня АМГ . Это одна из самых частых приобретенных причин.
4. Эндометриоз
Эндометриоидные кисты («шоколадные» кисты) повреждают здоровую ткань яичника, что со временем приводит к значительному снижению овариального резерва и падению АМГ .
5. Аутоиммунные и воспалительные заболевания
Хроническое воспаление в яичниках (оофорит) или аутоиммунные процессы могут повреждать фолликулярный аппарат.
6. Вредные привычки и факторы окружающей среды
Курение — доказанный фактор, ускоряющий истощение яичников. Также негативное влияние оказывают химиотерапия, лучевая терапия и воздействие токсичных веществ.
Влияет ли стимуляция на уровень АМГ?
Это один из самых частых и тревожных вопросов среди пациенток ЭКО. Нет, стимуляция суперовуляции не снижает овариальный резерв и не ускоряет возрастное падение АМГ.
Механизм стимуляции заключается в том, чтобы «спасти» антральные фолликулы, которые в любом случае погибли бы в этом цикле. Введение гонадотропинов не расходует будущий запас. Если у женщины в яичниках заложено 100 000 фолликулов, то после 10 циклов стимуляции их останется все равно 100 000 (минус те, что ушли на естественную атрезию). Причинно-следственная связь здесь обратная: низкий АМГ — это причина слабого ответа на стимуляцию, а не следствие предыдущих стимуляций.
Можно ли повысить уровень АМГ?
Прямых методов, способных увеличить запас яйцеклеток и поднять уровень АМГ, не существует. Это показатель количества, а не качества, и он отражает данность, которую нельзя изменить . Однако современные исследования показывают, что можно повлиять на качество имеющихся клеток и, что важнее, на конечный результат — наступление беременности.
Нутрицевтическая поддержка
Согласно систематическому обзору и мета-анализу 2025 года, прием оральных нутрицевтических добавок у женщин со сниженным овариальным резервом приводит к улучшению показателей . В частности, было показано, что такие добавки могут оказывать следующее действие:
- Способствовать повышению уровня АМГ
- Увеличивать количество антральных фолликулов (АФК) и число полученных ооцитов
- Повышать частоту клинической беременности
Наиболее эффективным оказался прием добавок в течение более чем 2 месяцев . Важно отметить, что эти добавки не увеличивают запас яйцеклеток, а улучшают их метаболизм и качество, что в конечном итоге положительно сказывается на исходах ЭКО.
Что именно рекомендуют?
Среди добавок, которые обсуждаются в исследованиях и практике, наиболее значимы :
- Коэнзим Q10 (убихинон): улучшает энергетический обмен в яйцеклетках, что критически важно для их качества и правильного деления хромосом.
- DHEA (дегидроэпиандростерон): Исследования показывают неоднозначные, но в ряде случаев положительные результаты у женщин со сниженным резервом, особенно в возрасте до 38 лет.
- Витамин D: его дефицит связывают с более низким уровнем АМГ. Коррекция уровня витамина D может улучшить показатели.
Также важны отказ от курения, нормализация веса и лечение сопутствующих эндокринных заболеваний (щитовидной железы, гиперпролактинемии).
Резюме
Уровень АМГ — это объективный индикатор вашего репродуктивного потенциала. Его нельзя повысить с помощью чудо-таблетки, но можно и нужно использовать как руководство к действию. Если показатель снижен, это не приговор, а сигнал, что откладывать планирование нельзя . Современная репродуктология располагает протоколами для «бедных responders» (людей со слабым ответом), а добавки, такие как коэнзим Q10 и DHEA, могут помочь улучшить качество яйцеклеток и повысить шансы на успех.
Читайте по теме:

«Я вдоль и поперек обследована. Гормоны в порядке, трубы проходимы, овуляция есть, эндометрий хороший, муж со спермограммой в идеале. А беременности нет. Или она приходит, но замирает на ранних сроках. В чём причина?»
Знакомая ситуация? Вы прошли уже, кажется, всех врачей и сдали все возможные анализы. Но диагноз «бесплодие неясного генеза» или «привычный выкидыш» висит тяжёлым грузом. В этой статье мы поговорим о том, что часто остаётся за рамкой стандартного обследования, — об иммунологических факторах бесплодия и невынашивания.
Что такое «иммунный фактор» простыми словами
Иммунная система создана, чтобы защищать нас от чужеродных агентов — вирусов, бактерий, грибков. Но у неё есть одна деликатная задача: не атаковать «получужого» ребёнка, который наполовину состоит из отцовских клеток.
В норме в организме женщины при наступлении беременности запускаются особые иммунные механизмы толерантности. Они «успокаивают» иммунную систему и заставляют её принять эмбрион, а не уничтожить его как инородное тело.
При иммунологическом бесплодии или привычном выкидыше этот механизм даёт сбой. Иммунная система перестаёт узнавать эмбрион и начинает атаковать его. В результате:
- имплантация не происходит («биохимическая беременность»)
- беременность замирает на раннем сроке (6–8 недель)
- происходит рецидивирующий выкидыш
Кому стоит задуматься об иммунном факторе
Не каждой женщине с бесплодием нужно погружаться в дебри иммунологии. Но есть чёткие группы риска, для которых обследование иммунного статуса — не прихоть, а необходимость:
- Бесплодие неясного генеза — когда все стандартные показатели в норме, а беременность не наступает в течение 1–2 лет.
- Две и более неудачные попытки ЭКО с качественными эмбрионами (особенно если эмбрионы хорошие, а имплантации нет).
- Привычный выкидыш — две и более потери беременности на ранних сроках.
- Замершие беременности в анамнезе (особенно повторные).
- Неудачные попытки имплантации в криопротоколах.
- Аутоиммунные заболевания у женщины или близких родственников (тиреоидит Хашимото, ревматоидный артрит, системная красная волчанка и др.).
Какие именно нарушения ищет врач
Иммунологический фактор бесплодия — это не одна поломка, а целый спектр возможных нарушений. Вот основные «мишени», которые проверяет репродуктолог-иммунолог:
1. NK-клетки (натуральные киллеры)
Это клетки иммунной системы, которые в норме уничтожают вирусы и опухолевые клетки. В матке они есть всегда, но при беременности их активность должна снижаться. Если этого не происходит, NK-клетки начинают атаковать трофобласт (наружную оболочку эмбриона), нарушая его питание и приводя к гибели.
Что смотрят: количество и активность NK-клеток в крови и, что важнее, в эндометрии.
2. Th1/Th2 баланс (цитокиновый профиль)
T-хелперы — это «дирижёры» иммунного ответа. Они делятся на два типа:
- Th1 — провоспалительные (нужны для борьбы с инфекциями, но при беременности их избыток вреден)
- Th2 — противовоспалительные (помогают сохранять беременность)
При здоровой беременности доминируют Th2. Если же баланс смещается в сторону Th1, иммунная система начинает «бороться» с эмбрионом.
Что смотрят: соотношение интерферона-γ, фактора некроза опухоли-α (Th1) и интерлейкинов-4, -6, -10 (Th2).
3. Антифосфолипидный синдром (АФС)
Это аутоиммунное заболевание, при котором организм вырабатывает антитела против собственных фосфолипидов — компонентов клеточных мембран. Это приводит к микротромбозам в сосудах плаценты, нарушению кровотока и гибели эмбриона.
Что смотрят: волчаночный антикоагулянт, антитела к кардиолипину, антитела к β2-гликопротеину I.
4. Антитела к ХГЧ, к фосфолипидам, к тиреоидной пероксидазе (ТПО) и тиреоглобулину
Антитела к ХГЧ блокируют действие основного гормона беременности, что нарушает имплантацию и развитие эмбриона. Антитела к ТПО (даже при нормальной функции щитовидной железы) — маркер склонности к аутоиммунным реакциям.
5. HLA-совместимость супругов
Главный комплекс гистосовместимости (HLA) — это «паспорт» каждой клетки. Для нормальной беременности важно, чтобы эмбрион был достаточно «чужеродным» для материнской иммунной системы. Если супруги слишком похожи по определённым генам HLA (особенно класса II), иммунная система женщины может не распознать эмбрион и не включить механизмы защиты.
Что смотрят: генотипирование супругов по локусам HLA-DR и DQ. Совпадение по 3-4 и более антигенам — неблагоприятный прогноз.
Какие анализы нужно сдать
Иммунологическое обследование — это не один тест, а комплекс. Обычно врач назначает:
Базовая иммунограмма (1-й этап):
- Субпопуляции лимфоцитов (CD3, CD4, CD8, CD16, CD56, CD19)
- Иммунорегуляторный индекс (CD4/CD8)
- Уровень иммуноглобулинов (IgA, IgM, IgG)
Специализированные маркеры (2-й этап, по показаниям):
- NK-клетки с оценкой активности
- Цитокиновый профиль (Th1/Th2)
- Волчаночный антикоагулянт, антитела к кардиолипину, β2-гликопротеину I
- Антитела к ХГЧ, к фосфолипидам, к тиреоидным антигенам
- HLA-типирование супругов (класс II)
Дополнительно:
- Гомоцистеин, мутации генов фолатного цикла (MTHFR) — для оценки тромбофилических рисков
Когда сдавать и как подготовиться
Иммунологические анализы сдают строго вне беременности, обычно на 6–8 день менструального цикла (хотя некоторые показатели можно сдавать в любой день).
Важные правила:
- За 7–10 дней исключить любые острые воспалительные процессы (ОРВИ, герпес и т.д.) — они искажают результаты
- За 2 недели отменить иммуномодуляторы (если принимали)
- За сутки — исключить интенсивные физические нагрузки и стресс
- Кровь сдают утром натощак
Важно: интерпретировать эти анализы может только врач-репродуктолог с опытом работы в иммунологии бесплодия. Нормы сильно различаются в зависимости от лаборатории, фазы цикла и клинической ситуации. Самодиагностика здесь опасна.
Что делать, если нашли нарушения: варианты лечения
Хорошая новость: большинство иммунологических нарушений корректируются. Лечение подбирается индивидуально, но чаще всего используются следующие подходы:
1. Глюкокортикостероиды (преднизолон, метипред, дексаметазон)
Подавляют активность иммунной системы, уменьшают выработку антител и провоспалительных цитокинов. Назначаются в низких дозах (5–10 мг/сут) со второго дня цикла или с момента переноса эмбриона.
2. Иммуноглобулин внутривенно (Интраглобин, Октагам)
Вводится капельно до переноса эмбриона и в ранние сроки беременности. Эффективен при высоких NK-клетках, Th1/Th2 дисбалансе, антифосфолипидном синдроме. Дорого, но очень результативно.
3. Препараты прогестерона (Утрожестан, Крайнон, Лютеина)
Оказывают мягкое иммуномодулирующее действие, способствуя смещению баланса в сторону Th2. Обязательны при любом иммунном факторе.
4. Антикоагулянты (клексан, фраксипарин, аспирин)
При антифосфолипидном синдроме и тромбофилиях разжижают кровь, предотвращая микротромбозы в плаценте.
5. Иммуноцитотерапия (ЛИТ — лимфоцитоиммунотерапия)
Введение женщине лимфоцитов мужа (или донора) для «обучения» её иммунной системы не атаковать отцовские антигены. Используется реже, в основном при HLA-совместимости.
6. Интралипид (жировая эмульсия)
Альтернатива иммуноглобулину (дешевле). Вводится капельно, снижает активность NK-клеток и уровень провоспалительных цитокинов.
7. Антиоксиданты (витамин Е, C, N-ацетилцистеин, омега-3)
Снижают окислительный стресс, уменьшают воспаление. Вспомогательная, но важная терапия.
Без врача не обойтись
Иммунология бесплодия — одна из самых сложных и спорных областей репродуктологии. Не все врачи признают иммунный фактор, не все лаборатории дают надёжные результаты, и не каждая пациентка с иммунными нарушениями нуждается в агрессивной терапии.
Поэтому важно найти специалиста, который работает на стыке репродуктологии и иммунологии, имеет опыт ведения таких пациенток и знает современные протоколы. Хороший врач никогда не назначит иммуномодуляторы «на всякий случай» — только по чётким показаниям.
Вместо заключения
Если вы уже прошли долгий путь стандартных обследований, не получили ответов и потеряли надежду — возможно, пришло время посмотреть на вашу проблему с другой стороны. Иммунный фактор не объясняет все случаи бесплодия, но он часто оказывается той самой «невидимой стеной», о которую разбиваются все попытки.
Современная иммунорепродуктология умеет диагностировать и лечить эти состояния. Да, это потребует дополнительных усилий, времени и средств. Но для многих женщин именно этот путь становится тем самым поворотом, после которого наступает долгожданная беременность.
Имеются противопоказания. Необходима консультация специалиста.
«У меня удалена маточная труба... смогу ли я ещё когда-нибудь стать мамой?» — этот вопрос с нотками отчаяния звучит в кабинете репродуктолога почти каждый день. И ответ врача неизменно обнадёживает: да, сможете. Одна маточная труба — это не приговор, а всего лишь особенность, с которой можно и нужно жить, планируя беременность. Давайте разберёмся, как работает женский организм в такой ситуации и что можно сделать, чтобы приблизить заветный момент.
Почему беременность с одной трубой возможна? Чудо под названием «трансперитонеальная миграция»
Многие женщины ошибочно полагают: раз яйцеклетка созревает в яичнике, а труба осталась только с одной стороны, то и зачатие возможно лишь в те месяцы, когда овуляция происходит «на нужной стороне». Но природа предусмотрела удивительный механизм.
Яйцеклетка после выхода из яичника не падает в бездну брюшной полости. Её подхватывают тончайшие ворсинки (фимбрии) оставшейся маточной трубы, которые способны «дотянуться» до яйцеклетки даже с противоположной стороны . Этот процесс называется трансперитонеальной миграцией.
Представьте себе: ваша единственная труба работает за двоих. Она может принять яйцеклетку из любого яичника — и с «родной» стороны, и с противоположной. По данным исследований, около трети беременностей у женщин с одной трубой наступают именно благодаря миграции яйцеклетки из яичника на стороне удалённой трубы .
Каковы реальные шансы?
Цифры обнадёживают. Если оставшаяся труба здорова и проходима:
- Более 80% женщин успешно беременеют естественным путём
- 75% — вероятность наступления именно маточной (не внематочной) беременности
- Лишь 10-15% сталкиваются с бесплодием при условии, что нет других проблем
Для сравнения: у женщин с двумя здоровыми трубами шансы на зачатие в каждом цикле составляют около 20-25%. При одной трубе фертильность снижается примерно на 25-30% . Это значит, что беременность может наступить чуть позже, но она обязательно наступит.
Первый и главный шаг: проверьте свою единственную трубу
Прежде чем активно планировать беременность, необходимо убедиться, что оставшаяся труба действительно здорова и проходима. Самый достоверный метод диагностики — ГСГ (гистеросальпингография) или её более современный вариант — Эхо-ГСГ (с использованием ультразвука) .
Процедура безболезненная: в полость матки вводится специальный контраст, и врач наблюдает, как жидкость проходит через трубу. Если контраст свободно попадает в брюшную полость — труба проходима, можно планировать беременность.
Что делать, если труба непроходима или есть спайки?
Не отчаивайтесь и в этом случае. Современная малоинвазивная хирургия — лапароскопия — позволяет восстановить проходимость трубы, рассечь спайки и удалить небольшие очаги эндометриоза . После такой операции шансы на естественную беременность значительно возрастают.
Естественное планирование: как максимизировать свои шансы
Итак, труба проходима, других проблем нет. Что теперь?
1. Точно определите день овуляции
Поскольку яйцеклетка доступна для оплодотворения всего 12-24 часа в месяц, а сперматозоиды живут 3-5 дней, важно не промахнуться с «окном фертильности». Используйте:
- Тесты на овуляцию (реагируют на всплеск ЛГ за 24-36 часов до выхода яйцеклетки)
- Измерение базальной температуры (подтверждает, что овуляция уже произошла)
- Наблюдение за цервикальной слизью (в фертильные дни она становится прозрачной и тягучей, как яичный белок)
2. Живите половой жизнью регулярно
Оптимальная частота — каждые 2-3 дня на протяжении всего цикла. Не нужно «экономить» сперматозоиды к предполагаемому дню овуляции: длительное воздержание ухудшает их качество.
3. Ведите здоровый образ жизни
Это банально, но работает:
- Откажитесь от курения и алкоголя — они снижают фертильность на 30-50%
- Нормализуйте вес: как дефицит, так и избыток массы тела нарушают овуляцию
- Управляйте стрессом: высокий уровень кортизола подавляет работу репродуктивной системы
- Принимайте фолиевую кислоту (400-800 мкг/день) — она улучшает качество яйцеклеток
Красный флаг: повторная внематочная беременность
Это главный риск, о котором должна знать каждая женщина с одной трубой. Вероятность повторной внематочной беременности составляет 5-10% . Симптомы, которые должны вас насторожить после подтверждения беременности:
- Кровянистые выделения
- Тянущие или острые боли внизу живота (часто с одной стороны)
- Уровень ХГЧ растёт медленнее нормы
Что делать? Как только тест показал две полоски — сразу к врачу. УЗИ на ранних сроках (5-6 недель) позволит убедиться, что плодное яйцо находится в матке, а не в трубе .
Когда пора подключать вспомогательные технологии?
Естественное планирование — это прекрасно. Но у него есть сроки. Не тратьте время зря:
- До 35 лет: если беременность не наступила в течение 12 месяцев регулярной половой жизни — обратитесь к репродуктологу
- После 35 лет: достаточно 6 месяцев
ЭКО — самый эффективный метод
Если естественная беременность не наступает или оставшаяся труба непроходима, на помощь приходит ЭКО. Этот метод полностью обходит маточные трубы: яйцеклетки забирают из яичников, оплодотворяют в пробирке, а готовый эмбрион подсаживают прямо в матку .
Эффективность ЭКО у женщин с одной трубой такая же, как и в общей популяции — 30-40% за одну попытку . А если использовать донорские яйцеклетки (при низком овариальном резерве), шансы возрастают до 35-47% .
Реабилитация после удаления трубы: три этапа к восстановлению
Если операция по удалению трубы была недавно, не торопитесь. Организму нужно время, чтобы восстановиться и подготовиться к новой беременности. Полный курс реабилитации занимает 6-8 месяцев и включает три этапа :
Первый этап (1-2 месяца после операции):
- Антибактериальная терапия для профилактики воспаления
- Гидротубация — введение лечебной жидкости в оставшуюся трубу для предотвращения спаек
- Физиопроцедуры для ускорения заживления
Второй этап (3-4 месяц):
- Биогенные стимуляторы и ферменты для регенерации тканей
- Продолжение физиотерапии
- При необходимости — оральные контрацептивы для «отдыха» яичников
Третий этап (5-8 месяц):
- Санаторно-курортное лечение
- Лечебная физкультура и гинекологический массаж
После полноценной реабилитации можно смело планировать беременность.
Жизненные истории: вдохновение для вас
Анна, 34 года: «Мне удалили трубу после внематочной в 28 лет. Плакала неделю, думала — всё, материнства не видать. Но врач сказала: "Успокойтесь, у вас отличная вторая труба". Через 8 месяцев после операции я уже держала на руках свою дочку. Естественная беременность, никакого ЭКО».
Екатерина, 39 лет: «У меня две неудачных попытки ЭКО и одна труба после гидросальпинкса. Трубу проверили — проходима. И о чудо! На третьем цикле планирования — долгожданные две полоски. Сейчас сыну 2 года».
Эти истории — не исключение, а правило. Одна труба — это не препятствие, а всего лишь особенность, которую нужно учитывать.
Главное, что нужно запомнить
- Беременеть с одной трубой можно и нужно. Организм устроен умнее, чем мы думаем.
- Начните с проверки оставшейся трубы (ГСГ или Эхо-ГСГ).
- Точно отслеживайте овуляцию — это ключ к успеху.
- Не затягивайте с обращением к врачу: до 35 лет — год попыток, после 35 — полгода.
- ЭКО — ваш надёжный тыл. Если естественным путём не получается, современные технологии помогут.
И помните: миллионы женщин доказали — одна труба не мешает стать счастливой мамой. Ваша задача — верить, не опускать руки и следовать плану, который вместе с вами составит грамотный репродуктолог. Всё обязательно получится.

Эмбриолог не менее важен для ЭКО, чем лечащий репродуктолог. Именно он оценивает качество клеток и помогает решать проблемы с получением эмбрионов.
Сегодня мы хотим рассказать про Балавневу Анастасию Андреевну. Это специалист, который с начала профессионального пути занимался изучением вопросов репродуктологии.
Она получила диплом магистра по специализации «биология развития», а также прошла переподготовку по программе «Биология развития (искусственное оплодотворение)».
Более 7 лет Анастасия Андреевна работает в клиниках ЭКО, приближая встречу родителей со своим малышом.
Основное время специалист проводит в лаборатории, но у наших пар есть возможность встретиться с ним лично.
В ПРИМА КЛИНИК вы всегда можете лично поговорить с эмбриологом, чтобы получить ответы на волнующие вопросы и почувствовать себя спокойнее.
Опытная и неравнодушная команда — визитная карточка нашей клиники, поэтому мы с гордостью рассказываем вам о ней.

Случай из практики акушера-гинеколога, репродуктолога клиники NGC Москва, Мальбаховой Екатерины Тимуровны:
«Сегодня я хочу обсудить важную тему — страх перед ЭКО. Причем этот страх испытывают не только пациенты, но и некоторые врачи. К сожалению, такие опасения часто откладывают тот счастливый момент, когда в семье появляется долгожданный ребенок. Годы уходят на бесполезное лечение, хотя современные репродуктивные технологии могли бы помочь гораздо раньше. Вот реальный случай в качестве аргумента.
Ко мне на консультацию пришла женщина за три месяца до своего 41-летия.
Из анамнеза: одни роды в предыдущем браке 14 лет назад. Оперативных вмешательств не было, хронические заболевания отсутствуют. По анализам: АМГ — 0,6 нг/мл, у супруга — морфология сперматозоидов 3% при общем количестве 142 миллиона.
В текущем браке состояла 8 лет.
Все эти годы женщина наблюдалась у одного гинеколога, которая постоянно убеждала ее, что ЭКО — это крайняя мера, и нужно продолжать естественные попытки.
Случайность изменила все.
Получая талоны на очередное обследование по страховке, она познакомилась с молодым врачом, которая первой настоятельно рекомендовала обратиться к репродуктологу.
После нашей часовой консультации, где мы детально обсудили все страхи и риски, пациентка была психологически готова к протоколу.
Мы начали программу через две недели. Короткий протокол стимуляции, 6 фолликулов, 4 ооцита, один эмбрион на третьи сутки — и чудо произошло с первой попытки!
Когда пациентка родила прекрасного мальчика, ее первыми словами были:
"Ну почему же раньше я не решилась на ЭКО, почему я и мой гинеколог так боялись этого?"
Кто-то может сказать, что она получила результат, поэтому и такая реакция. Но важно понимать: да, не всем везет с первой попытки. Некоторым парам требуется 3, 5 или даже 8 протоколов. Однако шанс есть только у тех, кто начинает этот путь.
Представьте: не купив лотерейный билет, невозможно выиграть приз. Так и с ЭКО — не решившись на процедуру, нельзя получить главный приз — рождение ребенка.
Дорогие женщины, которые больше года не могут забеременеть! Не бойтесь обращаться к репродуктологам.
Мы не только проводим ЭКО, но и занимаемся консервативным лечением. Однако именно мы можем объективно оценить, когда действительно нужны вспомогательные репродуктивные технологии. И самое главное — сделать это вовремя, пока возраст и снижение овариального резерва не стали непреодолимыми препятствиями.
Не позволяйте страхам — как своим, так и врачей — лишить вас этого счастья. Приходите на консультацию, задавайте вопросы, получайте профессиональные рекомендации».

Победная история из практики Прудниковой Натальи Юрьевны, акушера-гинеколога, репродуктолога клиники NGC Москва:
«Ко мне обратилась пациентка Эндокринологического Научного центра, 28 лет.
Диагноз: первичное бесплодие, развившееся на фоне гипопитуитаризма (снижения функции гипофиза), который возник после трансназального удаления опухоли головного мозга (краниофарингиомы).
Эта операция затронула гипофиз, который контролирует работу щитовидной железы, яичников и надпочечников. Он находится в костном "ложе" ("турецкое седло).
Состояние осложнено несахарным диабетом (компенсированным медикаментозно), вторичным гипотиреозом и наличием "пустого" турецкого седла.
Диагноз непростой, для многих будет не понятно, поэтому поясню в общих чертах, без углубления.
Краниофарингиома — это доброкачественное кистозно-эпителиальное новообразование головного мозга, локализующееся в области турецкого седла. Развивается чаще в возрасте 5-15 лет, реже встречается в более старшей возрастной группе.
Несахарный диабет — в данном случае это осложнение оперативного лечения по поводу краниофарингиомы из-за особенностей расположения образований. При этом заболевании отмечается постоянная жажда, а объем выделяемой мочи может достигать 5-20 литров в сутки. Без жидкости пациент не может обойтись более 30 минут.
Гипопитуитаризм в нашем случае также является последствием оперативного лечения. Он сопровождается дефицитом гонадотропинов (в частности, ЛГ и ФСГ) вплоть до аменореи — отсутствию менструаций. Менструировала пациентка только при использовании ЗГТ (заместительной гормональной терапии).
По данным УЗИ: гипоплазия матки, М‑эхо 4 мм, структура яичников гомогенная. Лабораторные показатели: ЛГ 0,8 мЕД/мл, ФСГ 1,2 мЕД/мл, АМГ 1,16 нг/мл.
План был таков:
ЗГТ — 3 менструальных цикла.
ЭКО: КП, затем ПГТ‑А, затем перенос в криоцикле.
В ходе стимуляции получили 3 ооцита, 2 оплодотворились, на 5 сутки проведена биопсия 2-х бластоцист. По результатам ПГТ мы имели один эуплоидный (генетически нормальный) эмбрион.
Перед переносом выполнили эндоскопический осмотр матки и диагностическое выскабливание ее слизистой (ГС+РДВ). По результатам гистологии выявлена очаговая гиперплазия эндометрия. Проведено лечение в течение 2-х менструальных циклов.
Вступили в криопротокол. Переживали очень. Эмбрион один, более того, я понимала, что шансов получить свой эмбрион в случае неудачи больше не будет, так как эндокринолог не разрешает повторять стимуляцию.
И вот спустя месяц мы получаем результат ХГЧ: 974 мЕД/мл.
На УЗИ — эмбрион, сердцебиение, все просто замечательно!»

История из практики Светланы Александровны Зверевой, акушера-гинеколога, репродуктолога клиники NGC Москва:
«С жалобой на бесплодие ко мне обратилась пациентка, которой на тот момент было 40 лет, а ее супругу за 50. Беременностей у нее никогда не было. Ситуация осложнялась тем, что у пациентки была множественная миома матки больших размеров, аденомиоз и спаечный процесс.
Поэтому сначала пришлось пройти через оперативное лечение.
Провели консервативную миомэктомию, убрали несколько узлов, после операции последовало несколько месяцев гормональной терапии. И только тогда мы смогли планировать наше лечение.
В последующие два года было проведено несколько программ ЭКО со стимуляциями. В паре присутствовал также и выраженный мужской фактор, поэтому потребовалась процедура ИКСИ.
Каждый раз мы получали достаточное количество эмбрионов, 4-5, отправляли их на генетическую диагностику, но, к сожалению, среди них не было генетически здорового эмбриона, который можно было бы перенести. Во всех программах у нас получались анеуплоидные эмбрионы, непригодные к переносу.
После всех этих неудач руки, конечно, начали опускаться. Честно говоря, не верилось, что пациентка решится на еще одну попытку. Особенно учитывая возрастной фактор этой пары.
Но, к моему удивлению, женщина приняла решение попробовать еще раз. Мы провели программу с генетическим тестированием и получили один здоровый эмбрион. В следующем же цикле сделали перенос, и он оказался удачным!
После двух тяжелых лет пациентка не опустила руки, стремилась к своей цели, и мы победили. В 42 года!
Надеюсь, что кому-то эта примечательная и добрая история поможет не потерять силу духа и идти к своей цели».

Клинический случай от Оксаны Анатольевны Лободы, акушера-гинеколога, репродуктолога, заведующей отделением ВРТ клиники NGC Москва.
Добрый день! Когда меня просят рассказать случай из практики, который оставил след в сердце, я теряюсь. Потому что нет истории, пациентов, которые бы не оставили следа в душе. Каждая беременность, каждый рожденный долгожданный малыш – это победная история. Поверьте, самая большая радость для врачей – сообщение о благополучных родах и фото деток. А когда вы приходите к нам в гости, становится ясно – все усилия были не зря. Ради такого счастья действительно стоит бороться. И каждая история по-своему уникальна.
Сегодня решила рассказать почему ЭКО для меня – командная работа.
Ко мне обратились пациентка 32 лет и ее супруг 34 лет с жалобами на отсутствие беременности в течение 8 лет. Супружеская пара приехала из республики СНГ, где за плечами уже была лапароскопия с резекцией яичников по поводу СПКЯ. К счастью, это не привело к снижению овариального резерва.
На момент обращения цикл овуляторный, маточные трубы проходимы, гормональный профиль в норме. В обследованиях супруга лишь незначительное снижение подвижности сперматозоидов при нормальной концентрации и морфологии, МАР-тест отрицательный. Учитывая, что после лапароскопии прошло около 2-х лет, а беременность так и не наступила, было принято решение начать стимуляцию овуляции в программе ЭКО по короткому протоколу с антагонистами ГнРг.
В результате трансвагинальной пункции на 12-й день цикла получили 15 ооцитов, 12 зигот и на 5 и 6 сутки заморозили 6 отличных бластоцист (от переноса в «свежем» цикле воздержались в связи с риском развития СГЯ). Это было давно, в 2011 году, поэтому, к сожалению, в нашу рутинную практику еще не вошло ПГТ на анеуплоидии, и мы замораживали и переносили достаточно часто по 2 эмбриона.
Первый криоперенос в естественном цикле закончился неудачей. Провели гистероскопию, гистологическое, ИГХ исследование эндометрия. Норма! Пациентка консультирована эндокринологом, гематологом, результаты дообследования также в норме. Но второй и третий криоперенос не увенчались успехом. Всегда тяжело, когда возможная причина неудачи не лежит на поверхности.
Перед проведением повторной стимуляции овуляции решили проконсультировать супруга у андролога (до этого супруг проходил курсы противовоспалительного лечения у андролога по месту жительства). В ходе дообследования у супруга выявлен субклинический гипотиреоз, который может приводить, в том числе, к снижению подвижности сперматозоидов.
После нормализации у мужчины уровня гормонов щитовидной железы проведена повторная стимуляция овуляции по аналогичному первому протоколу. Получено 14 ооцитов, 10 зигот, 5 бластоцист были заморожены. В первом же криопереносе одного эмбриона в естественном цикле наступила долгожданная беременность, закончившаяся рождением в срок замечательной девочки!
Именно с этой супружеской пары началась наша дружба с андрологами :)
Поэтому для меня положительный результат – всегда совместная работа репродуктолога, эмбриолога, андролога, генетика, терапевта, клинического психолога…
К сожалению, ЭКО не дает 100 % гарантии результата, и порой путь к желанной беременности оказывается долгим. Но, как гласит мудрость, дорогу осилит идущий.
Пусть у всех сбудется заветная мечта! Берегите себя и своих близких.