
Когда пара вступает в программу ЭКО, самый волнительный момент после пункции — узнать, сколько яйцеклеток удалось оплодотворить. Иногда даже при хорошем количестве ооцитов результат бывает неожиданно низким. Почему так происходит и можно ли на это повлиять? Оказывается, да. И начинать нужно не с момента переноса, а задолго до него — с образа жизни обоих партнеров и точных лабораторных настроек.
Что вообще происходит в лаборатории?
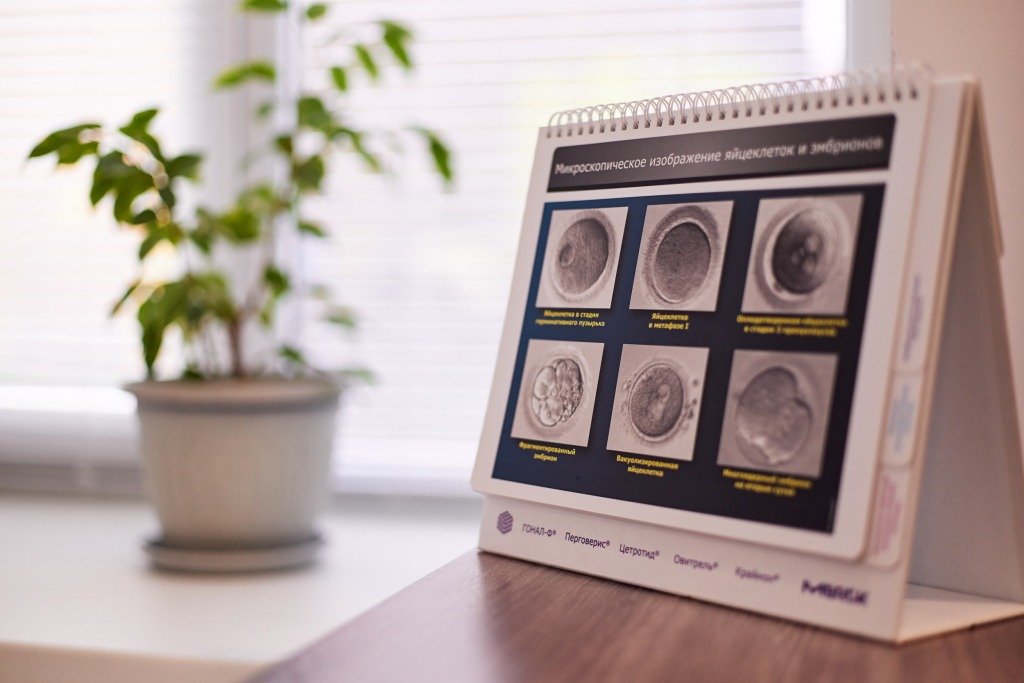
В день пункции эмбриологи получают фолликулярную жидкость и извлекают из неё яйцеклетки. Сразу оценить их качество невозможно — они окружены клетками кумулюса. Поэтому на этом этапе важно только количество: чем больше ооцитов удалось получить, тем выше шанс, что среди них окажутся зрелые и качественные.
Оплодотворение проводят одним из двух методов. Классическое ЭКО: к яйцеклеткам добавляют подготовленную сперму, и сперматозоиды «сами» проникают внутрь. ИКСИ: эмбриолог вручную вводит один отобранный сперматозоид в цитоплазму яйцеклетки. ИКСИ обычно выбирают при мужском факторе бесплодия, а также когда в прошлых попытках оплодотворение не наступало или было очень низким.
На следующее утро специалист проверяет, произошло ли оплодотворение. Успешным оно считается, если в яйцеклетке видны два пронуклеуса (предъядра) — один от матери, другой от отца. Незрелые ооциты или клетки с аномалиями оплодотворения отбраковываются.
Что влияет на успех оплодотворения со стороны женщины?
Качество яйцеклеток. Это самый важный, но и самый трудно управляемый фактор. С возрастом яйцеклетки накапливают ошибки при делении, и их способность к оплодотворению снижается. Особенно критичен возраст после 37–38 лет. Повлиять на биологический возраст нельзя, но можно улучшить «качество» через образ жизни: отказ от курения, нормализация веса, антиоксидантная поддержка (коэнзим Q10, витамин D, омега-3) по назначению врача.
Зрелость ооцитов. Не каждая яйцеклетка, полученная при пункции, готова к оплодотворению. Незрелые клетки (на стадии GV или MI) не смогут слиться со сперматозоидом. Задача стимуляции — добиться того, чтобы большинство фолликулов созрели синхронно. Это контролируется с помощью УЗИ и анализа уровня эстрадиола.
Гормональный фон в день пункции. Если уровень прогестерона поднимается слишком рано (например, при преждевременном подъеме прогестерона), качество эндометрия страдает, но и оплодотворяемость ооцитов может быть ниже. Врачи следят за этим показателем и при необходимости корректируют триггер овуляции.
Что зависит от мужчины? Новые данные меняют правила
Долгое время главной рекомендацией перед сдачей спермы было воздержание от 2 до 7 дней. Считалось, что так сперматозоидов будет больше. Но новые исследования перевернули этот подход.
В первом в мире рандомизированном клиническом исследовании китайские ученые сравнили две группы мужчин, проходивших ЭКО. Одни воздерживались 36 часов, другие — стандартные 2–7 дней. Результат оказался значительным: частота наступления беременности в группе с коротким воздержанием составила 46%, а в контрольной — только 36%. Причем выкидышей в группе с коротким воздержанием тоже было меньше .
Почему так происходит? Длительное хранение сперматозоидов в придатке яичка делает их уязвимыми для окислительного стресса. Свободные радикалы повреждают мембраны и ДНК. В результате сперматозоиды теряют подвижность и способность оплодотворять, а при успешном оплодотворении повышается риск выкидыша.
Однако здесь важен нюанс. Крупный ретроспективный анализ 23,5 тысяч спермограмм показал, что эффект короткого воздержания не универсален. Если у мужчины изначально хорошая сперма, несколько дней воздержания могут даже увеличить количество сперматозоидов без потери качества. А вот у мужчин с патологией спермы каждый лишний день воздержания ухудшает подвижность и увеличивает фрагментацию ДНК. Вывод: оптимальный период воздержания должен подбираться индивидуально — тем, у кого уже есть проблемы, стоит рассмотреть короткое окно.
Ещё одно открытие: самая первая порция эякулята содержит наиболее подвижные сперматозоиды с самой качественной ДНК. В испанской клинике Ginemed провели исследование, в котором эякулят собирали в два контейнера. Материал из первого контейнера показал значительно лучшие результаты для оплодотворения. Это открытие может изменить лабораторные протоколы: возможно, в будущем для ИКСИ будут отбирать сперматозоиды именно из первой фракции.
Подготовка мужчины к ЭКО должна начинаться за 2,5–3 месяца до протокола. Именно столько времени занимает полный цикл созревания сперматозоидов. Отказ от курения и алкоголя, нормализация веса, исключение перегрева (бань, саун, тесного белья), добавление в рацион цинка, селена, омега-3 — всё это напрямую влияет на способность сперматозоидов оплодотворять яйцеклетку.
Технологии, которые помогают эмбриологам
ИКСИ и PICSI. Обычное ИКСИ уже решает проблему низкого качества спермы. Но метод PICSI (отбор сперматозоидов через гиалуроновую кислоту) позволяет дополнительно отфильтровать клетки с меньшей фрагментацией ДНК. Это особенно важно для пар с повторными неудачами.
Time-lapse-системы. Это инкубаторы со встроенными камерами, которые фотографируют эмбрионы каждые 5–10 минут без извлечения из оптимальной среды. Эмбриолог не тревожит эмбрионы, но при этом видит всю динамику их деления. Эмбрионы с определенными временными интервалами между делениями имеют более высокий потенциал к оплодотворению и имплантации.
Преимплантационное генетическое тестирование (ПГТ). После оплодотворения эмбрионы культивируют до стадии бластоцисты (5–7 дней). Затем можно провести биопсию нескольких клеток и проверить их на хромосомные нарушения. Перенос только генетически здоровых эмбрионов повышает вероятность успешной беременности и снижает риск выкидыша, особенно у женщин старше 37 лет или при повторных неудачах.
Немедицинские факторы: что можно сделать самим
Снижение стресса. Хронический стресс нарушает гормональный баланс и может ухудшать качество ооцитов. Йога, медитация, прогулки, терапия с психологом — всё это работает.
Сон и режим. Недосып и сбитые циркадные ритмы влияют на выработку мелатонина — мощного антиоксиданта, который защищает яйцеклетки от повреждений.
Питание. Средиземноморская диета (овощи, рыба, оливковое масло, цельные злаки) ассоциируется с лучшими исходами ЭКО. Избыток сахара и трансжиров — с худшими.
Главный вывод
Вероятность оплодотворения яйцеклеток в ЭКО складывается из трех составляющих: качество ооцитов (возраст + образ жизни женщины), качество спермы (подготовка мужчины, правильный период воздержания) и лабораторные технологии (метод оплодотворения, time-lapse, генетическое тестирование).
Многое в этом процессе находится в руках врачей и эмбриологов. Но есть вещи, которые зависят только от вас. Подготовка к протоколу — это не неделя, а минимум три месяца. И чем ответственнее оба партнера отнесутся к этому этапу, тем выше будет шанс увидеть долгожданные две полоски.
Читайте по теме:
Этапы экстракорпорального оплодотворения: день за днем

Препарат Прогинова (эстрадиола валерат) часто назначают женщинам при подготовке к процедуре ЭКО. Его основная задача — стимулировать рост эндометрия, чтобы создать оптимальные условия для имплантации эмбриона. Однако реакция на этот препарат бывает очень разной: кому-то он помогает быстро нарастить «пышный» эндометрий, а кто-то сталкивается с неожиданными побочными эффектами и отсутствием результата. В этой статье собраны реальные истории женщин, принимавших Прогинову, и выводы, которые можно из них сделать.
Когда Прогинова не работает: отсутствие роста эндометрия
Одна из самых частых проблем — эндометрий не растет даже на фоне приема препарата. Женщина, готовящаяся к ЭКО, принимала Прогинову по 1 таблетке 2 раза в день с 7 по 15 день цикла. На 14 день у нее началась сильная коричнево-кровавая мазня, а УЗИ показало, что овуляции не было, и эндометрий не увеличился ни на миллиметр. «Меня даже в протокол не берут, говорят, подсаживать не на что будет. Так обидно, столько уже всякой гадости выпила, а результат нулевой», — делится она.
Другие женщины откликнулись и поддержали: такое случается. Одна из участниц рассказала, что у нее в одном из циклов была дозировка 6 таблеток в день, и результат был точно таким же. «Мы тут общим разумом выяснили, что есть такая штука, как невосприимчивость рецепторов эндометрия к эстрадиолу», — объясняет она.
Побочные эффекты: мазня и кровотечения
Многие женщины сталкиваются с кровянистыми выделениями на фоне приема Прогиновы. В инструкции к препарату действительно указано, что мазня может быть следствием передозировки. Но иногда она возникает и при стандартных дозах.
Одна из участниц описывает ситуацию: в предыдущем цикле на 16 день начались боли как при месячных и кровянистые выделения. Врач добавила еще одну таблетку Прогиновы и отменила другие препараты, но выделения не прекратились. На 18 день УЗИ показало уменьшение эндометрия с 7 до 5 мм. Протокол пришлось прекратить.
В следующем цикле женщина снова принимала Прогинову (3 таблетки) плюс Дивигель, но кровянистые выделения продолжались уже 9 дней. «Без сгустков, слизи и болей в животе, просто темно-красная кровь. Может, мне не подходит Прогинова вообще?» — спрашивает она.
Альтернативы: Дивигель и другие варианты
Когда Прогинова не дает эффекта или вызывает побочные реакции, врачи часто предлагают заменить ее на Дивигель. Это гель, который втирается в кожу, поэтому не создает такой большой нагрузки на печень. По отзывам, «эндик от него так и прет».
Однако и здесь все индивидуально. Женщина, у которой в двух протоколах эндометрий еле достигал 7,5 мм даже на 4 граммах Дивигеля и свечах с виагрой, в третьем протоколе получила назначение Прогиновы — и эндометрий начал расти. «Кому-то дивигель помогает, а кому-то и прогинова!» — резюмирует она.
Другие альтернативы, которые обсуждают женщины:
- Актовегин — по отзывам, помогает нарастить эндометрий, но у некоторых после него находили эндометрит
- Шалфей (содержит природный эстрадиол) — но в сочетании с Прогиновой может привести к полному угнетению рецепторов
- Физиопроцедуры: магнит, электрофорез
- Пиявки, иглоукалывание, лист малины
- Барокамера
Прогинова при беременности: за и против
Некоторым женщинам назначают Прогинову не только для подготовки к переносу, но и после наступления беременности. Одна из участниц принимала препарат по 3 таблетки в день 21 день до подсадки и продолжила после наступления беременности. Сегодня у нее уже 30-й день после переноса, и врач не разрешает сокращать дозу, хотя в инструкции написано, что при наступлении беременности прием нужно немедленно прекратить.
Другая женщина принимала Прогинову после подсадки, когда у нее понизился эстрадиол. Сначала по 4 таблетки в день, потом плавно снижала дозу под контролем гормонов. Сейчас у нее 12 неделя беременности.
Важно отметить, что решение о приеме Прогиновы во время беременности должно приниматься только врачом и строго индивидуально, с учетом уровня гормонов и состояния пациентки.
Высокие дозы и серьезные проблемы
Некоторым женщинам назначают действительно «убойные» дозы. Одна из участниц, готовящаяся к протоколу, пьет по 3 таблетки Прогиновы в день 21 день, плюс Дюфастон с 16 по 25 день цикла. У нее множественный фиброаденоматоз в груди, эндометриоз 3 степени в анамнезе, миома, выделения из груди, а эндометрий после выскабливания всего 1,5 мм. «Мне страшно!» — признается она.
Другая женщина принимает Прогинову уже 2 года в сочетании с Утрожестаном, но ФСГ по-прежнему держится на уровне 145. «Пока результатов никаких», — с горечью отмечает она.
Выводы и рекомендации
Опираясь на опыт многих женщин, можно сделать несколько важных выводов:
Индивидуальная реакция. Прогинова действует на всех по-разному. То, что помогло одной, может не подойти другой, и наоборот. Не стоит отчаиваться, если препарат не сработал — возможно, нужно просто подобрать другую схему или альтернативное средство.
Мониторинг эндометрия. Эндометрий может по-разному реагировать в разных циклах. Имеет смысл понаблюдать несколько циклов, прежде чем делать окончательные выводы.
Комплексный подход. Помимо гормональных препаратов, существуют физиопроцедуры, пиявки, иглоукалывание и другие методы улучшения кровообращения в малом тазу, которые могут помочь нарастить эндометрий.
Консультация с врачом. При появлении любых побочных эффектов (мазня, кровотечения, головные боли, тошнота) необходимо немедленно связаться с врачом. Самостоятельно отменять или менять дозировку нельзя.
Не отчаиваться. Даже если Прогинова не дала результата в этом цикле, есть шанс, что в следующем все получится. Многие женщины, столкнувшиеся с проблемами роста эндометрия, в итоге добились успеха, перепробовав разные схемы и методы.

При планировании беременности многие стараются «делать всё правильно» - и нередко начинают ограничивать себя больше, чем это действительно нужно.
☝️Разберёмся, что допустимо, а где важна осторожность.
☑️Физическая активность
Умеренный спорт при планировании не противопоказан, а скорее полезен. Регулярное движение улучшает кровообращение, обмен веществ и общее самочувствие.
✔️Допустимы ходьба, плавание, йога, пилатес, занятия с умеренной нагрузкой.
➖С осторожностью стоит относиться к:
•чрезмерно интенсивным тренировкам
•резкому снижению веса
•нагрузкам, сопровождающимся выраженным стрессом для организма.
Если после тренировок цикл становится нерегулярным или появляется выраженная усталость, нагрузку стоит пересмотреть.
☑️Баня и сауна
Кратковременное посещение бани или сауны при хорошем самочувствии обычно не противопоказано. Однако перегрев и резкие перепады температуры нежелательны.
➖Важно:
•избегать длительного пребывания в жаре
•не допускать обезвоживания
•отказаться от бани при острых заболеваниях и в период овуляции при индивидуальной чувствительности.
☑️Массаж
Общий расслабляющий массаж при планировании допустим и может быть полезен. Он снижает уровень напряжения и улучшает сон.
➖Не рекомендуется:
•интенсивное воздействие на область живота и поясницы
•агрессивные техники
•массаж в острый период заболеваний.
☝️Планирование беременности - это не режим строгих запретов. Организм должен быть в ресурсе, а не в постоянном напряжении. Если есть сомнения или индивидуальные особенности цикла, лучше обсудить режим активности с врачом.
☝️Иногда небольшая коррекция привычек даёт больше пользы, чем жёсткие ограничения.
☑️Спокойствие, регулярность и внимание к себе - лучшие помощники на этом этапе.
❤️С заботой о вас
#докторФронталь

Термин «биологическая несовместимость» супругов часто звучит в обывательской среде и даже иногда употребляется некомпетентными специалистами. Он звучит почти как приговор: «вы не можете иметь детей друг от друга, потому что вы несовместимы». Но что за этим стоит? Существует ли такой диагноз на самом деле или это миф, за которым скрываются вполне конкретные, но не всегда очевидные медицинские причины?
Медицинского диагноза «несовместимость» не существует
Как подчеркивают эксперты, включая акушеров-гинекологов и репродуктологов, в Международной классификации болезней нет диагноза «несовместимость партнеров». Это не научный термин, а скорее бытовое, расплывчатое обозначение сложной ситуации, когда беременность не наступает или прерывается, а явные причины не найдены.
Врачи оперируют конкретными диагнозами: мужской фактор бесплодия, женский фактор бесплодия, иммунологическое бесплодие, идиопатическое (необъяснимое) бесплодие. Именно за «несовместимостью» чаще всего скрываются эти состояния.
Что могут принимать за «несовместимость»: реальные причины
Тем не менее, есть ряд медицинских состояний, которые на бытовом уровне могут восприниматься как несовместимость. Рассмотрим их подробнее.
1. Иммунологическое бесплодие и антиспермальные антитела
Это наиболее близкое к «истинной несовместимости» состояние. В норме иммунная система женщины не должна атаковать сперматозоиды. Однако при определенных условиях (например, воспалительных процессах, эндометриозе) в цервикальной слизи и крови женщины могут вырабатываться антиспермальные антитела (АСАТ).
Что происходит? Антитела связываются со сперматозоидами, снижают их подвижность и способность проникать через цервикальную слизь, буквально «обездвиживая» их. По сути, организм женщины воспринимает сперматозоиды партнера как чужеродные и опасные клетки и атакует их.
Аналогичные антитела могут образовываться и в организме мужчины (например, после травм, воспалений или операций на яичках), что приводит к аутоиммунному бесплодию: его собственные сперматозоиды склеиваются и теряют подвижность.
Как это лечится? Современная репродуктология эффективно решает эту проблему. Если антитела мешают проникновению сперматозоидов через цервикальный канал, может помочь внутриматочная инсеминация (ВМИ) — введение подготовленных сперматозоидов непосредственно в полость матки, минуя «опасную» зону шейки . Наиболее надежный метод — ЭКО/ИКСИ, где сперматозоид вводится прямо в яйцеклетку, полностью исключая контакт с антителами.
2. HLA-совместимость: когда генетическое сходство — минус
Более сложный и дискуссионный механизм связан с генами главного комплекса гистосовместимости (HLA). Эти гены кодируют белки на поверхности клеток, которые позволяют иммунной системе отличать «своё» от «чужого». Для успешного вынашивания беременности важно, чтобы эмбрион (который несет и отцовские гены) не был полностью идентичен материнскому организму.
Суть проблемы: Слишком высокая степень совпадения супругов по определенным HLA-локусам (особенно II класса) может привести к тому, что иммунная система матери не распознает эмбрион как «чужеродный» и не запускает необходимые защитные механизмы для его сохранения. Это может проявляться повторными ранними выкидышами или неудачами имплантации при ЭКО.
Что говорят исследования? Данные противоречивы, но есть исследования, подтверждающие эту связь:
- В индийском ретроспективном исследовании 2024 года было выявлено, что у пар с повторными потерями беременности и неудачами имплантации частота совпадений по определенным аллелям (например, DQB1*02:01:01) была значительно выше.
- Российские исследователи отмечают, что определение совместимости по HLA-антигенам у супругов с неудачными попытками ЭКО в анамнезе и проведение адекватной терапии позволяет добиться благоприятного исхода беременности в 75-80% случаев.
- В то же время, в мировых клинических рекомендациях тест на HLA-совместимость не входит в стандарт обязательного обследования из-за отсутствия убедительной доказательной базы. Это исследование проводится по строгим показаниям при повторных неудачах.
Как лечат? При выявлении высокой степени HLA-совместимости может применяться лимфоцитоиммунотерапия (ЛИТ) — введение женщине лимфоцитов партнера для «обучения» её иммунной системы правильно реагировать на отцовские антигены плода . Эффективность этого метода также является предметом дискуссий, но некоторые исследования демонстрируют его пользу. Например, в работе 2025 года с использованием ЛИТ у 80 пар с повторными потерями беременности и высокой HLA-совместимостью беременность наступила в 87% случаев, а в 74% завершилась рождением здорового доношенного ребенка.
3. Шеечный (цервикальный) фактор
Еще одна причина, которую могут принять за «несовместимость», — это агрессивная цервикальная слизь. В середине цикла, в период овуляции, слизь должна быть жидкой и благоприятной для продвижения сперматозоидов. Однако из-за гормональных нарушений или хронического воспаления она может оставаться густой и вязкой, образуя непреодолимый барьер. Диагностируется с помощью посткоитального теста (пробы Шуварского-Гунера) или пробы Курцрока-Миллера . Преодолевается с помощью ВМИ или ЭКО.
Почему не стоит верить в «несовместимость»
Главная опасность этого мифа — психологическая. Веря в «несовместимость», пара может годами не обращаться к специалистам, считая ситуацию безнадежной. Или, наоборот, после бесплодного брака, распавшись, легко зачать ребенка с другим партнером. Но это не доказывает «несовместимость» с бывшим супругом. Это лишь свидетельствует о том, что в первом браке были проблемы, которые не были диагностированы, а во втором — их просто не оказалось. Диагноз «бесплодие» ставится паре, а не каждому из партнеров в отдельности.
Выводы
Понятие «биологическая несовместимость» не является медицинским диагнозом. За ним всегда скрываются конкретные, поддающиеся диагностике и лечению причины: иммунологические конфликты (антиспермальные антитела), генетическое сходство по HLA, шеечный фактор или сочетание различных нарушений у обоих партнеров.
Современная репродуктология располагает широким спектром методов — от медикаментозной коррекции и внутриматочной инсеминации до ЭКО/ИКСИ с преимплантационным генетическим тестированием. Поэтому даже в самых сложных случаях не стоит говорить о «несовместимости». Стоит искать грамотного специалиста, проводить полноценное обследование и выбирать оптимальный путь к долгожданной беременности.

С возрастом организм женщины претерпевает естественные изменения, которые затрагивают и репродуктивную функцию. Одно из ключевых — снижение качества яйцеклеток, что напрямую связано с ростом риска хромосомных аномалий у будущего ребенка. Разберемся, каковы реальные цифры, почему это происходит и что современная медицина может предложить для снижения рисков.
Что меняется с возрастом?
Женщины рождаются с определенным запасом яйцеклеток, и с годами их количество неуклонно снижается. Но важнее другое: после 35 лет заметно ухудшается и их качество . Процесс созревания яйцеклетки (мейоз) становится менее точным, и возрастает вероятность ошибок при распределении хромосом.
Ключевой факт: именно качество яйцеклетки, а не что-либо еще, является главной причиной возрастного роста хромосомных аномалий.
По данным ВОЗ и ведущих генетических центров, частота рождения ребенка с синдромом Дауна (трисомия 21) коррелирует с возрастом матери следующим образом :
- В 25 лет — 1 на 1250
- В 30 лет — 1 на 952
- В 35 лет — 1 на 385
- В 40 лет — 1 на 106
- В 45 лет — 1 на 30
Важно понимать: около 80% детей с синдромом Дауна рождаются у матерей моложе 35 лет просто потому, что в этой группе больше беременностей. Однако индивидуальный риск для женщины старше 35 лет значительно выше.
С возрастом отца (особенно после 40–45 лет) тоже увеличивается риск некоторых генетических нарушений, связанных с точками мутаций (например, ахондроплазия), но вклад материнского возраста в хромосомные аномалии типа трисомий считается основным .
Почему это происходит? Механизмы старения яйцеклетки
В яйцеклетке происходят сложные процессы деления, в ходе которых парные хромосомы должны разойтись к разным полюсам, чтобы в каждой клетке оказалось по одной копии. С возрастом этот механизм дает сбои .
В результате оплодотворенная яйцеклетка может получить:
- Лишнюю хромосому (трисомию). Примеры: синдром Дауна (21-я), синдром Эдвардса (18-я), синдром Патау (13-я).
- Недостающую хромосому (моносомию). Единственный жизнеспособный вариант — синдром Шерешевского-Тернера (X0), который, однако, также сопровождается серьезными нарушениями.
Большинство таких хромосомных дисбалансов несовместимы с жизнью и являются основной причиной ранних выкидышей и неразвивающихся беременностей . По статистике, до 50-75% всех самопроизвольных абортов в первом триместре связаны именно с хромосомными аномалиями эмбриона .
Как оценить риски? Пренатальный скрининг
Первый шаг для оценки риска — это комбинированный скрининг первого триместра (УЗИ + анализ крови на РАРР-А и свободный β-ХГЧ). На основе этих данных, а также возраста, веса и других параметров, программа рассчитывает индивидуальный риск для каждой беременной. При высоком риске (например, 1:100 или выше) женщину направляют к генетику для решения вопроса о дальнейшей инвазивной диагностике (биопсии хориона или амниоцентезе), которая дает окончательный ответ о кариотипе плода .
Как улучшить прогноз и снизить риски при планировании?
Если вам больше 35 лет и вы планируете беременность, не стоит полагаться на случай. Существуют эффективные стратегии для снижения риска рождения ребенка с хромосомной патологией.
1. Преимплантационное генетическое тестирование (ПГТ-А)
Это «золотой стандарт» для женщин после 35 лет, которые прибегают к ЭКО. ПГТ-А проводится на эмбрионах до их переноса в матку. На 5-6 день развития у эмбриона (бластоцисты) забирают несколько клеток из трофэктодермы (будущей плаценты) и анализируют их хромосомный набор .
Что это дает:
- Отбор эуплоидных эмбрионов: Вы переносите только эмбрионы с правильным числом хромосом.
- Снижение риска выкидыша: Частота выкидышей в программах с ПГТ-А значительно ниже.
- Повышение эффективности ЭКО: Исследования показывают, что у женщин 35–42 лет частота успешных родов после 3 переносов в группе ПГТ-А достигает 72% против 52% в группе без тестирования .
Важно: ПГТ-А — это скрининговый метод с точностью более 99% для выявления полных анеуплоидий. Однако он не дает 100% гарантии и не выявляет все возможные моногенные заболевания .
2. Образ жизни и нутрицевтическая поддержка
Хотя мы не можем остановить биологическое старение яйцеклеток, правильный образ жизни может поддержать их качество .
Рекомендуется:
- Прием фолиевой кислоты (витамин В9) – обязателен для профилактики дефектов нервной трубки у плода, а также важен для синтеза ДНК и деления клеток.
- Витамин D и Омега-3 жирные кислоты – играют роль в регуляции гормонального фона и снижении окислительного стресса .
- Антиоксиданты (Коэнзим Q10, витамины С и Е) – могут помочь защитить яйцеклетки от повреждений свободными радикалами. Исследования показывают, что CoQ10 особенно важен для энергетического обмена в клетках и может улучшить качество ооцитов у женщин старшего возраста.
- Сбалансированная диета – богатая овощами, фруктами, цельными зернами и полезными жирами (средиземноморский тип питания).
- Поддержание здорового веса – ожирение негативно влияет на фертильность и повышает риск осложнений беременности.
3. Генетическое консультирование до беременности
Визит к генетику особенно важен, если у вас уже были неудачные беременности, выкидыши на ранних сроках, или если вам больше 35 лет. Врач-генетик:
- Проанализирует ваш семейный анамнез.
- Даст объективную оценку рисков.
- При необходимости назначит анализ кариотипа вам и партнеру (для исключения сбалансированных транслокаций, которые могут не влиять на здоровье носителя, но повышать риск невынашивания) .
- Поможет выбрать оптимальную стратегию планирования (естественная беременность с пренатальным скринингом или ЭКО с ПГТ-А).
Главные выводы:
- С возрастом качество яйцеклеток снижается, что ведет к росту риска хромосомных аномалий у эмбриона .
- Скрининг первого триместра беременности позволяет рассчитать индивидуальный риск.
- Для пар, планирующих ЭКО, самым эффективным методом снижения риска является преимплантационное генетическое тестирование (ПГТ-А), позволяющее выбрать для переноса хромосомно здоровый эмбрион .
- Здоровый образ жизни и консультация генетика на этапе планирования — важные шаги к рождению здорового малыша.
Не откладывайте визит к специалисту, если ваш возраст приближается к этой отметке или перешагнул ее. Чем раньше вы начнете действовать, тем выше будут ваши шансы на успех.
Читайте по теме:
Российские ученые разработали неинвазивный метод оценки хромосом эмбриона с точностью до 84%
Эмбрионы с хромосомными аномалиями могут успешно развиваться

Хохлов Валерий Васильевич — врач-уролог-андролог.
Компетентный, ответственный и внимательный, а еще легко находит общий язык с пациентами — так описывают Валерия Васильевича в отзывах мужчины.
Это врач высшей категории со стажем более 33 лет, который работает в единой связке с нашими репродуктологами. Это значит, что назначения учитывают желание пары родить малыша.
Валерий Васильевич окончил Новосибирский государственный медицинский институт по специальности «Лечебное дело», а также ординатуру по специальности «Урология». Он неоднократно проходил повышения квалификации по данному профилю.
Одним из основных направлений работы Валерия Васильевича является решение проблем мужчин, связанных со сложностями с зачатием.
Мы делаем все возможное, чтобы путь пары к малышу стал проще. У нас есть команда опытных врачей и своя лаборатория, чтобы большинство задач можно было решить в стенах клиники.

Иногда кажется, что медицинские диагнозы ставят крест на мечте о материнстве. Но сегодняшняя история доказывает: даже в самых сложных случаях возможно чудо.
К нам обратилась мама, пережившая две потери беременности на 16 и 22 неделях. Причины — тромбоцитопатия (паталогия тромбоцитов) и истмико-цервикальная недостаточность. Дважды сердце сжималось от боли, а надежда угасала...
Но она не сдалась. А мы прошли этот путь вместе:
— Подобрали специальную терапию для коррекции тромбоцитопатии;
— Реализовали комплекс мер для профилактики преждевременных родов при ИЦН;
— Еженедельно контролировали состояние мамы и малышки;
— Поддерживали на каждом этапе этого сложного пути.
И вот он счастливый финал! Прелестной малышке исполнился 1 год! Ее первый смех, шаги, тысячи счастливых моментов — это лучшее доказательство, что никогда не стоит терять надежду.

Дорогие родители, спасибо, что делитесь с нами этими бесценными кадрами! Ваша история вдохновляет другие семейные пары не отступать перед трудностями.
Если вы тоже столкнулись с потерей беременности — не отчаивайтесь.
Современная медицина творит чудеса.
Запишитесь на консультацию, и мы поможем вам пройти этот путь к вашему счастью!

В преддверии Нового года делимся с вами одной тёплой историей из практики заведующего отделением ВРТ, врача-репродуктолога клиники «ЭКО» Гукасяна Сергея Норенци.
К нему обратилась пара с жалобами на отсутствие беременности. Во время стимуляции микродозами у пациентки выросло 4 фолликула. Для инсеминации это слишком много — в таком случае есть риск многоплодной беременности.
Перед врачом и парой встал выбор.
Можно было остановить программу и временно рекомендовать воздержаться от половой жизни, чтобы беременность не наступила сразу. А можно было изменить тактику и перейти на ЭКО, ведь фолликулы уже выросли.
После подробной и спокойной беседы пара приняла решение продолжить лечение методом ЭКО.
Результат порадовал всех! Нам удалось получить 4 яйцеклетки и 3 эмбриона. Уже первый перенос оказался успешным — наступила беременность, а затем на свет появилась здоровая девочка.
Эта история ещё раз показывает: иногда важно вовремя изменить план и довериться врачу. Именно совместные решения и доверие помогают прийти к самому главному результату — рождению долгожданного малыша.
Вы тоже мечтаете о ребёнке?
Сделайте шаг к исполнению своей мечты — запишитесь к нам на приём:
+7 927 688-42-99

Неудачная попытка экстракорпорального оплодотворения — это не просто медицинский результат. Это эмоциональный удар, разочарование и чувство тупика, знакомые многим парам. В такой момент легко опустить руки, но правильная стратегия — не замыкаться в себе, а идти к врачу. Но не к тому, который просто скажет «давайте попробуем ещё раз», а к тому, кто сядет и скажет: «Давайте разбираться, почему не получилось».
Зачем идти на консультацию после неудачи
Многие пары ошибочно полагают, что после неудачного ЭКО нужно просто «отдохнуть и попробовать снова». Но без анализа причин повторение той же тактики с высокой вероятностью приведёт к тому же результату. Цель консультации после неудачи — не просто записаться на следующий протокол, а:
- Понять, на каком этапе произошёл срыв (оплодотворение, развитие эмбриона, имплантация).
- Выявить факторы, которые могли этому способствовать.
- Скорректировать план действий для следующей попытки.
Как подготовиться к консультации
Чтобы визит к врачу был максимально продуктивным, возьмите с собой:
- Выписку из предыдущего протокола. В идеале — полную эмбриологическую карту, где указано количество полученных яйцеклеток, процент оплодотворения, качество и скорость деления эмбрионов.
- Результаты всех анализов, которые вы сдавали перед протоколом (гормоны, спермограммы, инфекции).
- Фотографии эмбрионов (если клиника их выдаёт). Иногда эмбриолог может пересмотреть их и дать дополнительный комментарий.
- Вопросы, которые вы хотите задать врачу. Лучше записать их заранее, чтобы в кабинете ничего не забыть.
Что происходит на консультации: пошагово
Шаг 1. Сбор анамнеза и разбор предыдущего протокола
Врач детально расспросит о том, как проходила стимуляция: какие препараты вы принимали, как рос эндометрий, сколько было фолликулов. Затем — самый важный этап: анализ эмбриологического этапа.
Ключевые вопросы, на которые должен ответить врач:
- Какое количество яйцеклеток было получено? Соответствует ли оно возрасту и овариальному резерву?
- Сколько из них созрело (метафаза II) и было оплодотворено?
- Какова была морфология эмбрионов на 3-й и 5-й день?
- Была ли проведена ПГТ-А (генетическая диагностика)? Если да, то сколько эмбрионов оказалось эуплоидными (хромосомно нормальными)?
- На какой день был перенос и какое качество имел перенесённый эмбрион?
Шаг 2. Оценка факторов, которые могли повлиять на неудачу
Врач последовательно проанализирует все звенья цепи.
Эмбриональный фактор (самая частая причина неудач — до 70–80%). Если эмбрион не прошёл генетическое тестирование, нельзя исключать хромосомные аномалии. Даже «красивый» эмбрион может быть анеуплоидным. Врач может рекомендовать ПГТ-А в следующем протоколе.
Эндометриальный фактор. Врач пересмотрит параметры эндометрия в день переноса: толщину, структуру (трёхслойность), наличие признаков воспаления. При подозрении на хронический эндометрит может быть назначена пайпель-биопсия. При сомнениях в правильности timing — тест ERA для определения индивидуального «окна имплантации».
Гормональный фон. Уровни прогестерона и эстрадиола в день переноса имеют значение. Преждевременный подъём прогестерона может сдвинуть окно имплантации и сделать эндометрий нерецептивным.
Факторы образа жизни и здоровья. Врач спросит о стрессе, питании, весе, хронических заболеваниях, приёме лекарств. Иногда причина может быть в некомпенсированном гипотиреозе или нарушении свёртываемости крови.
Шаг 3. Обсуждение плана дальнейших действий
На основе разобранных данных врач предложит одну или несколько стратегий.
- Коррекция протокола стимуляции. Возможно, потребуется изменить дозировки препаратов, добавить или убрать определённые лекарства, перейти с длинного протокола на короткий или наоборот.
- Дополнительные обследования. Врач может назначить анализы, которые не входят в стандартный пакет: коагулограмму, иммунологические тесты (NK-клетки, HLA-совместимость), генетическое тестирование (кариотип супругов).
- Изменение тактики переноса. Возможно, вместо свежего переноса стоит перейти к криопротоколу, чтобы исключить влияние гиперстимуляции и подготовить эндометрий в более спокойном цикле.
- Использование донорского материала. Если установлено, что собственные яйцеклетки или сперма имеют низкое качество, врач может обсудить программы с донорскими ооцитами или спермой.
Какие вопросы стоит задать врачу на консультации
Чтобы вы не растерялись в кабинете, вот список важных вопросов.
- Как вы оцениваете качество моих эмбрионов в прошлом протоколе? Были ли у них шансы?
- Почему, на ваш взгляд, имплантация не произошла?
- Нужно ли нам провести дополнительные обследования (ПГТ-А, ERA, пайпель-биопсию, анализы на гемостаз)?
- Будет ли отличаться следующий протокол от предыдущего? Что именно вы измените и почему?
- Какой перерыв нам нужно сделать перед следующей попыткой?
- Нужно ли нам что-то менять в образе жизни, питании, принимать дополнительные витамины или добавки?
Чего не должно быть на консультации
Врач, который говорит «вам просто не повезло, давайте ещё раз» без какого-либо анализа, — не тот специалист, который нужен паре с неудачей. Да, элемент случайности есть всегда, но задача врача — минимизировать неопределённость, проверив всё, что можно проверить.
Также настораживать должны фразы «вы слишком много переживаете» или «вам нужно расслабиться и поехать на море». Стресс действительно влияет на фертильность, но он крайне редко является единственной причиной неудачи ЭКО. За такими формулировками часто скрывается нежелание врача копать глубже.
Консультация после неудачного ЭКО — это не формальность, а важнейший этап на пути к успеху. Хороший репродуктолог не просто скажет «попробуем ещё раз», а проведёт настоящий «разбор полётов»: проанализирует протокол, качество эмбрионов, состояние эндометрия и гормональный фон. На основе этого анализа родится новый, персонализированный план действий. И тогда шансы на успех в следующей попытке будут уже не «авось повезёт», а результат продуманной медицинской стратегии.
На текущий момент одна из самых максимальных панелей представленных на российском рынке.
Экспертная панель НИПТ состоит из двух частей:
- Плод
- Частые трисомии
- Анеуплоидии половых хромосом
- Анеуплоидии по другим аутосомам
- Частые делеционные/дупликационные синдромы
- Частые мутации наследственных заболеваний матери
Ограничения для проведения исследования:
- Срок беременности менее 10 недель.
- Наличие онкологических заболеваний в настоящее время.
- Переливание крови за последние 3 месяца, трансплантация костного мозга и органов в анамнезе.
- Изменения в кариотипе беременной женщины.
- Редукция одного плода из двойни.
- Многоплодная беременность.
Внимание!При использовании донорской яйцеклетки и суррогатном материнстве определение статуса носительства аутосомно-рецессивных мутаций является неинформативным без предоставления образца крови биологической матери.
Стоимость в сети клиник «Центр ЭКО» - 40 000 рублей.
Срок исполнения 8 рабочих дней с момента поступления материала в лабораторию.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ