Рассказывает Валентина Петровна Дюльгер, акушер-гинеколог, гемостазиолог Центра иммунологии и репродукции. "Уважаемые читатели, коллеги и будущие мамы, Сегодня я хочу поделиться с вами клиническим...
Рассказывает Валентина Петровна Дюльгер, акушер-гинеколог, гемостазиолог Центра иммунологии и репродукции.
"Уважаемые читатели, коллеги и будущие мамы,
Сегодня я хочу поделиться с вами клиническим случаем, который ярко демонстрирует, как комплексный подход к ведению беременности в Центре иммунологии и репродукции позволяет успешно преодолевать даже самые серьезные вызовы. Этот случай подчеркивает важность экспертных консультаций, специализированных ультразвуковых исследований и лабораторной диагностики, а также нашего тесного сотрудничества с пациенткой."
Начало пути: Непростая история 44-летней пациентки
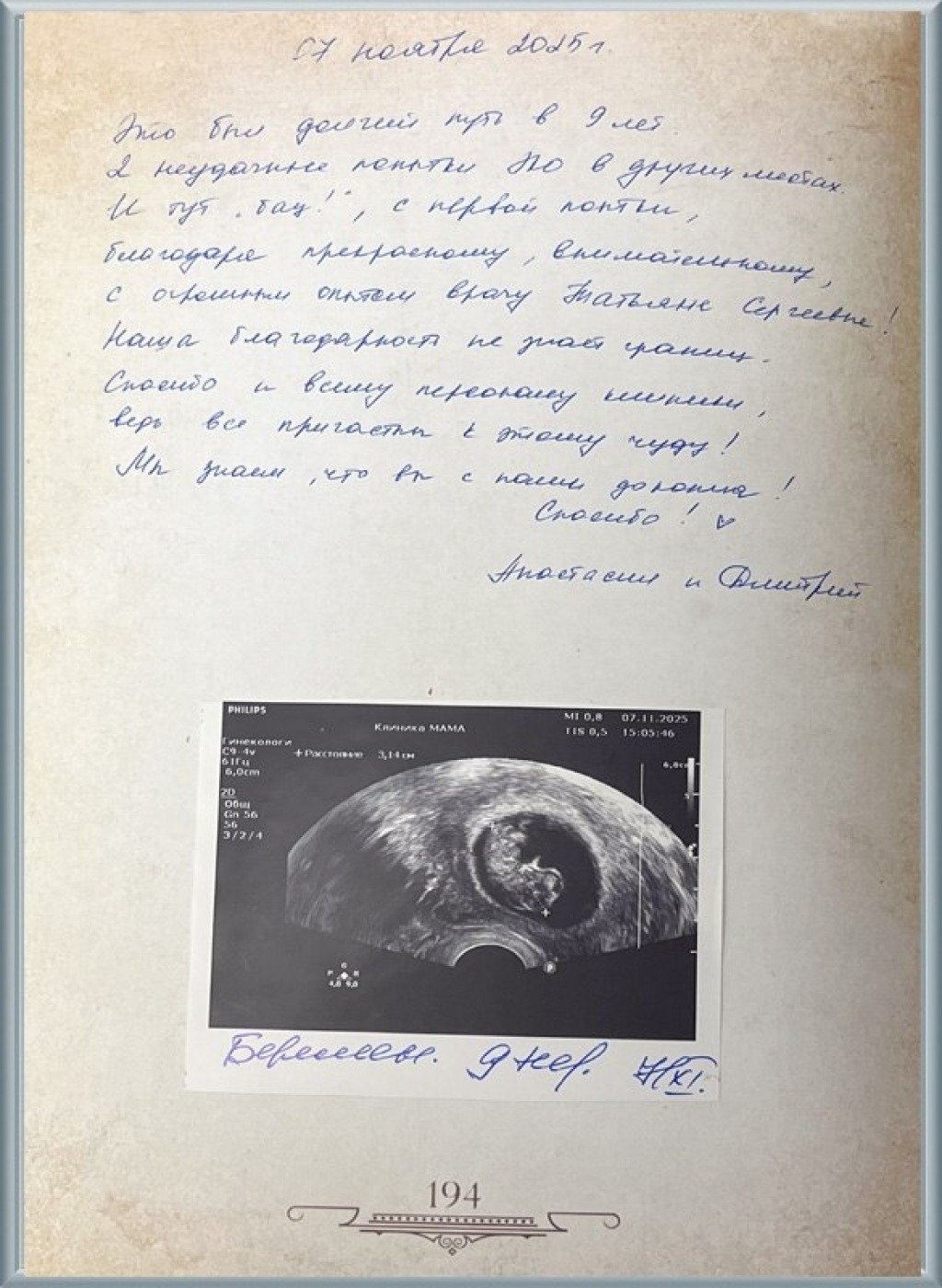
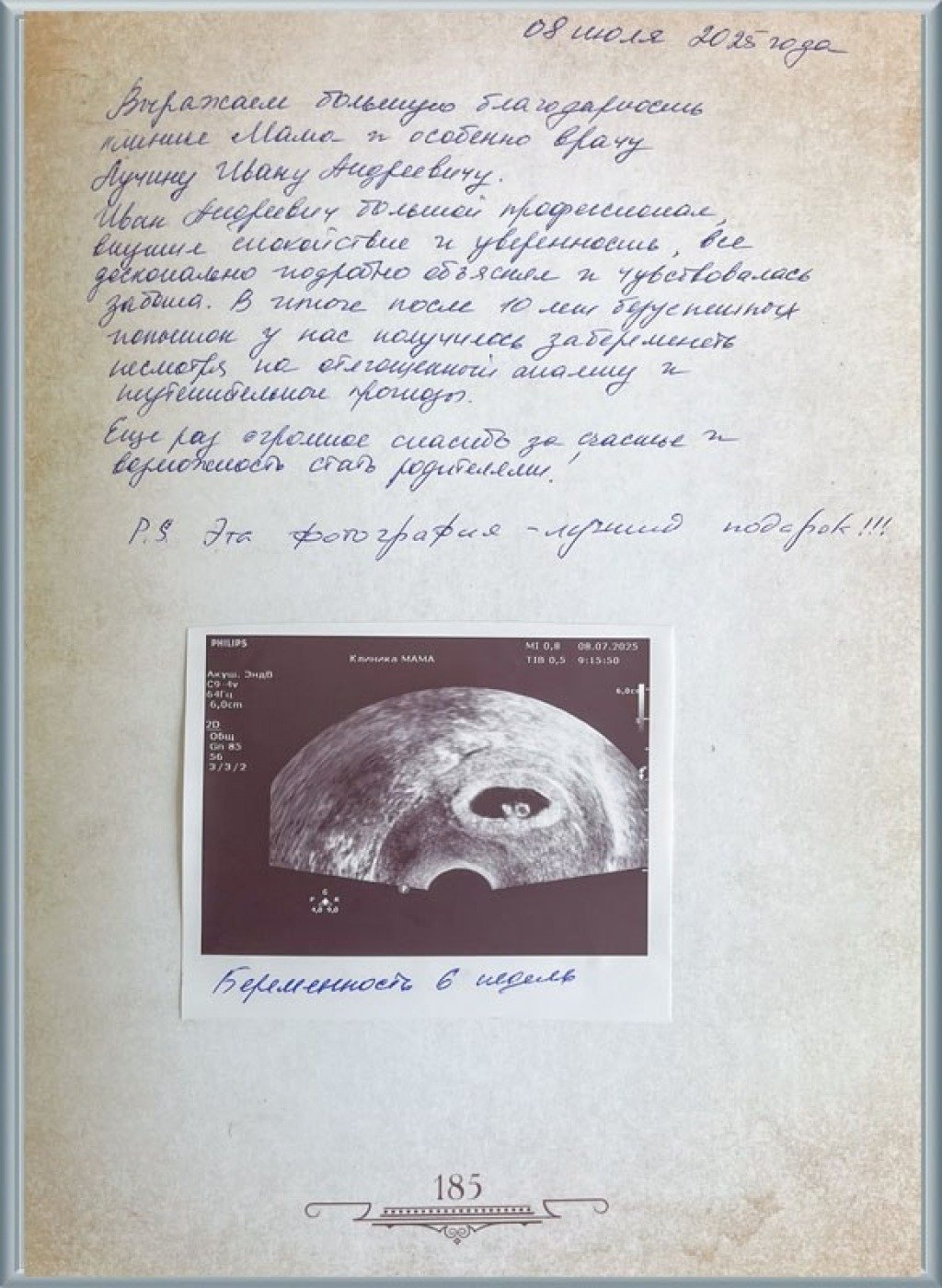
К нам обратилась пациентка, которую мы назовем Анна, 44 лет, на ранних сроках долгожданной беременности. В её анамнезе уже был один эпизод невынашивания на сроке 8 недель. Причиной обращения стали неоднократные кровянистые выделения и ретрохориальные гематомы – угрожающие прерыванием беременности, что требовало многократных госпитализаций.
Анна добросовестно выполняла все предписания врачей, но ситуация оставалась напряженной. Её возраст (44 года) также являлся значимым фактором.
Беременность после 40 лет часто сопряжена со снижением овариального резерва и ухудшением качества яйцеклеток, что повышает риски невынашивания и осложнений. У женщин старшего репродуктивного возраста (после 39 лет) наблюдается снижение количества фолликулов, вступающих в развитие, и возрастает вероятность хромосомных сбоев в яйцеклетках.
Поиск скрытых причин: Углубленная диагностика
Мы понимали, что за повторяющимися осложнениями могут стоять более глубокие, системные причины. Наша задача – найти и устранить корень проблемы.
В процессе углубленного обследования, включавшего специализированные анализы в лаборатории ЦИР и экспертные УЗИ, мы выявили ряд важных особенностей: носительство генов, ассоциированных с нарушениями гемостаза и риском преэклампсии, а также высокие титры антител к аннексину, фосфолипидам и ядерным антигенам (АНФ). Эти данные четко указывали на наличие аутоиммунных процессов.
Важная информация об Антифосфолипидном синдроме (АФС):
Случай Анны ярко иллюстрирует проявления акушерского антифосфолипидного синдрома (АФС) – состояния, при котором иммунная система атакует собственные клетки, вызывая тромбозы и акушерскую патологию. АФС – одна из ключевых причин осложнений беременности, требующая особого внимания к формированию и функционированию плаценты. Важно понимать, что акушерский АФС может проявляться не только классическими тромбозами, но и повреждением клеток плаценты, нарушением ангиогенеза и активацией системы комплемента.
Индивидуализированная терапия:
Выявление аутоиммунных нарушений стало ключевым для назначения специфической, индивидуализированной терапии. Мы начали комплексное лечение, направленное на снижение рисков тромбообразования, мягкую модуляцию иммунного ответа и бережную поддержку функции плаценты.
Первый скрининг и НИПТ (неинвазивный пренатальный тест) показали низкие риски по хромосомным патологиям, что вселило в нас и в Анну большую надежду.
Новые испытания: Истмико-цервикальная недостаточность (ИЦН)
На втором скрининге экспертное УЗИ выявило признаки истмико-цервикальной недостаточности (ИЦН) – состояния, при котором шейка матки укорачивается и раскрывается раньше срока, с укорочением до 24 мм. Это значительно повышает риск преждевременных родов.
ИЦН – это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре. Она часто протекает безболезненно и без видимых симптомов.
Диагностика: Наиболее достоверный метод – трансвагинальное УЗИ с цервикометрией (измерение длины закрытой части шейки матки)
Риски: При длине шейки матки менее 22 мм (при одноплодной беременности) или 25 мм (при многоплодной) риск преждевременных родов значительно возрастает.
После тщательного обсуждения рисков и преимуществ, учитывая анамнез Анны и выявленные аутоиммунные особенности, мы приняли решение о наложении швов на шейку матки (цервикальный серкляж) – хирургическая процедура для укрепления шейки матки, как более надежной мере в данном конкретном случае.
Методы коррекции ИЦН: Основными доказанными методами являются цервикальный серкляж (наложение швов) и назначение микронизированного прогестерона.
Акушерский пессарий: Может использоваться для поддержки шейки матки. Хотя крупные рандомизированные исследования показывают противоречивые результаты его эффективности, в некоторых случаях он может быть полезен. Я лично предпочитаю пессарий, если есть возможность избежать более инвазивной процедуры.
Вскоре после серкляжа Анна вновь оказалась в стационаре с угрозой преждевременных родов и нарушением кровотока в плаценте.
Настойчивость, дисциплина и вера – вместе
Мы регулярно и очень тщательно оценивали состояние малыша, проводили мониторинг кровотока, бережно корректировали терапию. Анна строго следовала всем нашим рекомендациям. Её настойчивость и доверие были не менее важны, чем медицинские вмешательства.
Каждый пациент – уникальная история: Наша философия
Этот случай – яркое подтверждение того, что в медицине не бывает двух одинаковых историй. Каждая пациентка – это уникальный набор генетических, иммунологических и жизненных факторов. Наша задача – не просто лечить диагноз, а видеть женщину целиком, углубляться в мельчайшие детали, искать неочевидные взаимосвязи и, если необходимо, принимать нестандартные решения. Клинические протоколы являются основой, но в сложных ситуациях требуется глубокий индивидуальный анализ.
Как подготовиться к консультации в ЦИР?
Не нужно заранее беспокоиться о том, какие анализы сдать. Самое главное – ваше желание разобраться в ситуации и доверие. Приезжайте к нам в ЦИР со всеми имеющимися медицинскими документами. Наша клиника оснащена всем необходимым для экспертного УЗИ и оперативного выполнения специализированных анализов, что экономит ваше время и позволяет сразу перейти к глубокому анализу ситуации и разработке индивидуального плана.
Порядок действий при положительном тесте на беременность в ЦИР:
Мы проводим диспансеризацию, назначаем медикаментозную поддержку при отклонениях. В 8 недель – УЗИ с оценкой копчико-теменного размера, желточного мешка и сердцебиения. В 10 недель – неинвазивное пренатальное тестирование (НИПТ) для исключения хромосомных аномалий (21, 18, 13, Х-хромосома). В 11-13 недель – ультразвуковой и биохимический скрининг, включая PLGF для расчета риска преэклампсии. Это позволяет своевременно выявить нарушения и предотвратить осложнения.
Итог истории Анны:
Благодаря этому комплексному подходу и совместным усилиям, Анна родила в срок здорового малыша.
Искренне поздравляем Анну и её семью с рождением здорового малыша! Желаем им расти здоровыми, счастливыми и послушными.