
Биопсия шейки матки — это процедура, при которой для анализа берут небольшой образец ткани с шейки. Его потом изучают под микроскопом, чтобы поставить точный диагноз. Врач может порекомендовать это исследование, если есть подозрение на дисплазию или другие изменения, например, при эрозии, полипах или не совсем обычных результатах мазка на цитологию. Именно этот метод дает наиболее точный и окончательный ответ о характере заболевания, на основании которого гинеколог подберет правильное лечение.
Назначают биопсию обычно в первой половине цикла, примерно на 7–14 день. За пару дней до процедуры следует отказаться от секса, использования тампонов, спринцеваний и введения во влагалище любых лекарств. Биопсию не проводят при острых воспалительных заболеваниях или проблемах со свертываемостью крови.
Процедуру выполняет гинеколог. Стенки влагалища раздвигают специальными зеркалами, и с участка, который вызывает вопросы, берется образец ткани. В зависимости от того, какой именно метод использует врач, восстановление и рекомендации по поводу интимной жизни будут различаться.
Основные методы биопсии и сроки восстановления
- Радиоволновой метод: Используется так называемый радионож. Ткани травмируются минимально, анестезия обычно не нужна, а кровянистые выделения почти отсутствуют. Секс можно возобновить примерно через 10 дней.
- Электрохирургический метод (петлевой): Измененная ткань удаляется с помощью тонкой петли, через которую пропускают электрический ток. Процедура проходит под местным обезболиванием. Выделения могут продолжаться несколько недель. От половых контактов рекомендуют воздерживаться не менее месяца.
- Хирургический метод (ножевая биопсия): Врач иссекает участок скальпелем. Часто требуется более серьезное обезболивание. Поскольку удаляется и часть здоровой ткани, этот метод называют еще обширной биопсией. Возвращаться к интимной жизни можно только после полного прекращения кровянистых выделений, что иногда занимает несколько недель.
- Кольпоскопический (прицельный) метод: Считается самым щадящим. Ткань берется специальной иглой, обезболивание не требуется. Небольшие выделения возможны 2–3 дня. Воздержание от секса рекомендуется на срок не менее 10 дней.
Что важно соблюдать после процедуры
Чтобы избежать осложнений, после биопсии необходимо придерживаться простых правил:
- Не использовать тампоны.
- Не принимать ванну, не ходить в бассейн, сауну или баню.
- Воздержаться от секса на тот срок, который указал врач.
- Ограничить серьезные физические нагрузки, например, занятия в тренажерном зале.
- Не делать спринцевания и не принимать без назначения врача препараты, разжижающие кровь (например, аспирин).
Если не следовать этим советам, повышается риск инфицирования, кровотечения или появления необычных выделений. Период заживления у всех разный: от нескольких дней до нескольких недель, и во многом он зависит от поведения самой женщины.
Интимная жизнь играет важную роль, но в данном случае главное — не навредить. Биопсия — это все же небольшое хирургическое вмешательство. Большинство врачей советуют воздерживаться от половых контактов минимум 10 дней, даже если выделений уже нет. Во время секса в еще не зажившую ранку может попасть инфекция. Поэтому самый надежный путь — дождаться полного восстановления, следуя рекомендациям вашего гинеколога.
Статья написана по материалам врача репродуктолога Юлии Толмачевой.
«Аденомиоз» — этот диагноз, внезапно прозвучавший на УЗИ, способен напугать даже самую подготовленную женщину. В голову сразу лезут страшные слова: «бесплодие», «ЭКО», «выкидыш». Но так ли страшен аденомиоз, как его малюют? Давайте спокойно и по фактам разберемся, когда это заболевание действительно мешает беременности, а когда его можно просто игнорировать.
Что скрывается за диагнозом
Аденомиоз — это разновидность эндометриоза, при которой ткань, по строению напоминающая эндометрий (внутренний слой матки), прорастает туда, где ей быть не положено — в мышечную стенку матки.
Представьте себе: внутренняя оболочка матки — это «мягкая почва», а мышечный слой — «плотный фундамент». При аденомиозе клетки «почвы» начинают врастать в «фундамент», разрушая его структуру и вызывая хроническое воспаление. Именно это врастание и определяет, будет ли болезнь мешать зачатию.
Ключевой вопрос: мешает или нет?
И здесь нет универсального ответа «да» или «нет». Всё зависит от конкретной ситуации. Аденомиоз — коварен: он может годами жить в организме, никак не влияя на фертильность, а может стать главным препятствием на пути к беременности.
Сценарий 1. Почти безопасный
Если очаг аденомиоза небольшой (первые две стадии) и расположен в толще мышечного слоя, не деформируя полость матки, он часто никак не влияет на зачатие. Беременность наступает естественным путем, вынашивание проходит без особенностей, а женщина может узнать о своем диагнозе только после родов.
В таких случаях при подготовке к ЭКО врачи просто учитывают эту особенность, но не назначают специального лечения. Достаточно правильно подобрать протокол стимуляции — и шансы на успех будут такими же, как у женщин без аденомиоза.
Сценарий 2. Требующий внимания
Совсем другая картина возникает, если:
- Аденомиоз достигает третьей-четвертой стадии, когда очаги пронизывают всю стенку матки.
- Патология сочетается со спайками в малом тазу, нарушающими работу труб.
- Есть дополнительные факторы риска: возраст старше 35–37 лет, низкий овариальный резерв, сопутствующий эндометриоз яичников или брюшины.
- В анамнезе уже были неудачные попытки ЭКО с качественными эмбрионами.
В этих ситуациях аденомиоз действительно становится препятствием. Он может:
- Нарушить процесс имплантации — эмбриону просто некуда «прикрепиться».
- Спровоцировать выкидыш на раннем сроке из-за хронического воспаления и плохого кровоснабжения.
- Снизить эффективность ЭКО в 2–3 раза по сравнению с женщинами без аденомиоза.
Почему одни беременеют, а другие нет?
Этот вопрос мучает и пациенток, и врачей. Дело в том, что аденомиоз — болезнь с очень разным течением. У двух женщин с одинаковой стадией по УЗИ прогноз может быть абсолютно разным. Исследователи до сих пор не до конца понимают, почему одни очаги «агрессивны», а другие «спокойны».
Поэтому врачи ориентируются не только на диагноз, но и на клиническую ситуацию:
- Есть ли у женщины боли, обильные месячные, межменструальные мазни?
- Были ли уже выкидыши или замершие беременности?
- Сколько времени длится бесплодие?
Если симптомов нет, а попытки длятся всего полгода — можно не торопиться с лечением. Если же женщина уже потеряла две беременности или безуспешно пытается зачать больше года — скорее всего, потребуется терапия.
Что делать, если аденомиоз мешает?
Решение всегда принимает опытный репродуктолог после тщательного обследования. Обычно в ход идут два основных инструмента.
Гормональная подготовка
Это самый частый и эффективный подход. Врач назначает гормональные препараты (диеногест или агонисты ГнРГ), которые на 3–6 месяцев «отключают» яичники, создавая искусственную менопаузу. Очаги аденомиоза на этом фоне сжимаются, воспаление уходит. После отмены препаратов матка становится более гостеприимной для эмбриона.
Хирургическое лечение
При узловых формах аденомиоза (когда очаги похожи на миому) может потребоваться операция — иссечение узлов с сохранением матки. Это сложное вмешательство, которое проводят только при чётких показаниях.
Про гормоны и зону комфорта
Мы понимаем: для многих женщин приём гормонов — это выход из зоны комфорта. Побочные эффекты, необходимость строгого режима, страх набрать вес или изменить эмоциональное состояние — всё это заставляет искать обходные пути. Хочется избежать гормонов даже в случае, когда репродуктолог настаивает на лечении.
Но давайте честно: аденомиоз сам по себе уже вывел вас из зоны комфорта, поставив диагноз, о котором вы не просили. И задача врача — как можно мягче, но эффективно вернуть вас в ту зону, где беременность становится реальной. Иногда без гормонов этого не сделать.
Исследования показывают: 6-месячный курс гормональной терапии перед ЭКО повышает шансы на успех в 1,5–2 раза у женщин с распространённым аденомиозом. Это не «хотелка» врача, а доказанная медицинская тактика.
Найдите своего врача и доверяйте
Аденомиоз — не приговор. Это задача, которую можно и нужно решать. Но решать её лучше не в одиночку, а вместе с репродуктологом, которому вы доверяете.
Находите опытного специалиста (лучше не одного, а получите второе мнение), задавайте вопросы, просите объяснить логику назначений. Хороший врач всегда аргументирует свои решения и предложит альтернативы, если они есть.
И помните: даже при самом сложном аденомиозе беременность возможна. Современная медицина умеет подготавливать матку, подавлять очаги и успешно проводить ЭКО. Главное — не отчаиваться, не терпеть боль и не терять время. Готовьтесь к беременности под профессиональной оценкой вашей ситуации — и у вас обязательно всё получится.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Эффективные методы лечения аденомиоза: традиционные и альтернативные подходы

Эндометрий — это внутренняя выстилка матки, та самая «почва», в которой должен укорениться и расти эмбрион. От его состояния, толщины и структуры напрямую зависит, наступит ли беременность. И если вы когда-либо задавались вопросами о том, почему «эндометрий тонкий», «когда его лучше проверять» или «можно ли его нарастить», — вы не одиноки. Это самые частые темы в кабинете репродуктолога. Давайте разберём их по порядку.
1. Что такое эндометрий и как он меняется в течение цикла?
Эндометрий — это не статичная ткань. Он живёт по своим законам и полностью перестраивается каждый менструальный цикл. В этом процессе выделяют три ключевые фазы:
Фаза пролиферации (1–14-й день цикла). Под действием эстрогенов, которые вырабатываются растущими фолликулами, эндометрий начинает восстанавливаться после месячных и активно утолщаться. К середине цикла он достигает толщины 7–10 мм.
Секреторная фаза (15–28-й день). После овуляции на месте лопнувшего фолликула образуется жёлтое тело, которое начинает вырабатывать прогестерон. Под влиянием прогестерона эндометрий перестаёт расти, зато в нём происходят важнейшие изменения: железы начинают выделять питательный секрет, кровеносные сосуды разрастаются. Эндометрий становится рыхлым, сочным — идеальным для имплантации эмбриона. Его толщина в эту фазу может достигать 12–16 мм.
Менструация. Если беременность не наступила, уровень прогестерона падает, сосуды спазмируются, и функциональный слой эндометрия отторгается — начинаются месячные. Цикл повторяется заново.
2. Какая толщина эндометрия считается нормальной для зачатия?
Это, пожалуй, самый частый вопрос. Краткий ответ: для успешной имплантации в день переноса эмбриона (или в «окно имплантации» при естественном цикле) оптимальная толщина эндометрия составляет 8–14 мм.
Цифры, на которые ориентируются врачи:

Важно: толщина эндометрия оценивается строго на определённый день цикла или день цикла ЭКО. Сравнивать толщину на 7-й день и на 21-й день бессмысленно — в разные фазы нормы абсолютно разные.
3. Почему эндометрий может быть тонким и что с этим делать?
Тонкий эндометрий (менее 7 мм в середине лютеиновой фазы) — одна из частых причин бесплодия и неудачных попыток ЭКО. Причины могут быть разными:
Механические повреждения базального слоя. Самая частая причина. После грубых выскабливаний, множественных абортов, операций на матке может пострадать ростковый (базальный) слой эндометрия. Если он разрушен, эндометрий больше никогда не вырастет до нормальной толщины — это состояние называется «синдром Ашермана» (внутриматочные синехии).
Гормональные нарушения. Дефицит эстрогенов (часто при низком овариальном резерве, в перименопаузе, при гипогонадотропном гипогонадизме) не позволяет эндометрию нарастить нужную толщину.
Нарушение кровотока в матке. Тромбофилии, анемия, курение, спайки в полости матки — всё, что ухудшает кровоснабжение, мешает росту эндометрия.
Хронический эндометрит. Вялотекущее воспаление в матке делает эндометрий «неполноценным»: он может быть нормальной толщины, но его структура нарушена, и он не способен принять эмбрион.
Идиопатический тонкий эндометрий. Иногда при полном порядке всех анализов причина остаётся неизвестной. Это самый сложный случай для лечения.
Что предлагает современная медицина для «наращивания» эндометрия?
Лечение всегда зависит от причины:
- Гормональная поддержка: эстрогены (прогинова, дивигель, эстрофем) в разных дозировках и схемах. Иногда в комбинации с вагинальным виагрой (улучшает кровоток).
- Улучшение кровотока: аспирин в низких дозах, пентоксифиллин (трентал), витамин Е, L-аргинин.
- Физиотерапия: электрофорез с цинком, магнитотерапия, лазеротерапия — стимулируют регенерацию.
- PRP-терапия (плазмолифтинг): введение в эндометрий собственной обогащённой тромбоцитами плазмы крови. Это один из самых эффективных современных методов при тонком эндометрии.
- Гранулоцитарный колониестимулирующий фактор (филграстим): введение в полость матки препарата, который стимулирует рост клеток.
- Хирургическое лечение: при синдроме Ашермана — гистероскопическое рассечение синехий, восстановление полости матки.
Важный нюанс: если базальный слой разрушен необратимо, никакое лечение не поможет. В такой ситуации единственный выход — суррогатное материнство или (в некоторых странах) трансплантация матки. К счастью, полное разрушение базального слоя встречается редко.
4. Какая структура эндометрия считается хорошей?
Толщина — это не всё. Даже толстый эндометрий может быть «плохим», если его структура нарушена. Признаки хорошего эндометрия в «окно имплантации»:
- Трёхслойность — на УЗИ отчётливо видны три слоя: два гиперэхогенных (светлых) по краям и один гипоэхогенный (тёмный) посередине. Это признак того, что эндометрий правильно подготовлен прогестероном.
- Однородность — нет кист, полипов, участков гиперплазии.
- Отсутствие патологических включений — внутриматочных синехий, миоматозных узлов, деформирующих полость.
Если эндометрий толстый, но без трёхслойности — это может быть признаком гиперплазии, хронического эндометрита или просто недостаточной подготовки прогестероном. Такой эндометрий не готов к имплантации.
5. Когда лучше делать УЗИ эндометрия?
УЗИ эндометрия информативно только в привязке к дню цикла. Вот ориентиры:
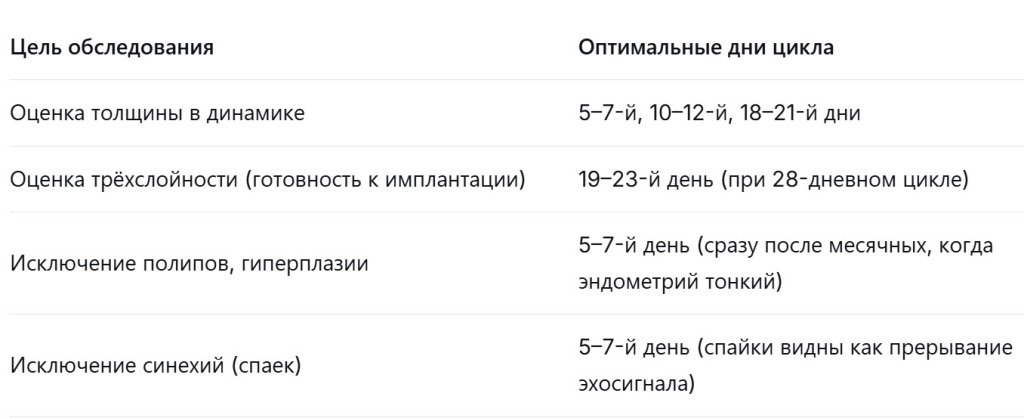
Для пациенток в программе ЭКО все сроки определяет врач индивидуально под конкретный протокол.
6. Что такое «окно имплантации» и как узнать, что оно «сдвинуто»?
«Окно имплантации» — это короткий промежуток времени (всего 4–5 дней в середине лютеиновой фазы), когда эндометрий максимально готов принять эмбрион. В норме оно приходится на 19–23-й день цикла (при 28-дневном цикле).
Однако у некоторых женщин это окно может быть сдвинуто — наступать раньше (на 16–18-й день) или позже (на 24–26-й день). Если перенос эмбриона происходит не в индивидуальное окно имплантации, даже идеальный эмбрион не приживётся.
Как диагностируют сдвиг окна имплантации? Существует специальный генетический тест — ERA-тест (Endometrial Receptivity Array). В день предполагаемого окна имплантации берут биопсию эндометрия и анализируют экспрессию 236 генов, отвечающих за рецептивность. Тест с вероятностью 98% определяет, открыто окно имплантации или нет, и если сдвинуто — на сколько дней.
Для кого рекомендован ERA-тест:
- Две и более неудачные попытки ЭКО с качественными эмбрионами.
- Тонкий эндометрий в анамнезе.
- Хронический эндометрит.
- Аденомиоз, миомы матки.
- Неудачи после переноса генетически тестированных эмбрионов.
7. Как подготовить эндометрий к ЭКО или естественному зачатию?
Самый эффективный способ — работать в связке с врачом. Но есть общие принципы, которые можно и нужно соблюдать:
Образ жизни:
- Отказ от курения — никотин резко ухудшает кровоток в матке и снижает толщину эндометрия в среднем на 30–40%.
- Умеренные физические нагрузки — улучшают кровообращение в малом тазу.
- Нормализация веса — как дефицит, так и ожирение нарушают гормональный баланс.
- Управление стрессом — высокий кортизол снижает чувствительность эндометрия к прогестерону.
Питание и добавки (после консультации с врачом):
- Витамин Е — улучшает кровоток.
- L-аргинин — расширяет сосуды эндометрия.
- Витамин D — участвует в регуляции генов рецептивности.
- Омега-3 жирные кислоты — снижают воспаление.
- Фолиевая кислота — необходима для деления клеток эндометрия.
Медицинские методы (по назначению):
- Гормональная поддержка (эстрогены + прогестерон).
- PRP-терапия (плазмолифтинг эндометрия).
- Лечение хронического эндометрита (антибиотики + пробиотики).
- Физиотерапия.
Резюме
- Эндометрий — живая, циклически меняющаяся ткань. Его состояние оценивают строго в привязке к дню цикла.
- Толщина 8–14 мм в середине лютеиновой фазы — оптимальна для имплантации. Менее 6 мм — критически низкая.
- Тонкий эндометрий лечится, но успех зависит от причины. Если базальный слой разрушен необратимо — это редкая, но тяжёлая ситуация.
- Структура важнее толщины. Трёхслойный эндометрий — признак готовности к имплантации.
- Окно имплантации может сдвигаться. Если у вас повторные неудачи ЭКО — обсудите с врачом ERA-тест.
- Подготовка эндометрия — это комплексный процесс, включающий образ жизни, питание, а иногда и современные медицинские технологии (PRP, физиотерапия).
Понимание того, как работает ваш эндометрий, — это огромный шаг к тому, чтобы беременность наступила и благополучно развивалась. Задавайте вопросы своему врачу, не стесняйтесь уточнять и переспрашивать. Чем больше вы знаете о своём организме, тем более эффективным будет лечение.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Подготовка эндометрия для успешного ЭКО
Гистологическое исследование эндометрия: зачем его проводят и что оно показывает
Эндометриоз — это заболевание, при котором ткань, похожая на внутреннюю оболочку матки (эндометрий), разрастается за её пределами: на яичниках, маточных трубах, брюшине, а в редких случаях даже в кишечнике или мочевом пузыре . По статистике, им страдает около 10% женщин репродуктивного возраста . Одна из главных коварств болезни в том, что она может долгое время протекать бессимптомно, а явные признаки часто списывают на «особенности» месячных.
Чтобы вовремя заподозрить неладное и не откладывать визит к врачу, важно знать характерные «красные флаги» эндометриоза.
Основные симптомы, которые нельзя игнорировать
1. Болезненные менструации (дисменорея)
Боль во время месячных — самый частый признак. В норме легкий дискомфорт допустим, но при эндометриозе боли становятся изнуряющими. Они могут начинаться за 1-2 дня до менструации и достигать пика в первые дни. Женщины описывают их как «режущие», «дергающие», отдающие в поясницу, крестец или ноги . Тревожный сигнал: если раньше месячные были безболезненными, а со временем стали невыносимыми.
2. Боль во время или после полового акта (диспареуния)
Если близость приносит дискомфорт или острую боль внизу живота, особенно в определенных позах или глубоко внутри влагалища, это может указывать на наличие очагов эндометриоза в позадиматочном пространстве или на связках матки .
3. «Несвязанные» тазовые боли и сбои цикла
Боль может присутствовать не только во время месячных. Хроническая тянущая боль внизу живота, которая усиливается при физической нагрузке, а также мажущие коричневатые выделения за 2-3 дня до менструации — типичные спутники эндометриоза . Сами месячные нередко становятся очень обильными или длительными (более 7 дней).
4. Бесплодие
Эндометриоз диагностируют у 30-40% женщин, которые не могут забеременеть . Заболевание нарушает микрофлору малого таза, вызывает воспаление и образование спаек, которые могут блокировать маточные трубы или мешать имплантации эмбриона. Если при регулярной половой жизни беременность не наступает в течение года (или полугода, если вам за 35), это повод для обследования.
5. Специфические симптомы по соседним органам
В зависимости от того, куда «пророс» эндометрий, могут появляться жалобы, на первый взгляд не связанные с гинекологией:
- Кишечник: боли при дефекации, вздутие, запоры или диарея, кровь в стуле во время менструации.
- Мочевой пузырь: боль при мочеиспускании, чувство давления, кровь в моче (обычно в «критические дни»).
Почему симптомы обманчивы и что делать?
Важно понимать главный парадокс эндометриоза: выраженность боли никак не связана со стадией заболевания. У женщины может быть огромная киста яичника и запущенный спаечный процесс, но при этом не болеть вообще. И наоборот, несколько маленьких очагов могут вызывать невыносимые страдания .
Если вы обнаружили у себя один или несколько из перечисленных симптомов, не занимайтесь самодиагностикой и не терпите боль в надежде, что «само пройдет». Современная гинекология рекомендует: при подозрении на эндометриоз необходимо сделать УЗИ органов малого таза (трансвагинальным датчиком), а в сложных случаях — МРТ . «Золотым стандартом» диагностики остается лапароскопия, но для начала стоит проконсультироваться с врачом .
Помните: раннее выявление эндометриоза позволяет остановить его прогрессирование, сохранить фертильность и избавиться от хронической боли, значительно повысив качество жизни.
Женское здоровье — это больше, чем отсутствие заболеваний
Это про уверенность в себе, гармонию с телом и возможность получать яркие, полноценные ощущения от близости.
Желание нравиться себе — даже там, где скрыто — это не прихоть, а доступная роскошь 🤍
Современная эстетическая гинекология предлагает разные решения:
- инъекционные методики
- лазерные процедуры
- хирургические техники
Каждая из них имеет свои преимущества и показания. Важно понимать: идеальный вариант подбирается индивидуально — после консультации, осмотра и тщательного изучения вашего анамнеза
В видео наш врач акушер-гинеколог клиники "Центр ЭКО" Хабаровск - Щербакова Ольга Геннадьевна подробно рассказывает о возможностях интимной пластики и отвечает на самые частые вопросы.
Позаботьтесь о себе — вы этого достойны!
Женский организм — сложная и тонко настроенная система, главная задача которой — дать жизнь новому человеку. Чтобы эта система работала без сбоев, важно понимать, как устроены ее ключевые элементы. Один из них — цервикальный канал шейки матки, маленький, но невероятно важный участок на пути к зарождению новой жизни.
Что такое цервикальный канал?
Шейка матки — это своего рода переходной мостик, соединяющий влагалище с самой маткой. В центре этого мостика и находится цервикальный канал — узкое сквозное отверстие длиной 3-4 см, которое соединяет влагалище и полость матки. Оно открывается в полость матки внутренним зевом, а во влагалище — наружным.
Этот канал — не просто проход, а высокотехнологичный "контрольно-пропускной пункт". Его главные задачи: защищать стерильную полость матки от инфекций и обеспечивать сперматозоидам доступ к яйцеклетке ровно в тот момент, когда это возможно и нужно.
Как канал меняет свои свойства?
Стенки цервикального канала выстланы слизистой оболочкой, клетки которой вырабатывают особую слизь. Физические и химические свойства этой слизи напрямую зависят от уровня женских половых гормонов и меняются в течение менструального цикла.
В начале и конце цикла слизь густая, вязкая и имеет кислую среду. Она закупоривает канал, образуя надежную "пробку". Кислая среда губительна для бактерий и грибков, которые постоянно присутствуют во влагалище, защищая матку от заражения. Но в такой среде сперматозоиды тоже теряют подвижность и не могут проникнуть внутрь.
В середине цикла, в момент овуляции, уровень эстрогенов достигает пика. Под их действием слизь разжижается и меняет среду с кислой на щелочную. На несколько дней канал становится проходимым, и сперматозоиды получают возможность отправиться на встречу с яйцеклеткой.
Если зачатие произошло, в дело вступает гормон прогестерон. Он делает слизь еще более густой и вязкой, "пробка" застывает в канале, надежно защищая развивающегося малыша от внешнего мира. Внутренний зев плотно смыкается, удерживая беременность.
Врожденные аномалии
Иногда при формировании организма случаются сбои. К аномалиям развития цервикального канала относятся:
- Удвоение цервикальных каналов. Часто сочетается с удвоением матки и влагалища. В некоторых случаях это не мешает наступлению беременности и нормальным родам. Вопрос об операции может возникнуть только при бесплодии.
- Атрезия (заращение) цервикального канала. Сообщение между маткой и влагалищем отсутствует. Это серьезная патология: при начале менструаций кровь скапливается в матке, что может привести к воспалению, разрывам и перитониту. Сама беременность невозможна, так как сперматозоиды не могут проникнуть к яйцеклетке. Атрезия требует хирургического восстановления проходимости.
Частые заболевания и состояния цервикального канала
1. Воспаление (эндоцервицит)
Возникает при попадании инфекции. Чаще всего возбудителями являются инфекции, передающиеся половым путем (хламидии, гонококки), но может быть и условно-патогенная флора, например, стафилококк. Для лечения важно определить возбудителя с помощью бакпосева из цервикального канала и мазка. Самолечение антибиотиками может не только не помочь, но и стереть клиническую картину. Важно знать: во время беременности лейкоциты (клетки, борющиеся с инфекцией) в слизи канала — это норма, так они защищают малыша.
2. Стеноз (сужение) цервикального канала
Патологическое сужение, которое может быть следствием частых воспалений, травм или операций. Оно может стать причиной бесплодия, так как даже при сохранении сообщения между маткой и влагилищем диаметр канала слишком мал для проникновения сперматозоидов. Лечение — бужирование, процедура постепенного расширения просвета специальным инструментом.
3. Опухоли
- Доброкачественные: полипы, миомы, фибромиомы и другие. Могут протекать бессимптомно, а могут вызывать боли, кровотечения после полового акта, проблемы с мочеиспусканием. Диагностируются на осмотре или УЗИ. Лечение, как правило, хирургическое. При подозрении на образование проводится диагностическое выскабливание цервикального канала — соскоб клеток с подозрительного участка для гистологического анализа.
- Злокачественные (аденокарцинома). Рак шейки матки. Проявляется резким похуданием, анемией, болями и кровянистыми выделениями. Ежегодные осмотры у гинеколога позволяют выявить заболевание на ранних стадиях, когда лечение наиболее эффективно.
4. Кистозные образования
Киста цервикального канала (наботова киста) — доброкачественное образование, возникающее из-за закупорки протоков слизистых желез. Часто не требует лечения, но обязательно должно наблюдаться, чтобы исключить более серьезные заболевания.
5. Травмы
Чаще всего возникают во время родов (разрывы шейки), абортов или гинекологических манипуляций. Серьезные травмы могут привести к истмико-цервикальной недостаточности.
6. Истмико-цервикальная недостаточность (ИЦН)
Состояние, при котором перешеек матки и внутренний зев не могут удерживать растущий плод. Причиной могут быть травмы шейки или особенности анатомии. Чаще всего проявляется выкидышами на сроке 12-14 недель. Лечение может быть консервативным (бандаж) или оперативным — наложение швов на шейку матки во время беременности.
Самый надежный способ сохранить здоровье — это регулярная профилактика. Раз в год обязательно проходите осмотр у гинеколога. В рамках диспансеризации обычно берут необходимые анализы, в том числе из цервикального канала. А если вас что-то беспокоит — появились необычные выделения, боли, дискомфорт, — не откладывайте визит к врачу. Своевременная диагностика — залог успешного лечения.
Шейка матки — это важнейший орган женской репродуктивной системы, который выполняет несколько ключевых функций: защищает полость матки от инфекций, удерживает плод во время беременности и открывается в родах, чтобы выпустить малыша. Как врачи оценивают ее состояние и что считается нормой на разных этапах жизни женщины?
Основные методы исследования
В гинекологии для оценки шейки матки используются простые и информативные методы.
Ультразвуковое исследование (УЗИ) позволяет оценить структуру, размеры и положение шейки, а также состояние цервикального канала. Современная аппаратура дает возможность получать точные данные, необходимые для постановки диагноза и наблюдения за течением беременности или лечения.
Цитологическое исследование (мазок с шейки матки) направлено на изучение клеток. Его главная цель — выявить атипичные (измененные) клетки, чтобы диагностировать предраковые состояния или злокачественные процессы. Важно понимать отличие цитологии от гистологии: цитология оценивает отдельные клетки и их структуру (ядро, цитоплазму), а гистология изучает срезы тканей.
Как меняется шейка матки в норме?
Состояние шейки матки не статично, оно меняется в зависимости от гормонального фона, возраста, фазы цикла и наличия беременности.
На ощупь. Наружная часть шейки, доступная для осмотра, в норме гладкая. Внутренняя поверхность цервикального канала более рыхлая и бархатистая.
У нерожавших женщин. Шейка матки у нерожавших женщин, как правило, более плотная и твердая. Ее наружный зев закрыт. После родов, даже если женщина полностью восстановилась, форма наружного зева может измениться (становится щелевидной), а сама шейка может оставаться чуть более мягкой, что для рожавших является вариантом нормы.
Перед менструацией. Под действием гормонов шейка матки слегка размягчается и может опускаться ниже.
При беременности. Это период самых заметных изменений. Цвет шейки меняется с розового на синюшный (цианотичный) из-за усиления кровотока. Она приподнимается выше. На протяжении всей беременности шейка должна оставаться плотной и закрытой, чтобы удерживать растущий плод. Если она начинает размягчаться и укорачиваться раньше срока, это говорит об истмико-цервикальной недостаточности (ИЦН) — угрозе преждевременных родов. В таких случаях на шейку могут накладывать специальные швы, которые снимают перед родами.
Перед родами. К концу беременности организм начинает готовиться к родам. Шейка матки постепенно размягчается, укорачивается и занимает центральное положение. Этот процесс называют «созреванием» шейки. Перед самыми родами она начинает раскрываться.
В родах. Во время родов шейка матки должна раскрыться полностью — до 10-12 сантиметров, чтобы через нее мог пройти ребенок. Этот процесс происходит поэтапно.
Когда стоит обратить внимание на здоровье шейки?
Существуют состояния, требующие лечения. Одно из распространенных — цервицит, воспаление шейки матки. Его симптомы: мутные слизистые выделения, тупые ноющие боли внизу живота, дискомфорт или боль при половом акте и мочеиспускании.
Другая частая проблема — эрозия шейки матки. Современные методы, такие как радиоволновая терапия, позволяют лечить ее эффективно и практически безболезненно.
Регулярные осмотры у гинеколога и своевременная сдача анализов (мазка на цитологию) помогают вовремя заметить изменения и сохранить здоровье. Знание особенностей своего организма и того, что с ним происходит на разных этапах, помогает женщине быть более внимательной к себе и своевременно обращаться за помощью.

Спринцевание — это процедура промывания влагалища различными растворами, будь то травяные отвары или аптечные средства. Несмотря на кажущуюся простоту и популярность в народной медицине, отношение к ней в профессиональной среде далеко не однозначно. Главное правило, которое должна усвоить каждая женщина: спринцевания можно проводить только по назначению врача.
Самостоятельное назначение себе этих процедур, особенно с целью «просто поддерживать гигиену», чаще приносит вред, чем пользу. Раствор вымывает не только то, что нужно, но и полезную микрофлору, нарушая естественную защиту влагалища. Это прямой путь к дисбактериозу (вагинозу) и частый провокатор молочницы. Современные гинекологи во всем мире все чаще отказываются от спринцеваний в пользу более щадящих методов лечения, так как процедура достаточно агрессивна. Например, спринцевание при эрозии может дополнительно травмировать эпителий шейки матки, а при молочнице — лишь усугубить дисбаланс микрофлоры.
Особо важно запомнить: никогда не спринцуйтесь перед визитом к гинекологу! Врач не сможет взять информативный мазок, так как вы смоете естественные выделения. Клиническая картина будет искажена, и поставить правильный диагноз станет крайне сложно.
Как правильно делать спринцевание, если его назначил врач?
Если доктор все же прописал вам эту процедуру, важно соблюдать технику безопасности, чтобы не навредить себе.
- Подготовка инструмента. В аптеке нужно приобрести специальную грушу-спринцовку или кружку Эсмарха. Все детали инструмента необходимо продезинфицировать: резиновые части протереть спиртом, а затем промыть кипяченой водой. Наконечники кружки Эсмарха нужно прокипятить.
- Приготовление раствора. Основа любого раствора — кипяченая вода комнатной температуры. Раствор готовится непосредственно перед процедурой. Объем жидкости для одной процедуры — 200–300 мл. Если вы используете кружку Эсмарха, ее нужно наполнить менее чем наполовину.
- Проведение процедуры. Кружку Эсмарха подвешивают примерно на 75 см выше поясницы. Лучше всего проводить спринцевание лежа в ванной, согнув и разведя колени. Можно подложить под ягодицы судно. Для облегчения введения наконечник и преддверие влагалища смазывают вазелином или ланолином. Выпустив воздух из трубки, наконечник аккуратно вводят во влагалище на глубину 5–7 см. Струя раствора вначале должна быть слабой. Вся процедура занимает около 15 минут, после чего рекомендуется полежать еще полчаса.
Помните, что спринцовка позволяет ввести раствор только во влагалище, поэтому понятия «спринцевание матки» не существует.
Можно ли спринцеваться при беременности?
Категорически нет. Согласно современным медицинским требованиям, спринцевания во время беременности недопустимы. Это может нарушить хрупкий баланс микрофлоры и занести инфекцию, которая навредит не только матери, но и будущему ребенку.
Какие растворы используют для спринцевания?
В домашних условиях для приготовления растворов используют только кипяченую воду. Вот наиболее частые назначения:
- Перекись водорода. Раствор готовят из расчета 2 столовые ложки перекиси на 1 литр воды. Применяется для восстановления здоровой кислой среды влагалища.
- Ромашка. Настой из 2 столовых ложек цветков на 1 литр кипятка часто назначают при молочнице.
- Сода. Раствор соды (1 чайная ложка на 0,5 литра воды) — один из самых известных народных методов. Его используют для изменения кислотно-щелочного баланса. Считается, что спринцевание содой за полчаса до полового акта помогает снизить кислотность влагалища и облегчить путь сперматозоидам, что может способствовать зачатию. Однако доказательной базы у этого метода нет. Важно помнить, что частое использование соды повышает риск кандидоза и делает влагалище более уязвимым для инфекций.
- Хлоргексидин. Назначается врачом как антисептик широкого спектра действия для борьбы с бактериями и грибками.
- Хлорофиллипт. Спиртовой раствор хлорофиллипта (1%) разводят в воде (1 столовая ложка на 1 литр) и используют при гинекологических инфекциях, особенно при стафилококке. Масляный раствор (2%) применяют для обработки шейки матки при эрозии. Важно помнить, что спринцевание — это не то же самое, что использование спрея. Ни в коем случае не пытайтесь заменить спринцовку носиком спрея. Перед использованием хлорофиллипта обязательно сделайте пробу на аллергию.
- Ваготил. Применяется по назначению врача при вагинитах, эрозии, зуде и белях. Для спринцевания 5–15 мл препарата растворяют в 1 литре воды.
Показания и противопоказания
Показания. Спринцевания могут быть назначены при эрозии шейки матки, хронических воспалениях влагалища и шейки матки, а также при некоторых видах инфекций для восстановления нормальной микрофлоры.
Противопоказания. Категорически запрещено проводить процедуру во время острых воспалений половых органов, при беременности, во время менструации, а также в течение 3-4 недель после аборта или родов.
Многие женщины, попробовав спринцевание самостоятельно, сталкивались с негативными последствиями. В комментариях можно встретить истории о том, что попытка вылечить молочницу обернулась жутким дисбактериозом, который потом пришлось долго восстанавливать. Поэтому, прежде чем решиться на эту процедуру, обязательно проконсультируйтесь с врачом и взвесьте все риски.
Любое вмешательство в тонкую работу женского организма не проходит бесследно. Медикаментозный аборт считается самым щадящим методом прерывания беременности, но и он требует времени на восстановление. Одно из самых частых последствий, с которым сталкиваются женщины, — нарушение менструального цикла. Почему это происходит, сколько может длиться задержка и когда нужно бить тревогу?
Почему сбивается цикл после фармаборта?
Менструальный цикл — зеркало работы яичников и всей гормональной системы. Когда наступает беременность, организм мгновенно перестраивается: меняется гормональный фон, все системы настраиваются на вынашивание. Прерывание беременности — даже медикаментозное, без хирургического вмешательства — вынуждает организм снова перестраиваться, причем в обратном направлении. Это стресс для тела и психики, который неизбежно отражается на цикле.
Задержка после медикаментозного аборта до 10 дней считается вариантом нормы. Более того, сбои могут наблюдаться в течение следующих шести месяцев, пока гормональная и иммунная системы полностью не восстановятся.
Как считать цикл после аборта?
После процедуры все прежние расчеты теряют смысл. Новый отсчет начинается с первого дня кровотечения, вызванного приемом препаратов. Этот день теперь считается первым днем нового менструального цикла.
У большинства женщин следующие месячные приходят через такой промежуток времени, который был привычен до беременности. Но возможны колебания — от двух недель до пятидесяти дней. Это связано с индивидуальными особенностями восстановления.
Другие причины задержки, помимо гормональной перестройки
Нарушение гормонального фона — главная, но не единственная причина отсутствия месячных. Стоит учитывать и другие факторы:
Неполный аборт. Иногда случается, что плодное яйцо выходит не полностью, и его частицы остаются в полости матки. Это вызывает воспалительный процесс, который, в свою очередь, может стать причиной задержки. В таком случае требуется повторное обращение к врачу.
Психологический стресс. Сам по себе аборт — тяжелое испытание. Женщины, остро реагирующие на стресс, могут столкнуться с задержкой именно по этой причине.
Новая беременность. В 1-5% случаев прием препаратов может не дать ожидаемого эффекта, и беременность сохраняется. Кроме того, если женщина возобновляет половую жизнь без надежной контрацепции, существует риск наступления новой беременности практически сразу.
От чего зависит скорость восстановления?
Врачи выделяют несколько ключевых факторов, влияющих на то, как быстро организм придет в норму:
- Возраст женщины (у молодых пациенток восстановление происходит быстрее)
- Общее состояние здоровья
- Срок беременности, на котором был сделан аборт
- Степень гормональных нарушений
- Качество использованных препаратов
- Профессионализм врача
Что делать, если месячные не приходят?
Точных сроков, когда должна наступить следующая менструация после фармаборта, не существует. Но есть ориентиры, помогающие понять, все ли в порядке.
Задержка до 14 дней — это нормально, и не должно вызывать беспокойства. Если менструация не началась по истечении 20 дней, необходимо обратиться к гинекологу. Врач оценит ситуацию и, возможно, назначит препараты для вызова месячных.
Чтобы обезопасить себя и вовремя заметить проблему, рекомендуется:
- Сделать чувствительный тест на беременность (даже при задержке до 10 дней). Если результат слабоположительный, нужно сдать кровь на ХГЧ. Отрицательный тест позволяет исключить беременность, но если через неделю месячные так и не пришли — визит к врачу обязателен.
- Использовать надежную контрацепцию при возобновлении половой жизни. В период восстановления цикл нерегулярен, и легко пропустить новую беременность. Гинекологи часто рекомендуют гормональные контрацептивы: они не только защищают почти на 100%, но и помогают отрегулировать сбившийся цикл.
- Не забывать о плановых осмотрах, даже когда цикл наладится. Любую проблему легче предотвратить, чем лечить, особенно когда речь идет о репродуктивном здоровье и рисках бесплодия в будущем.
Читайте также:
Причины положительного теста на беременность после медикаментозного аборта
Боли после медикаментозного аборта - причины и профилактика
Кровотечение после медикаментозного прерывания беременности

Почти каждой женщине знакома ситуация, когда месячные не приходят в положенный срок. Если тест на беременность отрицательный и анализ крови на ХГЧ тоже не подтверждает зачатие, значит, причина кроется в чем-то другом. Чаще всего за этим стоят гормональные нарушения. И здесь на помощь приходит препарат дюфастон.
Что такое дюфастон и как он работает
Дюфастон — это гормональное средство, синтетический аналог прогестерона. Прогестерон — важнейший женский гормон, который начинает активно вырабатываться после овуляции. Именно он готовит организм к возможной беременности и регулирует наступление менструации.
Когда овуляция по каким-то причинам не происходит, уровень собственного прогестерона падает, и цикл сбивается. Дюфастон искусственно создает в организме «овуляторный» фон, восполняя нехватку прогестерона. Это и запускает механизм, который приводит к появлению месячных.
Важно понимать: дюфастон эффективен только в том случае, если задержка вызвана именно дефицитом прогестерона. Назначать его себе самостоятельно категорически нельзя. Бесконтрольный прием может не только не решить проблему, но и усугубить ее — вплоть до того, что после такого «лечения» менструация может отсутствовать долгое время, а восстановить естественный гормональный фон станет очень сложно.
Кому и зачем назначают дюфастон
Гинекологи выписывают дюфастон в нескольких ситуациях:
При разовой задержке. Если месячные не приходят больше недели, а беременности нет, врач может назначить короткий курс дюфастона. Он как бы «подталкивает» организм, и менструация начинается.
При вторичной аменорее. Это состояние, при котором месячные отсутствуют длительное время из-за нарушения работы яичников. В таких случаях препарат принимают курсами на протяжении нескольких циклов. Дюфастон помогает яичникам восстановить функцию, вызывает овуляцию и, как следствие, регулярные менструации.
В предменопаузе. В этот период естественная выработка прогестерона постепенно снижается, что приводит к сбоям цикла. Дюфастон помогает сгладить эти проявления и сделать цикл более предсказуемым.
Важный нюанс: дюфастон не назначают девушкам младше 20 лет, так как их цикл еще не до конца установился, и вмешательство может спровоцировать серьезные гормональные нарушения.
Беременность на фоне приема дюфастона
Если женщина принимает дюфастон для нормализации цикла, вероятность зачатия повышается. Поэтому, если беременность не входит в планы, на время лечения нужно использовать надежные средства контрацепции.
Если же беременность наступила, резко прекращать пить препарат нельзя. Дело в том, что дюфастон поддерживает уровень прогестерона, необходимый для сохранения беременности. Резкая отмена может вызвать падение гормона и спровоцировать выкидыш. Отказываться от препарата нужно постепенно, иногда даже деля таблетки, под контролем врача.
Главное предостережение
Дюфастон — серьезный гормональный препарат, и относиться к нему нужно соответственно. Только врач может определить истинную причину задержки, подобрать нужную дозировку и схему приема. Самолечение в вопросах гормонов чревато долгосрочными последствиями и может надолго выбить цикл из колеи.
Читайте также:
