Опухоли яичников — довольно распространённое явление, составляющее до четверти всех новообразований женской половой системы. К счастью, большинство из них носят доброкачественный характер и успешно лечатся. К ним относятся различные типы кист, наиболее частыми из которых являются фолликулярные и кисты жёлтого тела.
Основные типы кист и их особенности
В таблице ниже приведены ключевые характеристики наиболее распространённых доброкачественных образований.
| Тип кисты | Причина возникновения | Размеры и особенности на УЗИ | Тактика ведения |
| Фолликулярная киста | Не произошла овуляция доминантного фолликула | 30–100 мм. Однокамерная, с тонкой капсулой, однородным содержимым. | Наблюдение в течение 2–3 менструальных циклов. Часто исчезает самостоятельно. |
| Киста жёлтого тела | Скопление жидкости на месте овулировавшего фолликула | 30–65 мм. Может иметь различную внутреннюю структуру (однородную, с перегородками или сгустками). | Наблюдение, так как часто регрессирует к началу следующих месячных. |
| Эндометриоидная киста («шоколадная») | Проявление эндометриоза на яичнике | Округлая, 8–12 мм и более. Стенки утолщены, содержимое часто содержит мелкодисперсную взвесь. Может немного увеличиваться после менструации. | Чаще требуется оперативное лечение (лапароскопия). |
| Дермоидная киста (тератома) | Врождённое образование, содержит ткани (волосы, жир, зубы) | Неоднородная структура. Могут визуализироваться гиперэхогенные (яркие) включения. Изображение статично, не меняется со временем. | Обычно подлежит хирургическому удалению. |
Диагностика и лечение
Основным методом диагностики является ультразвуковое исследование (УЗИ). Оно позволяет определить размер, структуру образования и отличить его от других патологий. В сложных случаях применяют МРТ или КТ. Также может проводиться анализ крови на онкомаркеры (например, CA-125) и лечебно-диагностическая лапароскопия.
Принципы лечения:
- Выжидательная тактика и гормональная терапия применяется для небольших (до 5 см) фолликулярных кист и кист жёлтого тела, так как они часто рассасываются сами. Врач может назначить наблюдение в динамике или комбинированные оральные контрацептивы на несколько циклов.
- Хирургическое лечение показано, если:
- Киста крупная (более 5 см).
- Не уменьшается или растёт на фоне терапии.
- Подозревается эндометриоидная или дермоидная киста.
- Есть риск осложнений (перекрут яичника, разрыв).
- Предпочтительным методом является лапароскопическая операция (цистэктомия), которая позволяет удалить кисту, максимально сохранив здоровую ткань яичника.
После операции часто рекомендуют приём гормональных контрацептивов на 6–9 месяцев для восстановления функции яичников. Также могут назначаться курсы физиотерапии.
Помните, что обнаружение любого образования в яичнике — это повод для тщательного обследования у гинеколога. Современные методы диагностики и лечения позволяют эффективно решать эту проблему с сохранением репродуктивного здоровья женщины.
Читайте также:
Анэхогенное образование в яичнике: что это такое и как его лечить
Гипоэхогенное образование в яичнике: что это значит и что делать

Преждевременные месячные, то есть начало менструации на несколько дней раньше привычного срока, — явление, которое может встревожить любую женщину. Однако во многих случаях это не связано с серьёзными заболеваниями, а является реакцией организма на внешние факторы. Регулярный менструальный цикл, который составляет в норме от 25 до 35 дней, — важный индикатор здоровья, и любые сбои требуют внимательного отношения.
Основные причины раннего начала менструации
Причины преждевременных месячных можно разделить на две группы: функциональные (связанные с образом жизни) и органические (связанные с состоянием здоровья).
Функциональные (внешние) причины
- Стресс и переутомление. Это самая частая причина. Эмоциональное перенапряжение, усталость или даже незначительная ссора могут повлиять на нервную систему, вызвать спазм или расширение сосудов матки и привести к досрочному отторжению эндометрия.
- Смена климата или часового пояса. Путешествия и переезды, особенно на большие расстояния, могут дезориентировать вегетативную нервную систему, что отражается на менструальном цикле.
- Жёсткие диеты и вредные привычки. Несбалансированное питание, резкая потеря веса, курение и злоупотребление алкоголем создают нагрузку на организм и могут провоцировать сбои.
- Приём гормональных контрацептивов. Начало приёма, пропуск таблетки или установка внутриматочной спирали (ВМС) часто вызывают межменструальные кровянистые выделения или раннее начало цикла в первые несколько месяцев адаптации.
Органические (внутренние) причины
- Гормональный дисбаланс. Сбои в работе щитовидной железы, яичников или гипофиза — одна из серьёзных причин, требующих диагностики и лечения у врача. Длительные нарушения могут повлиять на фертильность.
- Воспалительные заболевания и половые инфекции. Воспаления органов малого таза (аднексит, эндометрит), а также инфекции, передающиеся половым путём (ИППП), часто сопровождаются нарушениями цикла, болями и нехарактерными выделениями.
- Патологии матки. Эндометриоз, миома, гиперплазия эндометрия, полипы могут проявляться, в том числе, в виде преждевременных или более обильных менструаций.
- Последствия гинекологических вмешательств. Аборт, выкидыш или диагностическое выскабливание приводят к гормональной перестройке, после которой цикл может восстанавливаться несколько месяцев.
- Естественные гормональные перестройки. У подростков в первые 1-2 года после менархе и у женщин в период пременопаузы нерегулярные циклы (как ранние, так и поздние) являются вариантом нормы.
- Беременность. Иногда имплантационное кровотечение или угроза прерывания беременности на раннем сроке могут быть ошибочно приняты за ранние и скудные месячные.
Что делать, если месячные начались раньше срока?
Единичный случай, особенно на фоне стресса или усталости, обычно не требует паники. Однако если ситуация повторяется или сопровождается другими симптомами, необходимо действовать:
- Проанализируйте свой образ жизни. Попробуйте снизить уровень стресса, наладить режим сна и питания, отказаться от вредных привычек.
- Проверьте приём контрацептивов. Если вы принимаете таблетки, убедитесь в правильности схемы.
- Обязательно обратитесь к гинекологу, если:
- Преждевременные менструации повторяются несколько циклов подряд.
- Выделения стали непривычно обильными, скудными, с неприятным запахом или крупными сгустками.
- Месячные сопровождаются сильной болью, повышением температуры или общим ухудшением самочувствия.
- Есть подозрение на беременность или инфекцию.
Врач проведёт осмотр, назначит необходимые исследования (УЗИ органов малого таза, анализы на гормоны и инфекции, мазок) и поставит точный диагноз. Помните, что своевременное выявление причины — залог успешного решения проблемы и сохранения вашего репродуктивного здоровья.
Женское здоровье — это больше, чем отсутствие заболеваний
Это про уверенность в себе, гармонию с телом и возможность получать яркие, полноценные ощущения от близости.
Желание нравиться себе — даже там, где скрыто — это не прихоть, а доступная роскошь 🤍
Современная эстетическая гинекология предлагает разные решения:
- инъекционные методики
- лазерные процедуры
- хирургические техники
Каждая из них имеет свои преимущества и показания. Важно понимать: идеальный вариант подбирается индивидуально — после консультации, осмотра и тщательного изучения вашего анамнеза
В видео наш врач акушер-гинеколог клиники "Центр ЭКО" Хабаровск - Щербакова Ольга Геннадьевна подробно рассказывает о возможностях интимной пластики и отвечает на самые частые вопросы.
Позаботьтесь о себе — вы этого достойны!

Ощущения перед началом менструации могут значительно различаться у женщин: от легкого дискомфорта до серьезных недомоганий. Чаще всего они проявляются в виде болей в животе и груди, повышенной раздражительности. Некоторые также могут заметить появление небольших кровяных выделений — мазни — до начала цикла.
Проявления предменструального синдрома (ПМС) включают в себя: эмоциональную нестабильность, чувство подавленности и усталость, головные боли, нарушения сна, а также физические симптомы, такие как отеки и вздутие живота. Если эти симптомы доставляют значительный дискомфорт, стоит обратиться к врачу, так как ПМС поддается лечению.
Перед началом менструации женщины могут заметить увеличение веса, что часто связано с задержкой жидкости в организме из-за изменений уровня гормонов. Обычно, после окончания цикла, излишки жидкости выводятся, и отеки исчезают.
Иногда перед менструацией могут появляться небольшие кровяные выделения. Это может быть связано с использованием внутриматочной спирали, медицинскими осмотрами или половыми актами. Однако, если кровотечение обильное и сопровождается болями, это может быть признаком таких заболеваний, как миома, полипы матки или эндометриоз, и требует консультации врача.
Мазня перед месячными обычно не является признаком серьезных нарушений, но может указывать на беременность или эрозию шейки матки. В некоторых случаях это может быть связано с приемом гормональных контрацептивов, что также требует внимания специалиста.
Перед менструацией матка и шейка могут немного изменяться, что может вызывать вздутие живота, но это не должно быть причиной для беспокойства.
Молочница, возникающая перед месячными, может быть вызвана гормональными изменениями и проявляется в виде зуда и жжения. Важно соблюдать личную гигиену, чтобы не спровоцировать обострение.
Перед месячными молочные железы могут увеличиваться и становиться более чувствительными из-за увеличения количества эпителия и прилива крови. Эти симптомы обычно слабо выражены и проходят после окончания менструации.
Боли в животе перед менструацией также распространены и могут быть связаны с овуляцией или другими факторами, такими как стресс или воспалительные процессы. При сильных болях стоит обратиться за помощью к врачу.
Иногда овуляция может происходить перед менструацией, что может свидетельствовать о нарушениях менструального цикла, вызванных стрессом, неправильным питанием или другими факторами.
Лечение неприятных ощущений перед месячными начинается с диагностики и устранения их причин. Это может включать гормональную терапию, лечение инфекций, психотерапию и изменение образа жизни. Важно следить за правильным питанием, избегать стресса и вредных привычек.
При подозрении на наличие серьезных нарушений рекомендуется обратиться к специалисту для проведения необходимых обследований и назначения адекватного лечения.

Подготовка к беременности, особенно с использованием методов ВРТ (вспомогательных репродуктивных технологий), требует тщательного обследования. Одним из ключевых показателей здоровья и безопасности будущей мамы является работа системы свертывания крови. Протромбиновое время (ПТВ) — это простой, но информативный анализ, который помогает оценить, насколько правильно происходит этот процесс, и предупредить риски на этапе планирования и вынашивания.
Что показывает анализ на протромбиновое время?
Кровь в нашем организме находится в идеальном балансе: она должна оставаться жидкой, чтобы свободно течь по сосудам, и при этом достаточно быстро сворачиваться, чтобы остановить кровотечение при повреждениях. Этот баланс обеспечивают свертывающая и противосвертывающая системы.
Анализ на протромбиновое время (ПТВ) показывает, с какой скоростью запускается внешний путь свертывания крови. В лаборатории имитируют естественный процесс: в образец плазмы добавляют специальный активатор (тканевой фактор) и кальций, а затем засекают время, за которое образуется плотный сгусток.
Часто ПТВ оценивают вместе с другим показателем — АЧТВ (активированное частичное тромбопластиновое время), который проверяет внутренний путь свертывания. Вместе они дают полную картину работы гемостаза.
Нормы и интерпретация результатов
Результат анализа может быть представлен в нескольких формах:
| Форма представления результата | Что означает | Нормальные значения |
| Протромбиновое время (ПТВ) | Время свертывания в секундах | 11 – 16 секунд |
| Протромбиновый индекс (ПТИ) | Отношение времени свертывания контрольного образца к времени пациента, в процентах | 95 – 105% |
| МНО (международное нормализованное отношение) | Стандартизированный показатель, используемый для контроля приема антикоагулянтов | 0.85 – 1.25 |
| Протромбин по Квику | Наиболее точный процентный показатель активности факторов свертывания | 70 – 120% |
Важно: Указанные нормы являются общими. Интерпретировать результат и учитывать индивидуальные особенности (например, прием лекарств, сопутствующие заболевания) должен только лечащий врач.
Почему этот анализ важен для репродуктивного здоровья?
Контроль свертываемости крови — неотъемлемая часть подготовки к беременности и ЭКО. Нарушения в этой системе могут напрямую влиять на успешность зачатия и вынашивания.
- При планировании и во время беременности: Отклонения в ПТВ могут указывать на риски невынашивания, осложнений (таких как гестоз), а также на опасность кровотечений или, наоборот, тромбозов в родах и послеродовом периоде. Анализ часто назначают женщинам, у которых в анамнезе были выкидыши, замершие беременности или другие акушерские осложнения.
- Перед хирургическими процедурами и ЭКО: Любые инвазивные манипуляции, включая пункцию фолликулов при ЭКО или диагностические операции (например, лапароскопию), требуют оценки свертываемости крови для предотвращения интра- и послеоперационных кровотечений.
Что может повлиять на результат?
Протромбиновое время может отклоняться от нормы по многим причинам.
ПТВ может быть повышено (кровь сворачивается медленнее) при:
- Заболеваниях печени (цирроз, гепатит).
- Дефиците витамина К.
- Приеме антикоагулянтов (варфарин).
- Наследственном дефиците некоторых факторов свертывания.
- ДВС-синдроме (в определенных фазах).
ПТВ может быть понижено (склонность к тромбообразованию) при:
- Последних неделях беременности (физиологическая норма).
- Приеме оральных контрацептивов.
- Тромбозах.
- Повышенном содержании эритроцитов (полицитемии).
Подготовка к анализу
Чтобы результат был точным, важно правильно подготовиться:
- Сдавать кровь строго натощак (последний прием пищи за 10-12 часов до анализа).
- За 30-60 минут до сдачи не курить.
- Избегать физических и эмоциональных нагрузок перед визитом в лабораторию.
- Предупредить врача обо всех принимаемых лекарствах, особенно влияющих на свертываемость (аспирин, антикоагулянты, гормональные препараты).
Своевременная оценка протромбинового времени — это простой шаг, который помогает врачу создать безопасные условия для наступления и благополучного течения долгожданной беременности.
Статья подготовлена по материалам эмбриолога, к.б.н. Ильи Сенечкина.
Гистологическое исследование эндометрия (слизистой оболочки матки) — это один из ключевых методов диагностики в гинекологии и репродуктологии. Анализ образца ткани под микроскопом позволяет оценить её строение, соответствие фазе менструального цикла и выявить патологические изменения, которые могут быть причиной бесплодия, невынашивания беременности или кровотечений.
Когда и зачем назначают это исследование?
Процедура забора материала (биопсия или «штриховой соскоб») выполняется амбулаторно или в стационаре. Исследование назначают для:
- Диагностики причин бесплодия и невынашивания беременности.
- Оценки соответствия эндометрия фазе менструального цикла (например, для выявления «тонкого» или нефункционирующего эндометрия).
- Выявления хронического эндометрита (воспаления).
- Диагностики гиперпластических процессов (железистая, железисто-кистозная гиперплазия, аденоматоз, полипы).
- Контроля за эффективностью гормонального лечения.
Что оценивает врач-гистолог? Норма и патология
В норме эндометрий ежемесячно проходит три фазы, которые должны четко соответствовать дню менструального цикла:
| Фаза менструального цикла | Дни цикла | Что происходит в норме? | Что может означать отклонение? |
| Фаза пролиферации | 5-14-й дни | Активный рост желез и стромы эндометрия после менструации. | Задержка роста может указывать на гормональную недостаточность. Сохранение этой структуры во второй половине цикла говорит об ановуляции (отсутствии овуляции). |
| Фаза секреции | 15-27-й дни | После овуляции железы начинают вырабатывать секрет, создавая оптимальные условия для имплантации эмбриона. | Неполноценные изменения могут указывать на недостаточность жёлтого тела (дефицит прогестерона). Выраженные секреторные изменения могут быть признаком беременности (маточной или внематочной). |
| Фаза кровотечения (менструация) | 28-2-й дни | Отторжение функционального слоя эндометрия. | Нарушенное или неполное отторжение ткани может приводить к длительным мажущим выделениям. |
Патологические состояния, которые выявляет гистология:
- Гиперпластические процессы: чрезмерное разрастание эндометрия.
- Железистая и железисто-кистозная гиперплазия — избыточный рост желез, часто на фоне избытка эстрогенов.
- Аденоматоз (атипическая гиперплазия) — предраковое изменение, требующее особого внимания.
- Гипопластические состояния: недоразвитие, недостаточная зрелость эндометрия («тонкий эндометрий»), что препятствует имплантации эмбриона.
- Хронический эндометрит: наличие воспалительного инфильтрата в строме, которое мешает нормальной функции эндометрия и имплантации.
- Несоответствие фазы цикла: например, признаки «поздней» секреции при ранней дате забора — указывает на гормональный дисбаланс.
Значение для репродуктивного здоровья
Для пар, столкнувшихся с проблемами зачатия или невынашивания, гистологическое исследование эндометрия — это незаменимый инструмент.
- При бесплодии оно позволяет исключить или подтвердить такие причины, как хронический эндометрит или недостаточность лютеиновой фазы (когда эндометрий не готов принять эмбрион).
- При неудачных попытках ЭКО анализ помогает оценить «имплантационное окно» — период максимальной готовности эндометрия к прикреплению эмбриона.
- После замершей беременности или выкидыша исследование соскоба помогает понять, была ли причиной патология эндометрия.
Полученное заключение гистолога позволяет врачу-репродуктологу или гинекологу поставить точный диагноз и назначить целенаправленное лечение: гормональную терапию, противовоспалительное лечение или хирургическое вмешательство (при полипах, гиперплазии). Это важный шаг на пути к восстановлению репродуктивного здоровья и достижению желанной беременности.

Эндометрий — это внутренняя выстилка матки, та самая «почва», в которой должен укорениться и расти эмбрион. От его состояния, толщины и структуры напрямую зависит, наступит ли беременность. И если вы когда-либо задавались вопросами о том, почему «эндометрий тонкий», «когда его лучше проверять» или «можно ли его нарастить», — вы не одиноки. Это самые частые темы в кабинете репродуктолога. Давайте разберём их по порядку.
1. Что такое эндометрий и как он меняется в течение цикла?
Эндометрий — это не статичная ткань. Он живёт по своим законам и полностью перестраивается каждый менструальный цикл. В этом процессе выделяют три ключевые фазы:
Фаза пролиферации (1–14-й день цикла). Под действием эстрогенов, которые вырабатываются растущими фолликулами, эндометрий начинает восстанавливаться после месячных и активно утолщаться. К середине цикла он достигает толщины 7–10 мм.
Секреторная фаза (15–28-й день). После овуляции на месте лопнувшего фолликула образуется жёлтое тело, которое начинает вырабатывать прогестерон. Под влиянием прогестерона эндометрий перестаёт расти, зато в нём происходят важнейшие изменения: железы начинают выделять питательный секрет, кровеносные сосуды разрастаются. Эндометрий становится рыхлым, сочным — идеальным для имплантации эмбриона. Его толщина в эту фазу может достигать 12–16 мм.
Менструация. Если беременность не наступила, уровень прогестерона падает, сосуды спазмируются, и функциональный слой эндометрия отторгается — начинаются месячные. Цикл повторяется заново.
2. Какая толщина эндометрия считается нормальной для зачатия?
Это, пожалуй, самый частый вопрос. Краткий ответ: для успешной имплантации в день переноса эмбриона (или в «окно имплантации» при естественном цикле) оптимальная толщина эндометрия составляет 8–14 мм.
Цифры, на которые ориентируются врачи:

Важно: толщина эндометрия оценивается строго на определённый день цикла или день цикла ЭКО. Сравнивать толщину на 7-й день и на 21-й день бессмысленно — в разные фазы нормы абсолютно разные.
3. Почему эндометрий может быть тонким и что с этим делать?
Тонкий эндометрий (менее 7 мм в середине лютеиновой фазы) — одна из частых причин бесплодия и неудачных попыток ЭКО. Причины могут быть разными:
Механические повреждения базального слоя. Самая частая причина. После грубых выскабливаний, множественных абортов, операций на матке может пострадать ростковый (базальный) слой эндометрия. Если он разрушен, эндометрий больше никогда не вырастет до нормальной толщины — это состояние называется «синдром Ашермана» (внутриматочные синехии).
Гормональные нарушения. Дефицит эстрогенов (часто при низком овариальном резерве, в перименопаузе, при гипогонадотропном гипогонадизме) не позволяет эндометрию нарастить нужную толщину.
Нарушение кровотока в матке. Тромбофилии, анемия, курение, спайки в полости матки — всё, что ухудшает кровоснабжение, мешает росту эндометрия.
Хронический эндометрит. Вялотекущее воспаление в матке делает эндометрий «неполноценным»: он может быть нормальной толщины, но его структура нарушена, и он не способен принять эмбрион.
Идиопатический тонкий эндометрий. Иногда при полном порядке всех анализов причина остаётся неизвестной. Это самый сложный случай для лечения.
Что предлагает современная медицина для «наращивания» эндометрия?
Лечение всегда зависит от причины:
- Гормональная поддержка: эстрогены (прогинова, дивигель, эстрофем) в разных дозировках и схемах. Иногда в комбинации с вагинальным виагрой (улучшает кровоток).
- Улучшение кровотока: аспирин в низких дозах, пентоксифиллин (трентал), витамин Е, L-аргинин.
- Физиотерапия: электрофорез с цинком, магнитотерапия, лазеротерапия — стимулируют регенерацию.
- PRP-терапия (плазмолифтинг): введение в эндометрий собственной обогащённой тромбоцитами плазмы крови. Это один из самых эффективных современных методов при тонком эндометрии.
- Гранулоцитарный колониестимулирующий фактор (филграстим): введение в полость матки препарата, который стимулирует рост клеток.
- Хирургическое лечение: при синдроме Ашермана — гистероскопическое рассечение синехий, восстановление полости матки.
Важный нюанс: если базальный слой разрушен необратимо, никакое лечение не поможет. В такой ситуации единственный выход — суррогатное материнство или (в некоторых странах) трансплантация матки. К счастью, полное разрушение базального слоя встречается редко.
4. Какая структура эндометрия считается хорошей?
Толщина — это не всё. Даже толстый эндометрий может быть «плохим», если его структура нарушена. Признаки хорошего эндометрия в «окно имплантации»:
- Трёхслойность — на УЗИ отчётливо видны три слоя: два гиперэхогенных (светлых) по краям и один гипоэхогенный (тёмный) посередине. Это признак того, что эндометрий правильно подготовлен прогестероном.
- Однородность — нет кист, полипов, участков гиперплазии.
- Отсутствие патологических включений — внутриматочных синехий, миоматозных узлов, деформирующих полость.
Если эндометрий толстый, но без трёхслойности — это может быть признаком гиперплазии, хронического эндометрита или просто недостаточной подготовки прогестероном. Такой эндометрий не готов к имплантации.
5. Когда лучше делать УЗИ эндометрия?
УЗИ эндометрия информативно только в привязке к дню цикла. Вот ориентиры:
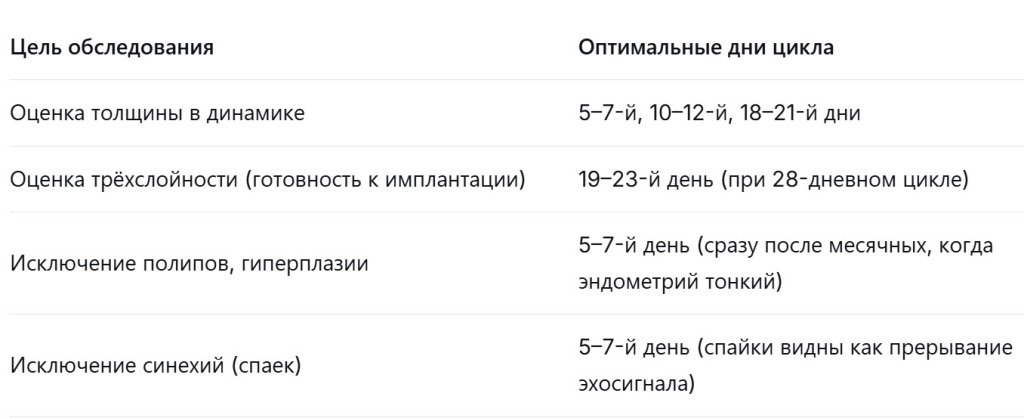
Для пациенток в программе ЭКО все сроки определяет врач индивидуально под конкретный протокол.
6. Что такое «окно имплантации» и как узнать, что оно «сдвинуто»?
«Окно имплантации» — это короткий промежуток времени (всего 4–5 дней в середине лютеиновой фазы), когда эндометрий максимально готов принять эмбрион. В норме оно приходится на 19–23-й день цикла (при 28-дневном цикле).
Однако у некоторых женщин это окно может быть сдвинуто — наступать раньше (на 16–18-й день) или позже (на 24–26-й день). Если перенос эмбриона происходит не в индивидуальное окно имплантации, даже идеальный эмбрион не приживётся.
Как диагностируют сдвиг окна имплантации? Существует специальный генетический тест — ERA-тест (Endometrial Receptivity Array). В день предполагаемого окна имплантации берут биопсию эндометрия и анализируют экспрессию 236 генов, отвечающих за рецептивность. Тест с вероятностью 98% определяет, открыто окно имплантации или нет, и если сдвинуто — на сколько дней.
Для кого рекомендован ERA-тест:
- Две и более неудачные попытки ЭКО с качественными эмбрионами.
- Тонкий эндометрий в анамнезе.
- Хронический эндометрит.
- Аденомиоз, миомы матки.
- Неудачи после переноса генетически тестированных эмбрионов.
7. Как подготовить эндометрий к ЭКО или естественному зачатию?
Самый эффективный способ — работать в связке с врачом. Но есть общие принципы, которые можно и нужно соблюдать:
Образ жизни:
- Отказ от курения — никотин резко ухудшает кровоток в матке и снижает толщину эндометрия в среднем на 30–40%.
- Умеренные физические нагрузки — улучшают кровообращение в малом тазу.
- Нормализация веса — как дефицит, так и ожирение нарушают гормональный баланс.
- Управление стрессом — высокий кортизол снижает чувствительность эндометрия к прогестерону.
Питание и добавки (после консультации с врачом):
- Витамин Е — улучшает кровоток.
- L-аргинин — расширяет сосуды эндометрия.
- Витамин D — участвует в регуляции генов рецептивности.
- Омега-3 жирные кислоты — снижают воспаление.
- Фолиевая кислота — необходима для деления клеток эндометрия.
Медицинские методы (по назначению):
- Гормональная поддержка (эстрогены + прогестерон).
- PRP-терапия (плазмолифтинг эндометрия).
- Лечение хронического эндометрита (антибиотики + пробиотики).
- Физиотерапия.
Резюме
- Эндометрий — живая, циклически меняющаяся ткань. Его состояние оценивают строго в привязке к дню цикла.
- Толщина 8–14 мм в середине лютеиновой фазы — оптимальна для имплантации. Менее 6 мм — критически низкая.
- Тонкий эндометрий лечится, но успех зависит от причины. Если базальный слой разрушен необратимо — это редкая, но тяжёлая ситуация.
- Структура важнее толщины. Трёхслойный эндометрий — признак готовности к имплантации.
- Окно имплантации может сдвигаться. Если у вас повторные неудачи ЭКО — обсудите с врачом ERA-тест.
- Подготовка эндометрия — это комплексный процесс, включающий образ жизни, питание, а иногда и современные медицинские технологии (PRP, физиотерапия).
Понимание того, как работает ваш эндометрий, — это огромный шаг к тому, чтобы беременность наступила и благополучно развивалась. Задавайте вопросы своему врачу, не стесняйтесь уточнять и переспрашивать. Чем больше вы знаете о своём организме, тем более эффективным будет лечение.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Подготовка эндометрия для успешного ЭКО
Гистологическое исследование эндометрия: зачем его проводят и что оно показывает
Лапароскопическая коррекция маточных труб — это современный хирургический метод, позволяющий решить ряд проблем с фаллопиевыми трубами, которые соединяют матку и яичники, обеспечивая продвижение яйцеклетки для оплодотворения. Операция проводится при таких патологиях, как внематочная беременность, спайки, непроходимость труб и эндометриоз. Важным аспектом является также использование этой процедуры для перевязки труб в целях стерилизации, если женщина больше не планирует рождение детей.
Когда же следует задуматься об операции на маточных трубах? Главным показанием является бесплодие. Лапароскопия помогает не только диагностировать проблему, но и в некоторых случаях сразу же её устранить. Основные показания для такого вмешательства включают:
1. Перитубарные спайки: Часто возникают после инфекций или воспалений в области малого таза, таких как хламидиоз или туберкулезный сальпингит. Лапароскопия позволяет удалить спайки, восстанавливая фертильность.
2. Внематочная беременность: Обычно это происходит, когда эмбрион начинает развиваться в маточной трубе. В таких случаях необходима срочная операция по удалению трубы или эмбриона, чтобы предотвратить дальнейшие осложнения.
3. Непроходимость труб: Лапароскопия может помочь, если блокировка находится близко к яичнику. После успешного удаления препятствий шансы на беременность увеличиваются.
4. Гидросальпинкс: Это состояние характеризуется скоплением жидкости в трубах, что делает их непроходимыми и создает среду для инфекции. В таких случаях труба удаляется.
5. Стерилизация: Этот метод часто применяется для женщин, которые решили не иметь больше детей. Операция включает пересечение и коагуляцию труб и является необратимой.
Лапароскопия имеет несколько преимуществ перед традиционной полостной хирургией. Она обеспечивает более быстрое восстановление — обычно пациенты проводят в стационаре от 3 до 5 дней. Шрамы после вмешательства минимальны и практически незаметны. Кроме того, процедура проходит под контролем видеокамеры, что делает её более точной и щадящей для окружающих тканей.
Подготовка к лапароскопии включает ряд предварительных обследований, таких как флюорография, анализы крови и мочи, УЗИ малого таза и другие. Перед операцией необходимо отказаться от еды после шести вечера и сообщить врачу о принимаемых лекарствах.
После операции женщине рекомендуется следить за возможностью наступления беременности, так как после восстановления проходимости труб вероятность зачатия увеличивается. Однако в случае наличия частичной непроходимости труб важно проводить регулярные тесты, чтобы избежать риска внематочной беременности, требующей немедленной медицинской помощи.
Читайте также:

Гарднереллез — это инфекция, вызванная бактериями рода Gardnerella, которая поражает мочеполовую систему. Это состояние не считается передающимся половым путем, так как оно развивается при изменении баланса микрофлоры. Gardnerella vaginalis является частью нормальной флоры влагалища, но их чрезмерное размножение может привести к заболеванию. Гарднереллез может затронуть и мужчин, чаще всего проявляясь в виде уретрита, что сопровождается выделениями с неприятным запахом и зудом.
У женщин гарднереллез может вызывать воспаления шейки матки, эндометрия и яичников. Беременность может осложниться преждевременными родами или инфекцией ребенка при прохождении через родовые пути. Также повышается риск выкидыша на ранних сроках.
Факторы, способствующие развитию гарднереллеза, включают тесную одежду, синтетическое белье, частое использование тампонов и прокладок, длительное применение антибиотиков, которые убивают полезные бактерии, а также чрезмерные спринцевания. Неправильное питание, гормональные изменения из-за беременности или приема противозачаточных средств также могут влиять на развитие инфекции.
Симптомы гарднереллеза включают обильные выделения из влагалища, которые могут быть прозрачными, серыми или зелеными. Прогрессирование инфекции может вызвать зуд, жжение и болезненные ощущения при половом акте.
Диагностика основывается на анализе жалоб пациента и осмотре, а также на микроскопическом исследовании мазка и бактериального посева. Эти методы позволяют оценить соотношение полезных и вредоносных бактерий.
Лечение включает подавление роста вредных бактерий и восстановление нормальной микрофлоры влагалища. Обычно назначаются антибиотики в виде свечей или гелей, такие как Метронидазол и клиндацимин, а также антибактериальные таблетки. Важную роль играет диета, богатая пробиотиками и свежими продуктами. Иногда дополнительная терапия включает противогрибковые препараты, если развивается кандидоз.
Фитотерапия может быть полезной, но требует длительного применения. Важно избегать спринцеваний, чтобы не ухудшить состояние. Рекомендовано носить хлопковое белье, правильно питаться и проводить больше времени на свежем воздухе. Если у вас есть вопросы о лечении, обязательно обратитесь к врачу за консультацией.

«Помогите, прошу вас!!!! Уже полгода лечу шеечный цистит, ВСЕ прошла: и антибиотики, и вливания, и серебро, и мази, и физиопроцедуры, и свечки, и травки, и прогревания.... Сменила 3 врачей-профессоров... все равно каждый день при малейшем раздражении — колет и немного хочется... А у меня 5 января начинается длинный протокол ЭКО... Я в панике...» — эта история пользовательницы с форума знакома многим женщинам, которые годами безуспешно борются с циститом.
Почему цистит не проходит, даже если анализы в норме?
Участница форума, которая сама прошла через многолетнюю борьбу с болезнью, объясняет: большинство урологов умеют лечить только острый бактериальный цистит. А когда женщина приходит с рецидивом несколько раз в месяц, у многих врачей возникает «стойкое раздражение», потому что кроме новых антибиотиков и инстилляций они ничего предложить не могут.
Между тем, причин у хронического цистита может быть множество:
1. Дисбактериоз кишечника и влагалища
Другая пользовательница рассказала, что после 7 курсов антибиотиков за 2 года ситуация только ухудшалась. Она обратилась к гастроэнтерологу, пролечила кишечник — и цистит отступил на целый год. Это позволило ей сделать ЭКО (к сожалению, беременность оказалась внематочной, но это уже другая история).
2. Урогенитальный дисбактериоз
Форумчанки подтверждают: если после множества курсов антибиотиков в анализах нет лейкоцитов, а симптомы мучают — почти наверняка развился дисбактериоз. В посевах могут обнаруживаться кишечные бактерии (стафилококки, энтерококки, лептотрикс), как это случилось у Солнышка ясное.
**3. Интерстициальный цистит**
Это самая тяжелая форма, когда стенки мочевого пузыря замещаются рубцовой тканью. Flowery предупреждает: тревожный симптом — если моча стерильна, но женщина не может удерживать мочу дольше 30 минут. В этом случае требуется срочная госпитализация и полноценное обследование в стационаре.
**4. Гиперактивный мочевой пузырь или уретра**
Иногда проблема не в инфекции, а в нервной регуляции. Как заметила участница Рошени, если все анализы идеальные, стоит подумать о гиперреактивном мочевом пузыре. Тем более что западные врачи при лечении циститов используют антидепрессанты в комплексе с другими препаратами — настолько велика роль стресса и паники в этом заболевании.
Что делать, если стандартное лечение не помогает?
1. Начать с правильной диагностики
Лечение рецидивирующего цистита должно начинаться с цистоскопии. Врач должен увидеть стенки мочевого пузыря изнутри, при необходимости взять биопсию — и только потом назначать терапию.
2. Проверить кишечник и влагалище на дисбактериоз
Еще одна пациентка сдала анализы и обнаружила в мазках лептотрикс, стафилококки и энтерококки — типичные кишечные бактерии. Это прямой сигнал, что проблема может быть в нарушении микрофлоры.
3. Искать узких специалистов
4. Не пренебрегать физиотерапией
Форумчанка, которая ежегодно ездит в санатории Железноводска, уверена: УВЧ, амплипульс, магнитотерапия могут творить чудеса. Если бы у женщин была возможность проходить физиопроцедуры каждые 3 месяца, ремиссия могла бы длиться вечно. Но, к сожалению, в обычных поликлиниках таких методик для цистита нет.
5. Питьевой режим и профилактика
Самая безопасная рекомендация для всех — не менее 2 литров жидкости в день, включая урологические сборы (толокнянка, лист брусники, спорыш, иван-чай).
Можно ли делать ЭКО при хроническом цистите?
Цистоскопию и основное лечение лучше завершить до вступления в протокол, чтобы не откладывать ЭКО и не рисковать здоровьем.
Простые правила, которые снижают риск рецидива
После каждого полового акта — сразу в туалет. Это снижает риск заброса бактерий в уретру.
Избегать переохлаждений. Даже сесть на холодное сиденье зимой — рисковано.
Не носить узкие брюки в длительных поездках. Лучше юбка или свободная одежда.
Пить достаточно жидкости.
Если вы столкнулись с похожей ситуацией, не отчаивайтесь. Ищите врача, который не просто выписывает антибиотики, а пытается разобраться в причине. И помните: даже при хроническом цистите можно успешно пройти ЭКО и родить здорового малыша.
