Редакция 'ПЛЮС ОДИН'
Эндометриоз — это заболевание, при котором ткань, похожая на внутреннюю оболочку матки (эндометрий), разрастается за её пределами: на яичниках, маточных трубах, брюшине, а в редких случаях даже в кишечнике или мочевом пузыре . По статистике, им страдает около 10% женщин репродуктивного возраста . Одна из главных коварств болезни в том, что она может долгое время протекать бессимптомно, а явные признаки часто списывают на «особенности» месячных.
Чтобы вовремя заподозрить неладное и не откладывать визит к врачу, важно знать характерные «красные флаги» эндометриоза.
Основные симптомы, которые нельзя игнорировать
1. Болезненные менструации (дисменорея)
Боль во время месячных — самый частый признак. В норме легкий дискомфорт допустим, но при эндометриозе боли становятся изнуряющими. Они могут начинаться за 1-2 дня до менструации и достигать пика в первые дни. Женщины описывают их как «режущие», «дергающие», отдающие в поясницу, крестец или ноги . Тревожный сигнал: если раньше месячные были безболезненными, а со временем стали невыносимыми.
2. Боль во время или после полового акта (диспареуния)
Если близость приносит дискомфорт или острую боль внизу живота, особенно в определенных позах или глубоко внутри влагалища, это может указывать на наличие очагов эндометриоза в позадиматочном пространстве или на связках матки .
3. «Несвязанные» тазовые боли и сбои цикла
Боль может присутствовать не только во время месячных. Хроническая тянущая боль внизу живота, которая усиливается при физической нагрузке, а также мажущие коричневатые выделения за 2-3 дня до менструации — типичные спутники эндометриоза . Сами месячные нередко становятся очень обильными или длительными (более 7 дней).
4. Бесплодие
Эндометриоз диагностируют у 30-40% женщин, которые не могут забеременеть . Заболевание нарушает микрофлору малого таза, вызывает воспаление и образование спаек, которые могут блокировать маточные трубы или мешать имплантации эмбриона. Если при регулярной половой жизни беременность не наступает в течение года (или полугода, если вам за 35), это повод для обследования.
5. Специфические симптомы по соседним органам
В зависимости от того, куда «пророс» эндометрий, могут появляться жалобы, на первый взгляд не связанные с гинекологией:
- Кишечник: боли при дефекации, вздутие, запоры или диарея, кровь в стуле во время менструации.
- Мочевой пузырь: боль при мочеиспускании, чувство давления, кровь в моче (обычно в «критические дни»).
Почему симптомы обманчивы и что делать?
Важно понимать главный парадокс эндометриоза: выраженность боли никак не связана со стадией заболевания. У женщины может быть огромная киста яичника и запущенный спаечный процесс, но при этом не болеть вообще. И наоборот, несколько маленьких очагов могут вызывать невыносимые страдания .
Если вы обнаружили у себя один или несколько из перечисленных симптомов, не занимайтесь самодиагностикой и не терпите боль в надежде, что «само пройдет». Современная гинекология рекомендует: при подозрении на эндометриоз необходимо сделать УЗИ органов малого таза (трансвагинальным датчиком), а в сложных случаях — МРТ . «Золотым стандартом» диагностики остается лапароскопия, но для начала стоит проконсультироваться с врачом .
Помните: раннее выявление эндометриоза позволяет остановить его прогрессирование, сохранить фертильность и избавиться от хронической боли, значительно повысив качество жизни.

Неудачная попытка экстракорпорального оплодотворения — это не просто медицинский результат. Это эмоциональный удар, разочарование и чувство тупика, знакомые многим парам. В такой момент легко опустить руки, но правильная стратегия — не замыкаться в себе, а идти к врачу. Но не к тому, который просто скажет «давайте попробуем ещё раз», а к тому, кто сядет и скажет: «Давайте разбираться, почему не получилось».
Зачем идти на консультацию после неудачи
Многие пары ошибочно полагают, что после неудачного ЭКО нужно просто «отдохнуть и попробовать снова». Но без анализа причин повторение той же тактики с высокой вероятностью приведёт к тому же результату. Цель консультации после неудачи — не просто записаться на следующий протокол, а:
- Понять, на каком этапе произошёл срыв (оплодотворение, развитие эмбриона, имплантация).
- Выявить факторы, которые могли этому способствовать.
- Скорректировать план действий для следующей попытки.
Как подготовиться к консультации
Чтобы визит к врачу был максимально продуктивным, возьмите с собой:
- Выписку из предыдущего протокола. В идеале — полную эмбриологическую карту, где указано количество полученных яйцеклеток, процент оплодотворения, качество и скорость деления эмбрионов.
- Результаты всех анализов, которые вы сдавали перед протоколом (гормоны, спермограммы, инфекции).
- Фотографии эмбрионов (если клиника их выдаёт). Иногда эмбриолог может пересмотреть их и дать дополнительный комментарий.
- Вопросы, которые вы хотите задать врачу. Лучше записать их заранее, чтобы в кабинете ничего не забыть.
Что происходит на консультации: пошагово
Шаг 1. Сбор анамнеза и разбор предыдущего протокола
Врач детально расспросит о том, как проходила стимуляция: какие препараты вы принимали, как рос эндометрий, сколько было фолликулов. Затем — самый важный этап: анализ эмбриологического этапа.
Ключевые вопросы, на которые должен ответить врач:
- Какое количество яйцеклеток было получено? Соответствует ли оно возрасту и овариальному резерву?
- Сколько из них созрело (метафаза II) и было оплодотворено?
- Какова была морфология эмбрионов на 3-й и 5-й день?
- Была ли проведена ПГТ-А (генетическая диагностика)? Если да, то сколько эмбрионов оказалось эуплоидными (хромосомно нормальными)?
- На какой день был перенос и какое качество имел перенесённый эмбрион?
Шаг 2. Оценка факторов, которые могли повлиять на неудачу
Врач последовательно проанализирует все звенья цепи.
Эмбриональный фактор (самая частая причина неудач — до 70–80%). Если эмбрион не прошёл генетическое тестирование, нельзя исключать хромосомные аномалии. Даже «красивый» эмбрион может быть анеуплоидным. Врач может рекомендовать ПГТ-А в следующем протоколе.
Эндометриальный фактор. Врач пересмотрит параметры эндометрия в день переноса: толщину, структуру (трёхслойность), наличие признаков воспаления. При подозрении на хронический эндометрит может быть назначена пайпель-биопсия. При сомнениях в правильности timing — тест ERA для определения индивидуального «окна имплантации».
Гормональный фон. Уровни прогестерона и эстрадиола в день переноса имеют значение. Преждевременный подъём прогестерона может сдвинуть окно имплантации и сделать эндометрий нерецептивным.
Факторы образа жизни и здоровья. Врач спросит о стрессе, питании, весе, хронических заболеваниях, приёме лекарств. Иногда причина может быть в некомпенсированном гипотиреозе или нарушении свёртываемости крови.
Шаг 3. Обсуждение плана дальнейших действий
На основе разобранных данных врач предложит одну или несколько стратегий.
- Коррекция протокола стимуляции. Возможно, потребуется изменить дозировки препаратов, добавить или убрать определённые лекарства, перейти с длинного протокола на короткий или наоборот.
- Дополнительные обследования. Врач может назначить анализы, которые не входят в стандартный пакет: коагулограмму, иммунологические тесты (NK-клетки, HLA-совместимость), генетическое тестирование (кариотип супругов).
- Изменение тактики переноса. Возможно, вместо свежего переноса стоит перейти к криопротоколу, чтобы исключить влияние гиперстимуляции и подготовить эндометрий в более спокойном цикле.
- Использование донорского материала. Если установлено, что собственные яйцеклетки или сперма имеют низкое качество, врач может обсудить программы с донорскими ооцитами или спермой.
Какие вопросы стоит задать врачу на консультации
Чтобы вы не растерялись в кабинете, вот список важных вопросов.
- Как вы оцениваете качество моих эмбрионов в прошлом протоколе? Были ли у них шансы?
- Почему, на ваш взгляд, имплантация не произошла?
- Нужно ли нам провести дополнительные обследования (ПГТ-А, ERA, пайпель-биопсию, анализы на гемостаз)?
- Будет ли отличаться следующий протокол от предыдущего? Что именно вы измените и почему?
- Какой перерыв нам нужно сделать перед следующей попыткой?
- Нужно ли нам что-то менять в образе жизни, питании, принимать дополнительные витамины или добавки?
Чего не должно быть на консультации
Врач, который говорит «вам просто не повезло, давайте ещё раз» без какого-либо анализа, — не тот специалист, который нужен паре с неудачей. Да, элемент случайности есть всегда, но задача врача — минимизировать неопределённость, проверив всё, что можно проверить.
Также настораживать должны фразы «вы слишком много переживаете» или «вам нужно расслабиться и поехать на море». Стресс действительно влияет на фертильность, но он крайне редко является единственной причиной неудачи ЭКО. За такими формулировками часто скрывается нежелание врача копать глубже.
Консультация после неудачного ЭКО — это не формальность, а важнейший этап на пути к успеху. Хороший репродуктолог не просто скажет «попробуем ещё раз», а проведёт настоящий «разбор полётов»: проанализирует протокол, качество эмбрионов, состояние эндометрия и гормональный фон. На основе этого анализа родится новый, персонализированный план действий. И тогда шансы на успех в следующей попытке будут уже не «авось повезёт», а результат продуманной медицинской стратегии.
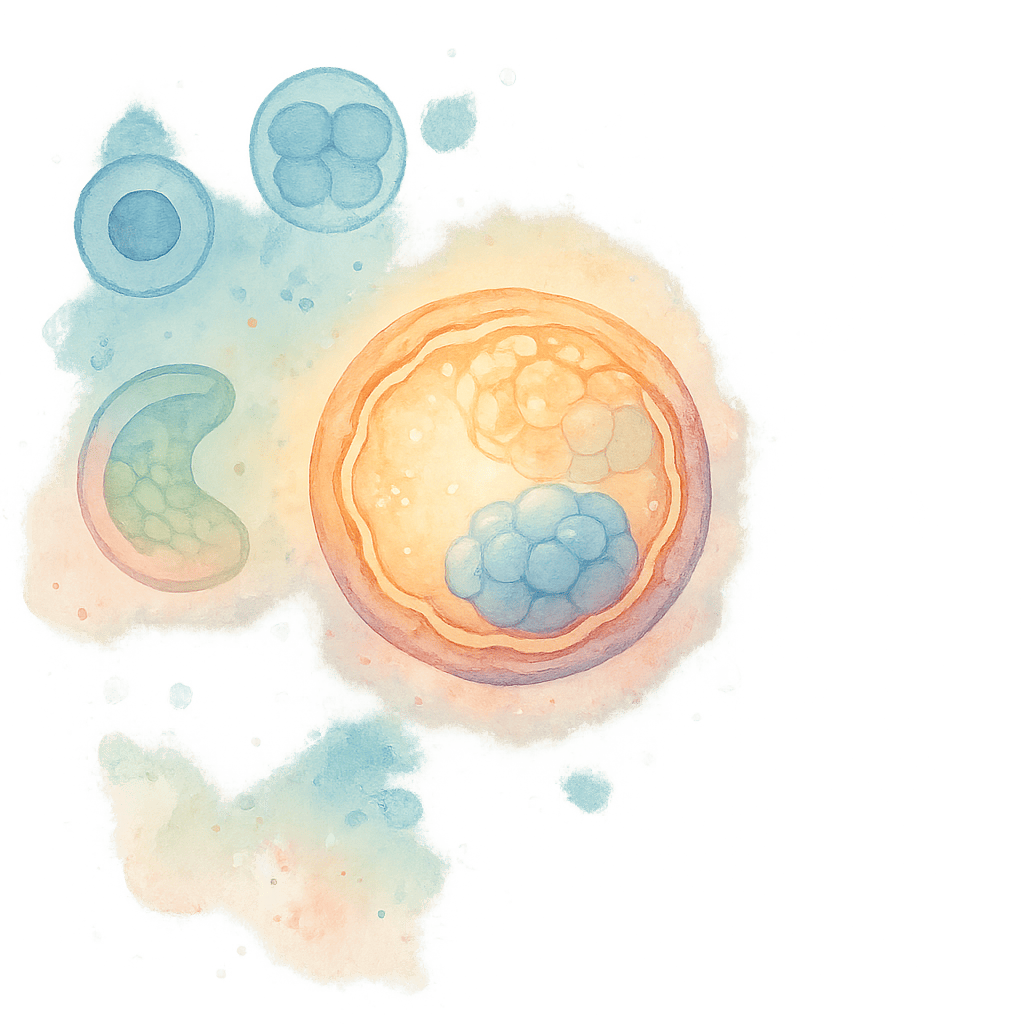
В программе ЭКО один из самых волнительных моментов для будущих родителей — этап, когда эмбриолог выбирает эмбрион для переноса. К этому моменту за плечами стимуляция, пункция, дни томительного ожидания в лаборатории. Как же специалист решает, какой эмбрион имеет наибольший шанс на имплантацию? Главный инструмент — морфологическая оценка по системе Гарднера, которая сегодня считается мировым стандартом.
Почему именно 5-й день?
Долгое время эмбрионов переносили на 2-3 день развития, когда они состоят всего из 4-8 клеток. Однако сегодня золотой стандарт — перенос на стадии бластоцисты (5-6 день) . Почему это лучше?
- Естественный отбор. Не все эмбрионы способны дорасти до бластоцисты в лаборатории. Те, кто это сделал, обладают более высоким потенциалом к развитию.
- Синхронизация с эндометрием. В естественном цикле имплантация происходит именно на 5-7 день, когда эмбрион достигает стадии бластоцисты . Перенос в это время максимально физиологичен.
- Более точная оценка. На стадии бластоцисты у эмбриона уже сформированы структуры, по которым можно с высокой вероятностью предсказать его жизнеспособность .
Что такое бластоциста?
К пятому дню развития из оплодотворённой яйцеклетки формируется бластоциста — структура, состоящая из 150-200 клеток . В ней уже можно различить две важные части:
- Внутренняя клеточная масса (Inner Cell Mass, ICM) — из неё впоследствии разовьётся сам плод.
- Трофэктодерма (Trophectoderm, TE) — внешний слой клеток, из которого сформируется плацента и другие внезародышевые оболочки .
Внутри бластоцисты находится полость, заполненная жидкостью (бластоцель), а снаружи эмбрион покрыт прозрачной оболочкой (zona pellucida), из которой ему предстоит «вылупиться» для имплантации .
Система Гарднера: расшифровываем код эмбриона
В 2000 году учёный Дэвид Гарднер предложил систему оценки, которая используется в лабораториях по всему миру . Оценка бластоцисты выглядит как комбинация из цифры и двух букв, например, 4AB. Каждый символ имеет значение .
Цифра (1–6): степень расширения и стадия «вылупления»
Эта цифра описывает размер бластоцисты и её готовность покинуть защитную оболочку.
- 1–2: Ранняя бластоциста. Полость занимает меньше половины или около половины объёма эмбриона.
- 3: Полная бластоциста. Полость заполняет почти весь эмбрион.
- 4: Расширенная бластоциста. Полость заполняет весь эмбрион, его оболочка истончается, а размер заметно увеличивается.
- 5: «Вылупляющаяся» бластоциста. Эмбрион начинает прорывать оболочку.
- 6: Полностью «вылупившаяся» бластоциста. Эмбрион полностью освободился от оболочки.
На что это влияет: Для переноса и заморозки пригодны бластоцисты 3–6 стадий. Эмбрионы 4 и 5 стадий считаются наиболее перспективными, так как они уже готовы к имплантации .
Первая буква (A, B, C): качество внутренней клеточной массы (ICM)
Эта оценка говорит о потенциате будущего плода.
- A (отлично): Много плотно упакованных, здоровых клеток. Такой ICM имеет наилучший шанс на развитие .
- B (хорошо): Клеток несколько, они сгруппированы более рыхло.
- C (удовлетворительно): Клеток очень мало, они расположены беспорядочно.
На что это влияет: Высокое качество ICM (A или B) является важным прогностическим признаком успешного развития беременности .
Вторая буква (A, B, C): качество трофэктодермы (TE)
Эта оценка критична для имплантации — процесса прикрепления эмбриона к стенке матки .
- A (отлично): Много клеток, которые образуют сплошной, организованный слой .
- B (хорошо): Клеток меньше, они расположены более рыхло, но выглядят здоровыми.
- C (удовлетворительно): Очень мало крупных, часто дистрофичных клеток.
На что это влияет: Качество трофэктодермы напрямую коррелирует с вероятностью имплантации. Эмбрионы с оценкой TE «A» или «B» имеют значительно более высокие шансы прижиться .
Как интерпретировать оценки? Что такое «хороший» эмбрион?
Хотя идеальным считается эмбрион с оценкой 5AA (полная бластоциста, отличный ICM и TE), на практике такие встречаются нечасто .
- Эмбрионы отличного и хорошего качества:AA, AB, BA. Эти эмбрионы имеют наилучшие шансы на успешную имплантацию. В большинстве случаев именно их рекомендуют для переноса .
- Эмбрионы удовлетворительного качества:BB, BC, CB. Такие бластоцисты также могут приводить к беременности и рождению здорового ребёнка. Их часто переносят, если эмбрионов лучшего качества нет .
- Эмбрионы низкого качества:CC. Шансы на имплантацию у таких эмбрионов крайне низки, и обычно их не используют для переноса .
Важный нюанс: морфология не равна генетике
Крайне важно понимать: оценка по системе Гарднера — это визуальная оценка внешнего строения эмбриона. Она не даёт информации о его хромосомном наборе. Эмбрион с идеальной морфологией (5AA) может оказаться генетически аномальным (анеуплоидным), и наоборот, эмбрион с оценкой «BB» может быть генетически здоровым и успешно имплантироваться .
Для исключения хромосомных аномалий используется преимплантационное генетическое тестирование (ПГТ-А), которое проводится после биопсии клеток бластоцисты.
Что, если на 5-й день нет бластоцист?
Иногда все эмбрионы развиваются медленнее. Если на 5-й день они находятся только на стадии морулы или ранней бластоцисты, современная стратегия рекомендует не проводить перенос в свежем цикле, а продолжить культивирование до 6-го дня .
Исследования показывают, что перенос размороженных (криоконсервированных) бластоцист 6-го дня в следующем цикле даёт значительно лучшие результаты по частоте наступления беременности и живорождений (до 47,8%), чем перенос незрелых эмбрионов на 5-й день (всего 17,7%) .
Оценка эмбрионов на 5-й день по системе Гарднера — это мощный и информативный инструмент в руках эмбриолога. Она позволяет выбрать эмбрион с наилучшим визуальным потенциалом для переноса, повышая шансы на долгожданную беременность. Однако окончательное решение всегда принимается индивидуально, с учётом множества факторов, включая возраст женщины, историю предыдущих попыток и, при необходимости, результаты генетического тестирования.
Читайте по теме:
Российские ученые разработали неинвазивный метод оценки хромосом эмбриона с точностью до 84%

Один из самых частых вопросов, который слышит репродуктолог от пары, готовящейся к ЭКО: «Какова вероятность, что всё получится с первой попытки?» Ответ зависит от множества факторов, но главное — да, беременность после одного переноса возможна и происходит достаточно часто. Однако шансы на успех никогда не достигают 100%, и понимание этого помогает снизить тревожность и правильно настроиться.
От чего зависит успех одного переноса?
Эффективность однократного переноса эмбриона определяется сочетанием нескольких ключевых факторов. Самые важные из них:
1. Возраст женщины
Возраст — главный прогностический фактор. Чем моложе женщина, тем выше вероятность, что яйцеклетки (а значит, и эмбрионы) будут хромосомно здоровыми. По данным Российской ассоциации репродукции человека (РАРЧ), средняя частота наступления беременности в расчёте на один перенос составляет:
- до 35 лет — 35–40%
- 35–37 лет — 30–35%
- 38–40 лет — 25–30%
- 41–42 лет — 15–20%
- старше 42 лет — 5–10%
Эти цифры — средние по больнице. В конкретной клинике и для конкретной пациентки они могут быть выше или ниже в зависимости от индивидуальных особенностей.
2. Качество эмбриона
Эмбриологи оценивают эмбрионы по морфологии: форме, размеру клеток, степени фрагментации. Лучшие эмбрионы (класса А, или отличного качества) имеют более высокий имплантационный потенциал. Эмбрионы, переносимые на стадии бластоцисты (5-6 день развития), приживаются чаще, чем трёхдневки — примерно в 1,5-2 раза. Это связано с тем, что до бластоцисты «доживают» только самые жизнеспособные эмбрионы.
3. Преимплантационное генетическое тестирование (ПГТ-А)
Если переносить только эуплоидные (хромосомно здоровые) эмбрионы, отобранные с помощью ПГТ-А, частота наступления беременности за один перенос может достигать 60–70% у женщин до 35-38 лет и 50–60% у пациенток старшего возраста. ПГТ-А особенно эффективен при повторных неудачах и у женщин после 37–38 лет.
4. Состояние эндометрия
Даже идеальный эмбрион не приживётся, если эндометрий («почва») не готов его принять. Ключевые параметры:
- толщина эндометрия в день переноса: оптимально 8–14 мм;
- структура: трёхслойный рисунок — признак хорошей рецептивности;
- отсутствие хронического эндометрита, полипов, синехий, миом, деформирующих полость матки.
При идеальном эндометрии и хорошем эмбрионе шансы на беременность за один перенос максимальны.
5. Криоперенос vs свежий перенос
Сегодня всё больше клиник отдают предпочтение криопротоколам — заморозке всех полученных эмбрионов и их переносу в следующем, подготовленном цикле. Исследования показывают, что частота наступления беременности в криопротоколах не уступает, а в некоторых группах (например, при высоком риске гиперстимуляции) даже превосходит результаты свежих переносов. Криоперенос позволяет провести перенос в более «спокойном», физиологичном цикле, когда организм восстановился после гормональной стимуляции.
Реальные цифры: сколько пар беременеют с первой попытки
Обобщая данные клинической статистики и регистров ВРТ, можно сказать:
- В среднем, каждая третья-четвёртая пара (25–35%) добивается беременности после первого переноса.
- Кумулятивный эффект (вероятность наступления беременности после нескольких переносов из одного цикла) значительно выше — до 50–70% после 2-3 переносов.
Это означает, что отсутствие беременности после первой попытки — не повод для отчаяния и не свидетельство того, что «что-то не так». Это норма, вписывающаяся в медицинскую статистику.
Что делать, если беременность не наступила после одного переноса?
Первая неудача — не показание к панике и тотальному пересмотру тактики. Но и игнорировать её не стоит. План действий:
- Не торопиться. Организму нужен отдых. Рекомендуемый перерыв между переносами — 2-3 месяца.
- Провести «разбор полётов» с врачом. Проанализировать протокол стимуляции, качество эмбрионов, состояние эндометрия, уровень гормонов. Возможно, потребуется скорректировать дозы препаратов или сменить тип протокола.
- Рассмотреть дополнительные обследования. При отсутствии очевидных причин неудачи и при повторных переносах может потребоваться:
- ПГТ-А (если не проводилось) — для отбора хромосомно здоровых эмбрионов;
- пайпель-биопсия эндометрия — для исключения хронического эндометрита;
- ERA-тест — для определения индивидуального «окна имплантации»;
- гистероскопия — для визуальной оценки полости матки.
- Не терять надежду и не винить себя. Одна неудачная попытка не снижает шансы на успех в следующем цикле.
Беременность после одного переноса эмбриона — это реальность, с которой сталкиваются тысячи пар ежегодно. Шансы на успех зависят от возраста, качества эмбриона, состояния эндометрия и правильного выбора протокола. Однако даже при идеальных условиях беременность наступает не всегда, и это норма. ЭКО — это не спринт, а марафон. Главное — не сдаваться после первой попытки и продолжать двигаться к своей цели вместе с грамотным врачом.
Читайте по теме:
Ощущения после удачного переноса эмбрионов: что чувствуют женщины и что говорят врачи?
Оптимальный день для переноса эмбрионов при ЭКО: как принимают решение

В программе экстракорпорального оплодотворения существует множество вспомогательных методов, которые помогают повысить шансы на успех. Один из них — хетчинг (от англ. «to hatch» — вылупляться). Процедура получила своё название из-за сходства с процессом выхода птенца из яйца. Разбираемся, что это такое, когда применяется и насколько эффективен.
Что такое хетчинг и зачем он нужен
На ранних этапах развития эмбрион окружён специальной защитной оболочкой — «блестящей оболочкой» (zona pellucida). Она выполняет важные функции: защищает эмбрион во время продвижения по маточной трубе и не позволяет проникнуть внутрь яйцеклетки более чем одному сперматозоиду .
Чтобы произошла имплантация — прикрепление эмбриона к стенке матки — он должен освободиться от этой оболочки. Этот естественный процесс называется хетчингом . Обычно он происходит на 5-7 день развития эмбриона: оболочка истончается, разрывается, и эмбрион «вылупляется», готовый к имплантации .
Однако в ряде случаев естественный хетчинг затруднён или невозможен. Тогда эмбриологу требуется помощь, чтобы эмбрион смог выйти наружу и закрепиться в матке.
Когда врачи рекомендуют вспомогательный хетчинг
Вспомогательный хетчинг проводится не всем пациентам, а только при наличии показаний. К ним относятся :
- Возраст женщины старше 35–38 лет. С возрастом блестящая оболочка яйцеклетки может становиться более плотной и менее эластичной, что затрудняет естественное «вылупление».
- Неудачные попытки ЭКО в анамнезе. Если при переносе качественных эмбрионов беременность не наступала или наступала, но прерывалась на ранних сроках, хетчинг может повысить шансы на успешную имплантацию .
- Перенос размороженных (криоконсервированных) эмбрионов. Процесс замораживания и размораживания может сделать оболочку более твёрдой, и эмбриону сложнее «вылупиться» самостоятельно.
- Толстая или аномальная блестящая оболочка. Если эмбриолог видит, что оболочка слишком плотная или утолщённая, это прямое показание к хетчингу .
- Неудовлетворительное качество эмбрионов. Хетчинг может помочь даже не самым «красивым» эмбрионам успешно имплантироваться.
- Повышенный уровень ФСГ (фолликулостимулирующего гормона) или сниженный АМГ (антимюллерова гормона). Эти показатели могут косвенно указывать на снижение качества ооцитов и уплотнение их оболочки.
- Планирование преимплантационного генетического тестирования (ПГТ). Перед биопсией клеток эмбриона для генетического анализа часто делают отверстие в оболочке.
Способы проведения хетчинга
Существует несколько методов, которыми эмбриолог может помочь эмбриону «вылупиться». Сегодня «золотым стандартом» считается лазерный хетчинг.
- Лазерный хетчинг. Это бесконтактный и самый современный метод. С помощью специального лазера эмбриолог делает микроскопическое отверстие или истончает участок блестящей оболочки. Процедура занимает всего несколько секунд, точна и безопасна для эмбриона — лазер не повреждает его ДНК . Вспомогательный хетчинг лазером широко применяется в ведущих клиниках, в том числе в ФГБУ «НМИЦ АГП им. В.И. Кулакова».
- Механический хетчинг. Более старый метод, при котором оболочку механически прокалывают или надрезают микроиглой. Он требует высокого мастерства эмбриолога и несёт небольшой риск повреждения эмбриона.
- Химический хетчинг. На оболочку воздействуют кислотным раствором (обычно раствором Тироде), который растворяет её на небольшом участке. Метод требует строгого контроля времени воздействия.
В настоящее время механический и химический методы применяются редко, уступая место более безопасному и эффективному лазерному.
Насколько эффективен хетчинг и есть ли риски?
Исследования показывают, что применение хетчинга у пациенток с показаниями действительно повышает шансы на успешную имплантацию.
Например, в одном из исследований, проведённом в Иркутской государственной медицинской академии последипломного образования, частота наступления беременности в группе с лазерным хетчингом составила 44,5% по сравнению с 42,3% в контрольной группе. Кроме того, в группе с хетчингом была ниже частота выкидышей (13,1% против 20,2%) и выше частота срочных родов (30,7% против 22,1%).
По данным некоторых источников, у женщин старше 37 лет лазерный хетчинг может увеличить частоту имплантации на 15-20%, а в криопротоколах — повысить показатели наступления беременности на 10-15%.
Важно понимать: хетчинг — это не «волшебная таблетка» и не панацея. Он эффективен только при наличии чётких показаний. Для молодых пациенток без факторов риска процедура не нужна и может даже повысить риск образования монохориальной двойни (когда один эмбрион делится на два).
Что касается рисков, при проведении хетчинга опытным эмбриологом на современном оборудовании процедура безопасна. Риск повреждения эмбриона минимален.
Вспомогательный хетчинг — это эффективный инструмент в руках эмбриолога, который помогает эмбриону преодолеть барьер на пути к имплантации. Он особенно полезен для женщин старшего репродуктивного возраста, при повторных неудачах ЭКО и при переносе размороженных эмбрионов. Однако решение о его применении всегда принимается индивидуально, с учётом всех особенностей клинической ситуации.
Читайте по теме:
Имплантация плодного яйца: когда происходит и можно ли ее почувствовать

Когда долгожданное направление на ЭКО по ОМС наконец получено, перед пациенткой встаёт новый вопрос: какую клинику выбрать? От этого выбора во многом зависит не только комфорт прохождения процедуры, но и, возможно, её успех. К счастью, сегодня в России работают десятки центров, где бесплатное ЭКО делают на высоком профессиональном уровне — от федеральных научных институтов до частных клиник, подключённых к программе государственных гарантий.
Ниже приведён список некоторых медицинских организаций, в которых можно пройти процедуру экстракорпорального оплодотворения бесплатно по полису ОМС. Список не является исчерпывающим и может меняться в зависимости от региона и решений местных органов здравоохранения. Актуальный перечень всегда можно уточнить в региональной комиссии по отбору пациентов или в Территориальном фонде ОМС.
Важные моменты, которые нужно знать
- ЭКО по ОМС можно сделать не только в государственной, но и в частной клинике — главное, чтобы она была включена в программу государственных гарантий и имела договор с ТФОМС.
- Пациент имеет право выбрать клинику из списка, который предоставляет региональная комиссия после получения направления. Это право закреплено законодательно.
- Многие федеральные и частные центры принимают пациентов из любых регионов России при наличии направления на ЭКО по ОМС. Однако следует уточнять возможность прикрепления и условия заранее.
Клиники, участвующие в программе ОМС
- Центр ЭКО (сеть клиник в разных регионах России)
- «Доктор Фронталь» (Москва)
- Центр репродукции «Линия жизни» (Москва)
- Клиника «АльтраВита» (Москва)
- Клиника «Мать и дитя» (несколько филиалов в различных городах)
- Клиника профессора Здановского (Москва)
- Международный центр репродуктивной медицины (Санкт-Петербург)
- Клиника Фомина (Санкт-Петербург)
- Клинический институт репродуктивной медицины (Екатеринбург)
- Екатеринбургский клинический перинатальный центр
- Республиканский клинический перинатальный центр (Уфа)
- Центр Репродукции Клиники Екатерининская (Краснодар)
- Клиника семейной медицины (Казань)
- Нижегородский областной центр охраны здоровья семьи и репродукции (Нижний Новгород)
Еще больше клиник можно найти в разделе Клиники.
Перед выбором клиники рекомендуется изучить отзывы, обратить внимание на показатели эффективности (частоту наступления беременности) и, по возможности, лично посетить центр для консультации с репродуктологом. Удачи на пути к долгожданному материнству!
Читайте по теме:

Вы планируете беременность уже больше года (или полугода, если вам за 35), а заветные две полоски так и не появились. Знакомое чувство: сначала легкое беспокойство, потом тревога, а затем — тяжелое «а вдруг у нас никогда не получится?». Остановитесь. Выдохните. Вы не одни, и это не тупик. Это просто сигнал, что пора переходить от мечты к плану.
Вот пошаговая инструкция, с чего начать ваш путь к родительству, если естественное зачатие не спешит случаться.
Шаг 1. Признайте проблему и перестаньте винить себя
Первый и самый важный шаг — принять факт, что проблема есть, и она не делает вас «неполноценными». Бесплодие — это медицинский диагноз, а не приговор. По статистике, около 15% пар в мире сталкиваются с трудностями при зачатии. Причины могут быть у обоих партнеров, и в половине случаев «виноват» не кто-то один, а их сочетание. Перестаньте копаться в себе («я слишком много работаю», «я поздно начала»), отбросьте чувство вины и сконцентрируйтесь на решении.
Шаг 2. Запишитесь на прием к репродуктологу (вдвоем!)
Не к гинекологу в женской консультации, а именно к репродуктологу — специалисту по лечению бесплодия. И идите на прием вместе с партнером. Бесплодие — это проблема пары, и обследоваться нужно параллельно. Врач выслушает ваши жалобы, соберет анамнез и даст направления на первые анализы. Не бойтесь задавать вопросы: сколько времени займет обследование, какие есть варианты лечения, какие у них шансы и стоимость.
Шаг 3. Пройдите базовое обследование
Это «золотой стандарт», который позволит понять, в каком направлении двигаться.
Для женщины:
- УЗИ органов малого таза (оценка структуры матки, яичников, подсчет антральных фолликулов).
- Гормональный профиль (ФСГ, ЛГ, пролактин, эстрадиол, АМГ, тестостерон, ТТГ) на 2-3 день цикла.
- Оценка проходимости маточных труб (ГСГ или соногистеросальпингоскопия).
Для мужчины:
- Спермограмма — основной анализ, оценивающий количество, подвижность и морфологию сперматозоидов.
Эти базовые исследования помогут выявить большинство причин бесплодия: трубный фактор, эндокринные нарушения, мужской фактор.
Шаг 4. Дополнительное обследование по показаниям
Если базовые анализы не выявили очевидных причин или есть отягощающие факторы (возраст, повторные неудачи, невынашивание), врач может назначить более углубленные тесты:
- Для нее: гистероскопия, оценка овариального резерва (АМГ, подсчет антральных фолликулов), исследование на инфекции (TORCH-комплекс, ИППП), коагулограмма.
- Для него: MAR-тест (на антиспермальные антитела), тест на фрагментацию ДНК сперматозоидов, генетическое тестирование (кариотип, микроделеции Y-хромосомы).
- Для обоих: HLA-типирование (при привычном невынашивании).
Шаг 5. Выберите тактику лечения
На основе результатов обследования репродуктолог предложит один или несколько вариантов:
- Ожидание и планирование половых актов — только при полном здоровье и молодом возрасте (до 35 лет).
- Медикаментозная стимуляция овуляции — при ановуляции, СПКЯ.
- Внутриматочная инсеминация (ВМИ) — при легком мужском факторе, шеечном факторе, необъяснимом бесплодии.
- ЭКО (экстракорпоральное оплодотворение) — при трубном факторе, эндометриозе, тяжелом мужском факторе, неэффективности ВМИ.
- ЭКО/ИКСИ с ПГТ (преимплантационным генетическим тестированием) — при возрасте матери старше 35-38 лет, повторных неудачах, риске генетических заболеваний.
- Программы с донорскими ооцитами или спермой — при отсутствии собственных качественных гамет.
- Суррогатное материнство — при отсутствии матки или тяжелых противопоказаниях к беременности.
Шаг 6. Подготовьтесь физически и морально
Лечение бесплодия — это марафон, а не спринт. Оно требует ресурсов: временных, финансовых и эмоциональных.
Физическая подготовка:
- Нормализация веса (как снижение, так и набор).
- Отказ от курения и алкоголя за 3-4 месяца до планируемого лечения.
- Прием фолиевой кислоты (400-800 мкг в день) за 2-3 месяца до зачатия.
- Коррекция хронических заболеваний.
Психологическая подготовка:
- Обсуждайте свои страхи и сомнения с партнером. Вы — одна команда.
- Не стесняйтесь обращаться к психологу, специализирующемуся на репродуктивной медицине.
- Ограничьте общение с «доброжелателями», которые советуют «расслабиться и уехать на море».
- Ищите поддержку в сообществах тех, кто проходит тот же путь.
Путь к родительству начинается не с чуда, а с четкого плана. Если две полоски не появляются, не ждите, не гадайте и не занимайтесь самолечением. Запишитесь к репродуктологу, пройдите обследование и действуйте по алгоритму. Современная репродуктология умеет решать большинство проблем. И ваш шанс стать родителями — это не вопрос везения, а вопрос грамотной стратегии. Сделайте первый шаг уже сегодня.

Термин «биологическая несовместимость» супругов часто звучит в обывательской среде и даже иногда употребляется некомпетентными специалистами. Он звучит почти как приговор: «вы не можете иметь детей друг от друга, потому что вы несовместимы». Но что за этим стоит? Существует ли такой диагноз на самом деле или это миф, за которым скрываются вполне конкретные, но не всегда очевидные медицинские причины?
Медицинского диагноза «несовместимость» не существует
Как подчеркивают эксперты, включая акушеров-гинекологов и репродуктологов, в Международной классификации болезней нет диагноза «несовместимость партнеров». Это не научный термин, а скорее бытовое, расплывчатое обозначение сложной ситуации, когда беременность не наступает или прерывается, а явные причины не найдены.
Врачи оперируют конкретными диагнозами: мужской фактор бесплодия, женский фактор бесплодия, иммунологическое бесплодие, идиопатическое (необъяснимое) бесплодие. Именно за «несовместимостью» чаще всего скрываются эти состояния.
Что могут принимать за «несовместимость»: реальные причины
Тем не менее, есть ряд медицинских состояний, которые на бытовом уровне могут восприниматься как несовместимость. Рассмотрим их подробнее.
1. Иммунологическое бесплодие и антиспермальные антитела
Это наиболее близкое к «истинной несовместимости» состояние. В норме иммунная система женщины не должна атаковать сперматозоиды. Однако при определенных условиях (например, воспалительных процессах, эндометриозе) в цервикальной слизи и крови женщины могут вырабатываться антиспермальные антитела (АСАТ).
Что происходит? Антитела связываются со сперматозоидами, снижают их подвижность и способность проникать через цервикальную слизь, буквально «обездвиживая» их. По сути, организм женщины воспринимает сперматозоиды партнера как чужеродные и опасные клетки и атакует их.
Аналогичные антитела могут образовываться и в организме мужчины (например, после травм, воспалений или операций на яичках), что приводит к аутоиммунному бесплодию: его собственные сперматозоиды склеиваются и теряют подвижность.
Как это лечится? Современная репродуктология эффективно решает эту проблему. Если антитела мешают проникновению сперматозоидов через цервикальный канал, может помочь внутриматочная инсеминация (ВМИ) — введение подготовленных сперматозоидов непосредственно в полость матки, минуя «опасную» зону шейки . Наиболее надежный метод — ЭКО/ИКСИ, где сперматозоид вводится прямо в яйцеклетку, полностью исключая контакт с антителами.
2. HLA-совместимость: когда генетическое сходство — минус
Более сложный и дискуссионный механизм связан с генами главного комплекса гистосовместимости (HLA). Эти гены кодируют белки на поверхности клеток, которые позволяют иммунной системе отличать «своё» от «чужого». Для успешного вынашивания беременности важно, чтобы эмбрион (который несет и отцовские гены) не был полностью идентичен материнскому организму.
Суть проблемы: Слишком высокая степень совпадения супругов по определенным HLA-локусам (особенно II класса) может привести к тому, что иммунная система матери не распознает эмбрион как «чужеродный» и не запускает необходимые защитные механизмы для его сохранения. Это может проявляться повторными ранними выкидышами или неудачами имплантации при ЭКО.
Что говорят исследования? Данные противоречивы, но есть исследования, подтверждающие эту связь:
- В индийском ретроспективном исследовании 2024 года было выявлено, что у пар с повторными потерями беременности и неудачами имплантации частота совпадений по определенным аллелям (например, DQB1*02:01:01) была значительно выше.
- Российские исследователи отмечают, что определение совместимости по HLA-антигенам у супругов с неудачными попытками ЭКО в анамнезе и проведение адекватной терапии позволяет добиться благоприятного исхода беременности в 75-80% случаев.
- В то же время, в мировых клинических рекомендациях тест на HLA-совместимость не входит в стандарт обязательного обследования из-за отсутствия убедительной доказательной базы. Это исследование проводится по строгим показаниям при повторных неудачах.
Как лечат? При выявлении высокой степени HLA-совместимости может применяться лимфоцитоиммунотерапия (ЛИТ) — введение женщине лимфоцитов партнера для «обучения» её иммунной системы правильно реагировать на отцовские антигены плода . Эффективность этого метода также является предметом дискуссий, но некоторые исследования демонстрируют его пользу. Например, в работе 2025 года с использованием ЛИТ у 80 пар с повторными потерями беременности и высокой HLA-совместимостью беременность наступила в 87% случаев, а в 74% завершилась рождением здорового доношенного ребенка.
3. Шеечный (цервикальный) фактор
Еще одна причина, которую могут принять за «несовместимость», — это агрессивная цервикальная слизь. В середине цикла, в период овуляции, слизь должна быть жидкой и благоприятной для продвижения сперматозоидов. Однако из-за гормональных нарушений или хронического воспаления она может оставаться густой и вязкой, образуя непреодолимый барьер. Диагностируется с помощью посткоитального теста (пробы Шуварского-Гунера) или пробы Курцрока-Миллера . Преодолевается с помощью ВМИ или ЭКО.
Почему не стоит верить в «несовместимость»
Главная опасность этого мифа — психологическая. Веря в «несовместимость», пара может годами не обращаться к специалистам, считая ситуацию безнадежной. Или, наоборот, после бесплодного брака, распавшись, легко зачать ребенка с другим партнером. Но это не доказывает «несовместимость» с бывшим супругом. Это лишь свидетельствует о том, что в первом браке были проблемы, которые не были диагностированы, а во втором — их просто не оказалось. Диагноз «бесплодие» ставится паре, а не каждому из партнеров в отдельности.
Выводы
Понятие «биологическая несовместимость» не является медицинским диагнозом. За ним всегда скрываются конкретные, поддающиеся диагностике и лечению причины: иммунологические конфликты (антиспермальные антитела), генетическое сходство по HLA, шеечный фактор или сочетание различных нарушений у обоих партнеров.
Современная репродуктология располагает широким спектром методов — от медикаментозной коррекции и внутриматочной инсеминации до ЭКО/ИКСИ с преимплантационным генетическим тестированием. Поэтому даже в самых сложных случаях не стоит говорить о «несовместимости». Стоит искать грамотного специалиста, проводить полноценное обследование и выбирать оптимальный путь к долгожданной беременности.

С возрастом организм женщины претерпевает естественные изменения, которые затрагивают и репродуктивную функцию. Одно из ключевых — снижение качества яйцеклеток, что напрямую связано с ростом риска хромосомных аномалий у будущего ребенка. Разберемся, каковы реальные цифры, почему это происходит и что современная медицина может предложить для снижения рисков.
Что меняется с возрастом?
Женщины рождаются с определенным запасом яйцеклеток, и с годами их количество неуклонно снижается. Но важнее другое: после 35 лет заметно ухудшается и их качество . Процесс созревания яйцеклетки (мейоз) становится менее точным, и возрастает вероятность ошибок при распределении хромосом.
Ключевой факт: именно качество яйцеклетки, а не что-либо еще, является главной причиной возрастного роста хромосомных аномалий.
По данным ВОЗ и ведущих генетических центров, частота рождения ребенка с синдромом Дауна (трисомия 21) коррелирует с возрастом матери следующим образом :
- В 25 лет — 1 на 1250
- В 30 лет — 1 на 952
- В 35 лет — 1 на 385
- В 40 лет — 1 на 106
- В 45 лет — 1 на 30
Важно понимать: около 80% детей с синдромом Дауна рождаются у матерей моложе 35 лет просто потому, что в этой группе больше беременностей. Однако индивидуальный риск для женщины старше 35 лет значительно выше.
С возрастом отца (особенно после 40–45 лет) тоже увеличивается риск некоторых генетических нарушений, связанных с точками мутаций (например, ахондроплазия), но вклад материнского возраста в хромосомные аномалии типа трисомий считается основным .
Почему это происходит? Механизмы старения яйцеклетки
В яйцеклетке происходят сложные процессы деления, в ходе которых парные хромосомы должны разойтись к разным полюсам, чтобы в каждой клетке оказалось по одной копии. С возрастом этот механизм дает сбои .
В результате оплодотворенная яйцеклетка может получить:
- Лишнюю хромосому (трисомию). Примеры: синдром Дауна (21-я), синдром Эдвардса (18-я), синдром Патау (13-я).
- Недостающую хромосому (моносомию). Единственный жизнеспособный вариант — синдром Шерешевского-Тернера (X0), который, однако, также сопровождается серьезными нарушениями.
Большинство таких хромосомных дисбалансов несовместимы с жизнью и являются основной причиной ранних выкидышей и неразвивающихся беременностей . По статистике, до 50-75% всех самопроизвольных абортов в первом триместре связаны именно с хромосомными аномалиями эмбриона .
Как оценить риски? Пренатальный скрининг
Первый шаг для оценки риска — это комбинированный скрининг первого триместра (УЗИ + анализ крови на РАРР-А и свободный β-ХГЧ). На основе этих данных, а также возраста, веса и других параметров, программа рассчитывает индивидуальный риск для каждой беременной. При высоком риске (например, 1:100 или выше) женщину направляют к генетику для решения вопроса о дальнейшей инвазивной диагностике (биопсии хориона или амниоцентезе), которая дает окончательный ответ о кариотипе плода .
Как улучшить прогноз и снизить риски при планировании?
Если вам больше 35 лет и вы планируете беременность, не стоит полагаться на случай. Существуют эффективные стратегии для снижения риска рождения ребенка с хромосомной патологией.
1. Преимплантационное генетическое тестирование (ПГТ-А)
Это «золотой стандарт» для женщин после 35 лет, которые прибегают к ЭКО. ПГТ-А проводится на эмбрионах до их переноса в матку. На 5-6 день развития у эмбриона (бластоцисты) забирают несколько клеток из трофэктодермы (будущей плаценты) и анализируют их хромосомный набор .
Что это дает:
- Отбор эуплоидных эмбрионов: Вы переносите только эмбрионы с правильным числом хромосом.
- Снижение риска выкидыша: Частота выкидышей в программах с ПГТ-А значительно ниже.
- Повышение эффективности ЭКО: Исследования показывают, что у женщин 35–42 лет частота успешных родов после 3 переносов в группе ПГТ-А достигает 72% против 52% в группе без тестирования .
Важно: ПГТ-А — это скрининговый метод с точностью более 99% для выявления полных анеуплоидий. Однако он не дает 100% гарантии и не выявляет все возможные моногенные заболевания .
2. Образ жизни и нутрицевтическая поддержка
Хотя мы не можем остановить биологическое старение яйцеклеток, правильный образ жизни может поддержать их качество .
Рекомендуется:
- Прием фолиевой кислоты (витамин В9) – обязателен для профилактики дефектов нервной трубки у плода, а также важен для синтеза ДНК и деления клеток.
- Витамин D и Омега-3 жирные кислоты – играют роль в регуляции гормонального фона и снижении окислительного стресса .
- Антиоксиданты (Коэнзим Q10, витамины С и Е) – могут помочь защитить яйцеклетки от повреждений свободными радикалами. Исследования показывают, что CoQ10 особенно важен для энергетического обмена в клетках и может улучшить качество ооцитов у женщин старшего возраста.
- Сбалансированная диета – богатая овощами, фруктами, цельными зернами и полезными жирами (средиземноморский тип питания).
- Поддержание здорового веса – ожирение негативно влияет на фертильность и повышает риск осложнений беременности.
3. Генетическое консультирование до беременности
Визит к генетику особенно важен, если у вас уже были неудачные беременности, выкидыши на ранних сроках, или если вам больше 35 лет. Врач-генетик:
- Проанализирует ваш семейный анамнез.
- Даст объективную оценку рисков.
- При необходимости назначит анализ кариотипа вам и партнеру (для исключения сбалансированных транслокаций, которые могут не влиять на здоровье носителя, но повышать риск невынашивания) .
- Поможет выбрать оптимальную стратегию планирования (естественная беременность с пренатальным скринингом или ЭКО с ПГТ-А).
Главные выводы:
- С возрастом качество яйцеклеток снижается, что ведет к росту риска хромосомных аномалий у эмбриона .
- Скрининг первого триместра беременности позволяет рассчитать индивидуальный риск.
- Для пар, планирующих ЭКО, самым эффективным методом снижения риска является преимплантационное генетическое тестирование (ПГТ-А), позволяющее выбрать для переноса хромосомно здоровый эмбрион .
- Здоровый образ жизни и консультация генетика на этапе планирования — важные шаги к рождению здорового малыша.
Не откладывайте визит к специалисту, если ваш возраст приближается к этой отметке или перешагнул ее. Чем раньше вы начнете действовать, тем выше будут ваши шансы на успех.
Читайте по теме:
Российские ученые разработали неинвазивный метод оценки хромосом эмбриона с точностью до 84%
Эмбрионы с хромосомными аномалиями могут успешно развиваться

Вы прошли долгий путь стимуляции, пункцию, тревожное ожидание в эмбриологической лаборатории. Наконец, долгожданный перенос. И вот результат анализа ХГЧ — отрицательный. Или, что ещё обиднее, положительный, но через неделю ХГЧ падает, и беременность прекращается. Почему так происходит, если эмбрион был «хорошим», а эндометрий на УЗИ «толстым и красивым»? Давайте разбираться.
Когда мы говорим о «неудаче имплантации»
Одноразовая неудача после первого переноса — это не «диагноз», а статистическая неизбежность. Даже при идеальных условиях шанс на имплантацию одного эмбриона не превышает 40–50%. О системной проблеме врачи начинают говорить после 2–3 неудачных переносов качественными эмбрионами. Такое состояние называется «повторные неудачи имплантации» (Recurrent Implantation Failure, RIF) .
Но ждать трёх неудач, чтобы начать искать причину, — неправильная стратегия. Уже после первой или, тем более, второй неудачной попытки имеет смысл провести углублённое обследование.
Почему эмбрион не приживается: разбираем факторы
Причины неудачной имплантации делятся на три большие группы: проблемы с эмбрионом, проблемы с «принимающей стороной» (эндометрием) и системные нарушения в организме женщины .
1. Эмбриональный фактор: самая частая причина
В подавляющем большинстве случаев (по разным данным, до 70–80%) эмбрион не приживается из-за собственных хромосомных аномалий (анеуплоидий). Даже эмбрион «отличного» качества под микроскопом может иметь неправильный набор хромосом. С возрастом женщины доля таких эмбрионов растёт .
Что делать: Наиболее эффективный метод отсеять анеуплоидные эмбрионы — это преимплантационное генетическое тестирование (ПГТ-А). Оно проводится до переноса и позволяет выбрать для переноса только эмбрионы с нормальным кариотипом. Это особенно важно для женщин старше 35–38 лет и пар с повторными неудачами.
2. Проблемы эндометрия: «почва», которая не готова
Даже самый лучший эмбрион не приживётся, если эндометрий его не принимает.
Хронический эндометрит (ХЭ). Это вялотекущее воспаление слизистой матки — одна из самых частых и коварных причин. Хронический эндометрит может протекать бессимптомно, а при УЗИ эндометрий может выглядеть нормальным . Статистика неумолима: у пациенток с повторными неудачами ЭКО частота ХЭ достигает 67,5%, а при привычном невынашивании — 68,3% . Причиной ХЭ чаще всего являются вирусно-бактериальные инфекции (герпес-вирусы, микоплазмы, стрептококки и другие) .
Что делать: «Золотой стандарт» диагностики ХЭ — пайпель-биопсия эндометрия с последующим гистологическим и иммуногистохимическим исследованием (выявление плазматических клеток CD138) . Лечение — курсы антибактериальных, противовирусных и иммуномодулирующих препаратов, а также физиотерапия. После лечения обязательно проводится контрольная биопсия .
Смещение «окна имплантации» (Window of Implantation, WOI). У 20–30% женщин период максимальной восприимчивости эндометрия к эмбриону сдвинут относительно стандартного. Это значит, что даже если перенести эмбрион в «правильный» по календарю день, эндометрий к нему ещё не готов или уже «перезрел» .
Что делать: Существует тест ERA (Endometrial Receptivity Array), который по генетическому профилю эндометрия определяет, наступило ли «окно имплантации», и если нет — на сколько дней его нужно сдвинуть. В следующих циклах перенос проводят в рассчитанное для конкретной женщины время .
Анатомические проблемы. Полипы, синехии (спайки), миомы, деформирующие полость матки, и перегородки могут механически препятствовать имплантации. Они хорошо визуализируются на УЗИ, но золотым стандартом остаётся гистероскопия .
Что делать: Гистероскопическое удаление полипов, рассечение синехий или резекция перегородки.
3. Иммунологические и генетические факторы
Иногда иммунная система матери ошибочно атакует эмбрион. Это может проявляться повышением активности естественных киллеров (NK-клеток) или дисбалансом цитокинов .
Что делать: Диагностика сложна, а эффективность многих иммунотерапий остаётся спорной. Согласно последним мета-анализам, некоторые методы (например, внутриматочное введение обогащённой тромбоцитами плазмы (PRP) или сиролимус) показывают обнадёживающие результаты в повышении частоты клинической беременности . Однако такие методы применяются только после полного обследования и под контролем специалиста.
Также причиной может быть генетическая несовместимость партнёров по HLA-системе. В таких случаях могут быть рекомендованы иммуноглобулинотерапия или лимфоцитоиммунотерапия (ЛИТ) .
4. Факторы образа жизни и общее здоровье
Не стоит сбрасывать со счетов и, казалось бы, очевидные вещи. Курение, избыточный вес, некомпенсированный сахарный диабет или заболевания щитовидной железы существенно снижают шансы на имплантацию .
План действий после неудачной попытки
Если перенос закончился неудачей, не отчаивайтесь и не вините себя. Вместо этого пошагово проанализируйте ситуацию с врачом.
- Не торопитесь. Организму нужен отдых. Сделайте паузу на 2-3 месяца, чтобы восстановиться после гормональной стимуляции и морально подготовиться к новому этапу.
- Проведите «разбор полётов». Совместно с репродуктологом пересмотрите протокол: оцените качество эмбрионов, состояние эндометрия в день переноса, уровень гормонов. Это поможет выдвинуть гипотезы о причинах неудачи .
- Пройдите расширенное обследование. Исходя из гипотез, врач может рекомендовать:
- ПГТ-А для отбора эуплоидных эмбрионов в следующем цикле.
- Пайпель-биопсию для исключения хронического эндометрита и, при необходимости, ERA-тест .
- Гистероскопию для визуальной оценки полости матки.
- Анализы на иммунологические и генетические факторы.
Повторная неудача имплантации — это не приговор, а сложная медицинская задача, которую можно и нужно решать. Главное — не зацикливаться на одной попытке, а системно подходить к диагностике. У каждой проблемы есть решение, и ваша задача — найти грамотного специалиста, который поможет его найти.