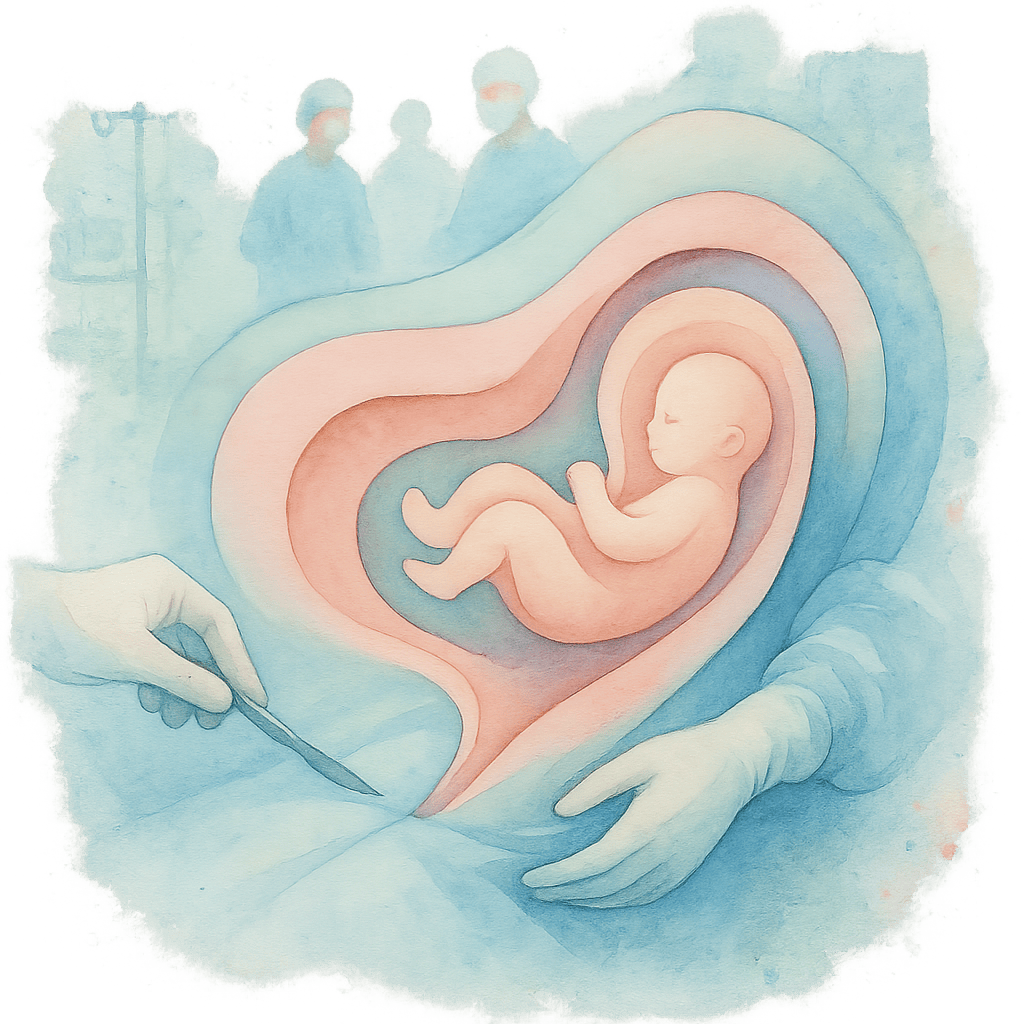
Кесарево сечение — это хирургический метод родоразрешения, при котором младенец извлекается через разрезы в брюшной стенке и матке. Этот способ родов применяют в 12-30% случаев, хотя чаще всего...
Кесарево сечение — это хирургический метод родоразрешения, при котором младенец извлекается через разрезы в брюшной стенке и матке. Этот способ родов применяют в 12-30% случаев, хотя чаще всего стараются проводить естественные роды. Необходимость в кесаревом сечении может возникнуть как в период беременности, так и во время родов, если возникают определенные медицинские показания.
Показания к кесареву сечению
Во время беременности могут возникнуть ситуации, требующие проведения кесарева сечения:
- Отслойка или предлежание плаценты.
- Рубцы на матке, часто после предыдущих операций.
- Деформации или опухоли костей таза.
- Узкий таз.
- Аномалии развития влагалища или таза.
- Вес плода более 4 кг.
- Симфизит — расхождение лобковых костей, сопровождающееся болью.
- Миома матки.
- Тяжелая форма гестоза.
- Серьезные сердечно-сосудистые или нервные заболевания.
- Высокая степень близорукости.
- Варикозное расширение вен влагалища.
- Повреждения промежности, возникшие в прошлых родах.
- Поперечное положение плода.
- Хроническая гипоксия плода.
- Онкологические заболевания.
- Обострение генитального герпеса.
- Гипотрофия плода.
Во время родов могут также возникнуть показания для экстренного кесарева сечения, такие как отсутствие реакции на стимуляцию родов, преждевременное излитие околоплодных вод, нарушения родовой деятельности, острая гипоксия плода и выпадение петель пуповины.
Подготовка и проведение операции
Перед плановым кесаревым сечением женщину рекомендуют госпитализировать за неделю или две до предполагаемой даты родов. Это позволяет провести все необходимые обследования и подготовку. В день операции нельзя принимать пищу и пить. Утром проводится гигиенический душ, и за два часа до операции ставится клизма. Непосредственно перед началом процедуры вводится катетер в мочевой пузырь, который удаляется после операции.
Анестезия при кесаревом сечении обычно спинальная или эпидуральная, что позволяет женщине оставаться в сознании, но не чувствовать боли в нижней части тела. Это также позволяет ей услышать первый крик своего ребенка и приложить его к груди.
Операция включает в себя разрез брюшной стенки, чаще всего поперечный, разрез матки и плодного пузыря, после чего ребенок извлекается и передается акушеру. Затем удаляется послед и зашиваются разрезы.
Восстановление после кесарева сечения
После операции женщине необходимо находиться под наблюдением в специальной палате. Медицинский персонал следит за её состоянием: давлением, пульсом, дыханием, состоянием матки и выделениями. В первые часы на живот кладут лед, чтобы уменьшить кровотечение. Послеоперационные болевые ощущения снимаются обезболивающими препаратами, которые вводят первые несколько дней. Также назначают медикаменты для улучшения работы желудочно-кишечного тракта и профилактики инфекций.
Подниматься после операции разрешается через 6 часов, но рекомендуется делать это постепенно. Женщине советуют использовать послеоперационный бандаж, облегчающий движение и способствующий более быстрому восстановлению. В послеродовое отделение переводят через 12-24 часа после операции, в зависимости от её состояния.
Процесс восстановления может занять около недели, и только после этого женщина может быть выписана домой. В этот период ей необходимо выполнять определенные рекомендации: избегать нагрузки, принимать душ, а не ванну, и воздержаться от физической активности и половой жизни в течение нескольких недель.
Уход за животом после кесарева сечения
После операции часто возникает вопрос, как вернуть живот в прежнюю форму. Обычно мышцы восстанавливаются сами по себе в течение девяти месяцев. Для ускорения процесса можно использовать кремы для упругости кожи, носить бандаж и заниматься специальными упражнениями. В крайних случаях может потребоваться абдоминопластика.
Роды с помощью кесарева сечения — это серьезная операция, требующая грамотной подготовки и соблюдения всех рекомендаций в период восстановления. Это позволяет женщине быстрее вернуться к повседневной жизни и заботам о новорожденном.