Лапароскопия — это щадящая хирургическая методика, которая занимает особое место в диагностике и лечении гинекологических заболеваний, приводящих к бесплодию. Благодаря малой травматичности она...
Лапароскопия — это щадящая хирургическая методика, которая занимает особое место в диагностике и лечении гинекологических заболеваний, приводящих к бесплодию. Благодаря малой травматичности она позволяет решать проблемы, препятствующие наступлению беременности, с минимальными рисками и коротким восстановительным периодом.
Суть метода и применение в гинекологии
Лапароскопия выполняется под общим наркозом. Хирург делает на животе несколько небольших проколов (обычно 3-4) длиной около 1-2 см. Через них в брюшную полость вводят мини-видеокамеру, передающую увеличенное изображение на экран, и специальные тонкие инструменты. Для создания пространства для работы в живот нагнетается стерильный углекислый газ.
В репродуктологии этот метод незаменим для:
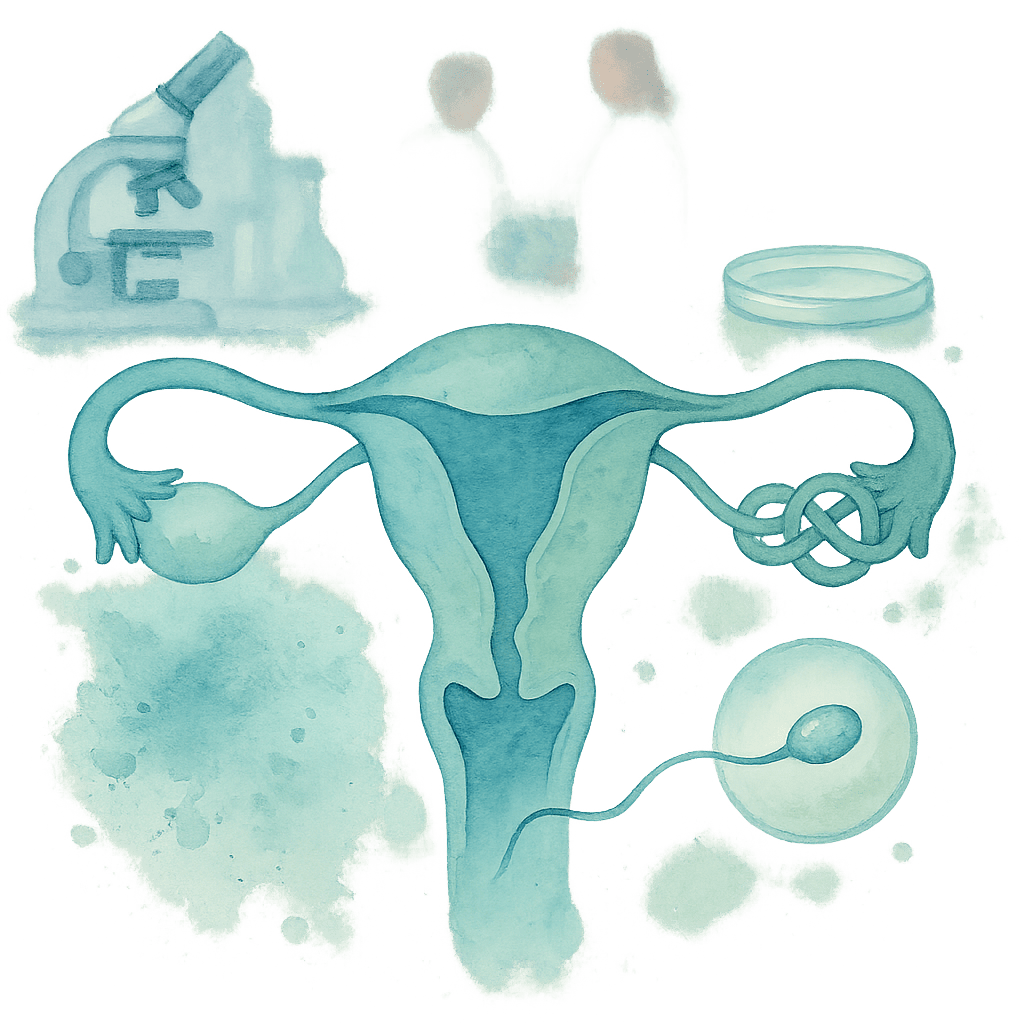
- Диагностики причин бесплодия: визуальной оценки состояния матки, яичников и маточных труб.
- Проверки проходимости маточных труб (хромогидротубация): во время операции в полость матки вводится окрашенная жидкость. Если она свободно вытекает из труб, значит, проходимость в норме.
- Хирургического лечения:
- Удаление очагов эндометриоза и спаек.
- Удаление кист яичников и миомы матки.
- Восстановление проходимости маточных труб.
- Лечение синдрома поликистозных яичников (СПКЯ).
- Удаление внематочной беременности.
Преимущества и подготовка к операции
Ключевые преимущества лапароскопии для пациенток, планирующих беременность:
- Малотравматичность: вместо большого разреза — несколько проколов.
- Низкий риск послеоперационных осложнений (спаек, инфекций).
- Короткий период восстановления: вставать и ходить можно уже через несколько часов.
- Отличный косметический эффект: вместо крупных рубцов остаются малозаметные следы.
Подготовка стандартна для плановых операций: отказ от еды и питья за 8 часов до процедуры, очистительная клизма. Важно заранее сообщить врачу обо всех принимаемых лекарствах, особенно влияющих на свертываемость крови (например, аспирин).
Восстановление и планирование беременности
Период реабилитации обычно проходит легко. Небольшие боли в животе (из-за газа), слабость, тошнота исчезают за 2-3 дня. Швы снимают на 10-14 сутки.
Важные ограничения в первые недели:
Питание: в первый день — вода, затем постепенно вводится легкая пища (бульон, йогурт, каша).
Физнагрузки: ограничить на 2-3 недели.
Половая жизнь: возобновить после консультации с врачом, обычно через 7-14 дней.
Выделения: скудные кровянистые или слизистые выделения до двух недель — норма. Обильное кровотечение — повод срочно обратиться к врачу.
Когда планировать зачатие?
Этот вопрос решается индивидуально с лечащим врачом. Если операция была направлена на устранение причины бесплодия (спайки, эндометриоз, киста), то беременность можно планировать уже через несколько месяцев после вмешательства. Однако сроки могут корректироваться в зависимости от необходимости дополнительного медикаментозного лечения. Успех зависит от исходной причины бесплодия и эффективности проведенной терапии.
Таким образом, лапароскопия — это мощный инструмент в арсенале репродуктолога, который не только диагностирует, но и эффективно устраняет многие препятствия на пути к желанной беременности.
Статья написана с использованием материалов доктора медицинских наук, хирурга Элгуджа Немсцверидзе.