Редакция 'ПЛЮС ОДИН'

Репродуктивный возраст у женщин и мужчин играет ключевую роль в планировании семьи и успешном зачатии. Для женщин этот период наиболее оптимален с 20 до 35 лет, когда организм наиболее готов к зачатию, вынашиванию и рождению ребенка. В это время женщины достигают необходимой физической и психологической зрелости. Специалисты рекомендуют планировать первого ребенка до 25-27 лет.
Ранние беременности, которые происходят в подростковом возрасте, могут привести к ряду осложнений. Молодые девушки более подвержены риску выкидышей, кровотечений и токсикозов. Малыши в таких случаях могут рождаться с низким весом и трудностями адаптации. Хотя физиологически организм может быть готов, важны также психологическая подготовка и материальные возможности.
После 35 лет репродуктивные функции у женщин начинают снижаться. Это связано с изменениями в гормональном фоне и уменьшением количества доступных яйцеклеток. Старение яичников влияет на регулярность менструаций и способность к зачатию. После 40 лет увеличивается риск генетических отклонений у ребенка. Наступление менопаузы в 45-50 лет завершает репродуктивный период, делая естественное зачатие невозможным.
У мужчин, хотя способность к зачатию сохраняется дольше, качество спермы начинает ухудшаться после 35 лет. Понижение уровня тестостерона и снижение подвижности сперматозоидов могут влиять на фертильность. Повышается риск повреждений ДНК сперматозоидов, что также необходимо учитывать при планировании семьи.
Несмотря на возможные риски, многие женщины успешно рожают после 35 лет. Беременность в более зрелом возрасте может приносить свои плюсы, такие как обновление гормонального фона и улучшение самочувствия. Более зрелый возраст часто обеспечивает более ответственное воспитание ребенка. При планировании беременности в старшем возрасте рекомендуется консультация генетика для оценки потенциальных рисков.
В заключение, репродуктивный возраст является важным фактором для успешного зачатия и рождения здорового ребенка. Учитывая все физиологические и психологические аспекты, семьи могут более осознанно подходить к планированию беременности.

Преждевременные месячные, то есть начало менструации на несколько дней раньше привычного срока, — явление, которое может встревожить любую женщину. Однако во многих случаях это не связано с серьёзными заболеваниями, а является реакцией организма на внешние факторы. Регулярный менструальный цикл, который составляет в норме от 25 до 35 дней, — важный индикатор здоровья, и любые сбои требуют внимательного отношения.
Основные причины раннего начала менструации
Причины преждевременных месячных можно разделить на две группы: функциональные (связанные с образом жизни) и органические (связанные с состоянием здоровья).
Функциональные (внешние) причины
- Стресс и переутомление. Это самая частая причина. Эмоциональное перенапряжение, усталость или даже незначительная ссора могут повлиять на нервную систему, вызвать спазм или расширение сосудов матки и привести к досрочному отторжению эндометрия.
- Смена климата или часового пояса. Путешествия и переезды, особенно на большие расстояния, могут дезориентировать вегетативную нервную систему, что отражается на менструальном цикле.
- Жёсткие диеты и вредные привычки. Несбалансированное питание, резкая потеря веса, курение и злоупотребление алкоголем создают нагрузку на организм и могут провоцировать сбои.
- Приём гормональных контрацептивов. Начало приёма, пропуск таблетки или установка внутриматочной спирали (ВМС) часто вызывают межменструальные кровянистые выделения или раннее начало цикла в первые несколько месяцев адаптации.
Органические (внутренние) причины
- Гормональный дисбаланс. Сбои в работе щитовидной железы, яичников или гипофиза — одна из серьёзных причин, требующих диагностики и лечения у врача. Длительные нарушения могут повлиять на фертильность.
- Воспалительные заболевания и половые инфекции. Воспаления органов малого таза (аднексит, эндометрит), а также инфекции, передающиеся половым путём (ИППП), часто сопровождаются нарушениями цикла, болями и нехарактерными выделениями.
- Патологии матки. Эндометриоз, миома, гиперплазия эндометрия, полипы могут проявляться, в том числе, в виде преждевременных или более обильных менструаций.
- Последствия гинекологических вмешательств. Аборт, выкидыш или диагностическое выскабливание приводят к гормональной перестройке, после которой цикл может восстанавливаться несколько месяцев.
- Естественные гормональные перестройки. У подростков в первые 1-2 года после менархе и у женщин в период пременопаузы нерегулярные циклы (как ранние, так и поздние) являются вариантом нормы.
- Беременность. Иногда имплантационное кровотечение или угроза прерывания беременности на раннем сроке могут быть ошибочно приняты за ранние и скудные месячные.
Что делать, если месячные начались раньше срока?
Единичный случай, особенно на фоне стресса или усталости, обычно не требует паники. Однако если ситуация повторяется или сопровождается другими симптомами, необходимо действовать:
- Проанализируйте свой образ жизни. Попробуйте снизить уровень стресса, наладить режим сна и питания, отказаться от вредных привычек.
- Проверьте приём контрацептивов. Если вы принимаете таблетки, убедитесь в правильности схемы.
- Обязательно обратитесь к гинекологу, если:
- Преждевременные менструации повторяются несколько циклов подряд.
- Выделения стали непривычно обильными, скудными, с неприятным запахом или крупными сгустками.
- Месячные сопровождаются сильной болью, повышением температуры или общим ухудшением самочувствия.
- Есть подозрение на беременность или инфекцию.
Врач проведёт осмотр, назначит необходимые исследования (УЗИ органов малого таза, анализы на гормоны и инфекции, мазок) и поставит точный диагноз. Помните, что своевременное выявление причины — залог успешного решения проблемы и сохранения вашего репродуктивного здоровья.
Менструальный цикл — это тонкий механизм, и различные медицинские процедуры в гинекологии могут временно повлиять на его регулярность и характер. Восстановление после лечения, будь то приём гормональных препаратов, хирургическое вмешательство или прекращение беременности, — это индивидуальный процесс. Знание о том, какие изменения считаются нормой, а какие требуют визита к врачу, поможет вам сохранять спокойствие и вовремя заметить тревожные сигналы.
Восстановление цикла после приёма препаратов
- После антибиотиков: важно понимать, что сами антибиотики редко являются прямой причиной сбоя цикла. Нарушения (нерегулярность, изменение обильности, боли) обычно связаны с перенесённой инфекцией или стрессом для организма. Для восстановления важно дать организму время на выздоровление.
- После оральных контрацептивов (ОК): отмена гормональных таблеток действительно может привести к задержкам и нерегулярности цикла. Для восстановления работы собственной эндокринной системы может потребоваться время. Если цикл не налаживается самостоятельно, врач может назначить анализы на гормоны и, при необходимости, короткий курс гормональной терапии для «перезапуска» системы.
- После гормональной терапии (например, бусерелин): препараты, влияющие на всю гормональную ось (например, для лечения эндометриоза или миомы), могут вызывать менструальноподобные кровотечения после окончания курса. Полное восстановление собственного цикла может произойти в течение нескольких месяцев (например, через 84 дня после последней инъекции бусерелина).
Восстановление цикла после операций и вмешательств
В этой таблице представлена информация о восстановлении цикла после различных процедур.
| Процедура | Когда ждать первые месячные (в норме) | На что обратить внимание |
| Гистероскопия | В течение 1 месяца после процедуры. | Задержка более месяца — повод для визита к врачу. Следует тщательно соблюдать гигиену, чтобы избежать инфекции. |
| Лечение внематочной беременности | Через 30–40 дней после операции. | Кровянистые выделения, начавшиеся раньше этого срока, могут быть маточным кровотечением и требуют срочной медицинской помощи. |
| Замершая беременность (выскабливание) | В течение 1 месяца после чистки. | Длительная задержка, сильные боли или очень обильные выделения могут говорить о воспалении или гормональном сбое. |
| Медикаментозный аборт | В течение 1–2 месяцев. | Задержка более 2 месяцев, боли, тошнота могут указывать на сохранение беременности или осложнения. Необходимо сделать УЗИ. |
| Перенос эмбриона (ЭКО) | В срок, соответствующий вашему обычному циклу. | Отсутствие месячных в срок не является стопроцентным подтверждением беременности. Нужен анализ на ХГЧ. Первые после процедуры месячные могут быть более обильными и болезненными из-за предшествующей стимуляции. |
| Прижигание эрозии шейки матки | Возможна задержка или изменение характера выделений. | Нерегулярность или увеличение обильности в первые 1–2 цикла — вариант нормы. Для заживления важно соблюдать охранительный режим (отказ от секса, горячих ванн, тяжёлых нагрузок). |
| Установка/удаление ВМС | — | Кровянистые выделения после установки — не менструация, а реакция матки. Если они длительные и обильные, спираль, возможно, потребуется удалить. |
Ключевые принципы восстановления и тревожные сигналы
Процесс восстановления менструального цикла зависит от индивидуальных особенностей организма, сложности процедуры и того, насколько строго вы следуете рекомендациям врача в послеоперационный период.
Независимо от типа перенесённого вмешательства, существует ряд тревожных симптомов, при появлении которых нужно незамедлительно обратиться к гинекологу:
- Очень обильное кровотечение, при котором прокладка максимальной впитываемости промокает менее чем за 1 час.
- Сильные, нестерпимые боли внизу живота.
- Повышение температуры тела, озноб, слабость (признаки воспаления).
- Выделения с неприятным резким запахом.
- Задержка менструации более чем на 2 месяца без установленной причины (например, беременности).
Помните, что ваш менструальный цикл — это важный индикатор женского здоровья. Внимательное отношение к его изменениям после любых медицинских манипуляций — это залог быстрого восстановления и своевременного выявления возможных проблем.

Пролактин — это ключевой гормон, который не только регулирует лактацию, но и играет важнейшую роль в женской репродуктивной системе. Он обеспечивает овуляцию, поддерживает менструальный цикл и помогает сохранить беременность. Однако, когда его уровень в крови выходит за пределы нормы, это может стать серьезным препятствием на пути к зачатию и вынашиванию ребенка. Состояние, при котором уровень гормона повышен, называется гиперпролактинемией.
Функции пролактина и его влияние на фертильность
Пролактин выполняет несколько жизненно важных функций, особенно в контексте материнства:
- Регуляция лактации: это его основная задача после родов.
- Стимуляция развития молочных желез у девочек в период полового созревания.
- Поддержание беременности: во время вынашивания ребенка пролактин совместно с прогестероном помогает сохранить плод и обеспечить его нормальное развитие.
- Контроль менструального цикла и овуляции: нормальный уровень гормона необходим для своевременного выхода яйцеклетки из яичника.
Именно последняя функция делает пролактин критически важным для зачатия. Когда его уровень слишком высок, он подавляет овуляцию, может вызывать нерегулярность или полное прекращение менструаций (аменорею), что напрямую ведет к бесплодию. Кроме того, гиперпролактинемия может снижать либидо и провоцировать выделение молозива из груди вне периода лактации (галакторею).
Причины повышения пролактина
Причины гиперпролактинемии делятся на две большие группы: физиологические (естественные) и патологические (связанные с заболеваниями).
Физиологические причины — это временные и нормальные состояния, при которых уровень гормона растет:
- Беременность и период грудного вскармливания (лактации).
- Интенсивная физическая нагрузка, стресс.
- Сон, половой акт.
- Прием пищи, богатой белками.
Патологические причины, требующие медицинского внимания и лечения:
- Опухоли гипофиза (чаще всего доброкачественные — пролактиномы).
- Гипотиреоз — снижение функции щитовидной железы.
- Синдром поликистозных яичников (СПКЯ).
- Хронические заболевания печени или почек.
- Прием некоторых лекарств: противорвотных, антидепрессантов, нейролептиков, противозачаточных таблеток с высокими дозами эстрогенов.
Диагностика и нормальные значения
Для точной диагностики важно правильно сдать анализ. Кровь из вены берут утром, натощак, через 2-3 часа после пробуждения. Накануне нужно избегать стрессов, половых контактов, тепловых процедур (бани, сауны) и осмотра молочных желез.
Норма пролактина у небеременных женщин варьируется в зависимости от фазы менструального цикла:
- Фолликулярная фаза (начало цикла): 4.5 — 33 нг/мл (или 136 — 999 мкМЕ/мл)
- Овуляторная фаза (середина цикла): 6.3 — 49 нг/мл (190 — 1484 мкМЕ/мл)
- Лютеиновая фаза (конец цикла): 4.9 — 40 нг/мл (148 — 1212 мкМЕ/мл)
Во время беременности уровень гормона значительно и закономерно повышается.
Лечение и восстановление фертильности
Стратегия лечения полностью зависит от причины гиперпролактинемии. Если повышение вызвано лекарствами, врач рассматривает возможность их отмены или замены. При гипотиреозе назначается терапия гормонами щитовидной железы.
Основным методом лечения, особенно при опухолях гипофиза или идиопатической (неясной) гиперпролактинемии, является медикаментозная терапия. Для этого применяют препараты-агонисты дофамина (например, каберголин или бромокриптин). Они эффективно снижают выработку пролактина, уменьшают размеры опухоли и восстанавливают овуляцию и менструальный цикл. Именно на фоне приема этих препаратов у многих женщин наступает долгожданная беременность.
Хирургическое вмешательство (удаление опухоли гипофиза) требуется редко, только если лекарства не помогают, непереносимы или если опухоль имеет большие размеры и сдавливает окружающие структуры мозга.
Важно: Повышенный пролактин — не приговор для репродуктивного здоровья. Современная медицина располагает эффективными средствами диагностики и лечения этого состояния. Своевременное обращение к гинекологу-эндокринологу, точная диагностика и адекватная терапия в большинстве случаев позволяют нормализовать гормональный фон, восстановить фертильность и осуществить мечту о материнстве.

Я долго не решалась рассказать это вслух. В моём городке о таком не говорят — здесь вообще мало говорят о будущем. Работы почти нет, а я одна воспитываю сына. Мы живём вчетвером в однокомнатной квартире: я, мой мальчишка и мои родители. Вечерами мама с папой мечтают о тишине, а у меня растёт шумный, быстрый, живой ребёнок — игрушки по всей комнате, крики, беготня. Я всё время разрываюсь между чувством вины перед родителями и страхом, что мой сын растёт в постоянном «тише, не шуми».
Долгое время мне казалось, что так будет всегда. Мы будем жить друг у друга на головах, я — считать копейки, а будущее останется чем-то туманным и безнадёжным. И однажды в социальной сети я увидела объявление: «Требуются суррогатные мамы».
Я несколько недель прокручивала это в голове. Можно ли? Имею ли я право? По всем медицинским параметрам я подходила. Деньги могли бы изменить нашу жизнь — отдельное жильё, нормальные условия для сына. И где-то рядом с этим была мысль: я ведь могу ещё и кому-то помочь.
Решение окончательно пришло неожиданно. На форуме я познакомилась с Ириной. Ей было 38. За её плечами — выкидыши, страшные медицинские слова, которые она писала почти без знаков препинания: «бесплодие», «гистерэктомия», «онкология», «удаление матки».
«Я у родителей одна, — писала она. — Они так ждут внуков. Нам очень нужна помощь».
В тот момент всё внутри у меня встало на место. Я поняла, что не смогу пройти мимо. При первой встрече Ирина почти всё время плакала и попросила показать фотографию моего сына. Смотрела на экран так, будто боялась дышать.
Мы быстро сблизились. Обследование в клинике прошло легко, врачи сказали, что я подхожу идеально. Беременность наступила после первого же переноса. Почти сразу мне сняли квартиру — отдельную, тихую. Я впервые за долгое время почувствовала пространство вокруг себя.
Первые три месяца Ирина звонила через день. Спрашивала, как я себя чувствую, что мне нужно. Каждую неделю приносила моему сыну маленькие подарки — машинки, книжки, сладости. Если я долго не отвечала, она могла приехать и стучаться в дверь. Иногда это раздражало, но чаще вызывало странную смесь жалости и тревоги за неё.
Мы гуляли вместе в парке, на пятом месяце она оплатила нам с сыном поездку на море. На седьмом предложила переехать к ней, в дом, но я отказалась. Мне важно было оставаться на своей территории. На восьмом месяце она звонила почти каждый час.
И вот тогда я поймала себя на мысли: я почти ничего о ней не знаю. Кроме болезни — ничего. Есть ли у неё муж? Родители? Где она живёт, кем работает? Мы всегда говорили обо мне, о моём самочувствии, о моём ребёнке. Сейчас Ирина звонит мне три раза в день. Она уже выбрала кроватку, придумала имя девочке — в честь прабабушки. Когда я попыталась осторожно спросить о ней самой, она отшутилась: «Давай потом поговорим».
Я не знаю, наступит ли это «потом». Не знаю, будем ли мы общаться дальше, когда всё закончится. В комментариях под похожими историями люди пишут разное. Кто-то осуждает: «Как можно так?» Кто-то пугает привязанностью, болью, пустотой после родов. Кто-то, наоборот, благодарит и называет нас ангелами. Я читаю всё это и понимаю: ни один комментарий не знает моей жизни.
Каждый вечер я глажу свой большой живот и тихо говорю девочке внутри, что у неё будет самая любящая мама на свете. Не я — другая, её настоящая мама. Я знаю только одно: я помогу Ирине стать счастливой. И помогу этой девочке появиться на свет. Всё остально - уже не так важно.

Гормональная терапия — важная часть программы ЭКО. Именно с ней связано больше всего вопросов, страхов и мифов. При этом для врачей гормоны — это управляемый и хорошо изученный инструмент, который помогает повысить шансы на беременность и благополучные роды.
Зачем нужны гормоны при ЭКО
В естественном цикле у женщины обычно созревает одна яйцеклетка. Для ЭКО этого недостаточно. Гормональная терапия позволяет стимулировать яичники, чтобы за один цикл получить несколько зрелых яйцеклеток. Это увеличивает вероятность успешного оплодотворения и выбора качественных эмбрионов.
Гормоны применяются не только до пункции. После переноса эмбриона они помогают поддержать слизистую оболочку матки и создать условия для наступления и сохранения беременности.
Какие гормоны используют
В программах ЭКО применяются препараты, близкие по составу к естественным гормонам организма. Чаще всего это гонадотропины для стимуляции яичников, препараты для контроля овуляции и прогестерон для поддержки второй фазы цикла.
Подбор схемы всегда индивидуален. Врач учитывает возраст, причину бесплодия, результаты анализов и предыдущий опыт лечения.
Гормоны после переноса эмбриона
После переноса эмбриона гормональная терапия продолжается. Основная задача — поддержать имплантацию и раннюю беременность. Чаще всего используется прогестерон, иногда в сочетании с эстрогенами.
Если беременность наступает, препараты постепенно отменяют. Это происходит под контролем врача, когда плацента начинает самостоятельно вырабатывать нужное количество гормонов.
Частые страхи и мифы
Один из распространённых мифов — что гормоны «разрушают» организм. На самом деле препараты применяются ограниченное время и в строго рассчитанных дозах. Они не накапливаются в организме и не вызывают гормональную зависимость.
Ещё один страх связан с набором веса. Небольшие колебания массы тела возможны, но чаще они связаны с задержкой жидкости и снижением активности во время лечения. После завершения терапии вес обычно возвращается к исходным значениям.
Иногда женщины опасаются, что гормональная терапия повышает риск серьёзных заболеваний. Современные данные не подтверждают связь программ ЭКО с ростом онкологических заболеваний при правильном медицинском наблюдении.
Возможные побочные эффекты
Как и любое лечение, гормональная терапия может сопровождаться побочными эффектами. Среди них — вздутие живота, чувствительность молочных желёз, перепады настроения, усталость. Эти симптомы чаще всего временные и проходят после завершения стимуляции.
Редким, но известным осложнением является синдром гиперстимуляции яичников. Для его профилактики врачи используют щадящие протоколы и внимательно следят за состоянием пациентки.
Влияние гормонов на беременность и роды
Гормоны, применяемые при ЭКО, не ухудшают течение беременности и не влияют негативно на будущие роды. После завершения поддержки организм работает в обычном режиме, как при естественно наступившей беременности.
Тактика ведения родов определяется состоянием женщины и плода, а не фактом гормональной терапии в прошлом.
Почему важно доверять врачу
Гормональная терапия при ЭКО — это точная и контролируемая часть лечения бесплодия. Самостоятельное изменение доз или отказ от препаратов может снизить шансы на беременность.
Понимание того, зачем назначаются гормоны и как они действуют, помогает снизить тревожность и пройти путь к беременности более спокойно и уверенно.

Эндометрий — это внутренняя выстилка матки, та самая «почва», в которой должен укорениться и расти эмбрион. От его состояния, толщины и структуры напрямую зависит, наступит ли беременность. И если вы когда-либо задавались вопросами о том, почему «эндометрий тонкий», «когда его лучше проверять» или «можно ли его нарастить», — вы не одиноки. Это самые частые темы в кабинете репродуктолога. Давайте разберём их по порядку.
1. Что такое эндометрий и как он меняется в течение цикла?
Эндометрий — это не статичная ткань. Он живёт по своим законам и полностью перестраивается каждый менструальный цикл. В этом процессе выделяют три ключевые фазы:
Фаза пролиферации (1–14-й день цикла). Под действием эстрогенов, которые вырабатываются растущими фолликулами, эндометрий начинает восстанавливаться после месячных и активно утолщаться. К середине цикла он достигает толщины 7–10 мм.
Секреторная фаза (15–28-й день). После овуляции на месте лопнувшего фолликула образуется жёлтое тело, которое начинает вырабатывать прогестерон. Под влиянием прогестерона эндометрий перестаёт расти, зато в нём происходят важнейшие изменения: железы начинают выделять питательный секрет, кровеносные сосуды разрастаются. Эндометрий становится рыхлым, сочным — идеальным для имплантации эмбриона. Его толщина в эту фазу может достигать 12–16 мм.
Менструация. Если беременность не наступила, уровень прогестерона падает, сосуды спазмируются, и функциональный слой эндометрия отторгается — начинаются месячные. Цикл повторяется заново.
2. Какая толщина эндометрия считается нормальной для зачатия?
Это, пожалуй, самый частый вопрос. Краткий ответ: для успешной имплантации в день переноса эмбриона (или в «окно имплантации» при естественном цикле) оптимальная толщина эндометрия составляет 8–14 мм.
Цифры, на которые ориентируются врачи:

Важно: толщина эндометрия оценивается строго на определённый день цикла или день цикла ЭКО. Сравнивать толщину на 7-й день и на 21-й день бессмысленно — в разные фазы нормы абсолютно разные.
3. Почему эндометрий может быть тонким и что с этим делать?
Тонкий эндометрий (менее 7 мм в середине лютеиновой фазы) — одна из частых причин бесплодия и неудачных попыток ЭКО. Причины могут быть разными:
Механические повреждения базального слоя. Самая частая причина. После грубых выскабливаний, множественных абортов, операций на матке может пострадать ростковый (базальный) слой эндометрия. Если он разрушен, эндометрий больше никогда не вырастет до нормальной толщины — это состояние называется «синдром Ашермана» (внутриматочные синехии).
Гормональные нарушения. Дефицит эстрогенов (часто при низком овариальном резерве, в перименопаузе, при гипогонадотропном гипогонадизме) не позволяет эндометрию нарастить нужную толщину.
Нарушение кровотока в матке. Тромбофилии, анемия, курение, спайки в полости матки — всё, что ухудшает кровоснабжение, мешает росту эндометрия.
Хронический эндометрит. Вялотекущее воспаление в матке делает эндометрий «неполноценным»: он может быть нормальной толщины, но его структура нарушена, и он не способен принять эмбрион.
Идиопатический тонкий эндометрий. Иногда при полном порядке всех анализов причина остаётся неизвестной. Это самый сложный случай для лечения.
Что предлагает современная медицина для «наращивания» эндометрия?
Лечение всегда зависит от причины:
- Гормональная поддержка: эстрогены (прогинова, дивигель, эстрофем) в разных дозировках и схемах. Иногда в комбинации с вагинальным виагрой (улучшает кровоток).
- Улучшение кровотока: аспирин в низких дозах, пентоксифиллин (трентал), витамин Е, L-аргинин.
- Физиотерапия: электрофорез с цинком, магнитотерапия, лазеротерапия — стимулируют регенерацию.
- PRP-терапия (плазмолифтинг): введение в эндометрий собственной обогащённой тромбоцитами плазмы крови. Это один из самых эффективных современных методов при тонком эндометрии.
- Гранулоцитарный колониестимулирующий фактор (филграстим): введение в полость матки препарата, который стимулирует рост клеток.
- Хирургическое лечение: при синдроме Ашермана — гистероскопическое рассечение синехий, восстановление полости матки.
Важный нюанс: если базальный слой разрушен необратимо, никакое лечение не поможет. В такой ситуации единственный выход — суррогатное материнство или (в некоторых странах) трансплантация матки. К счастью, полное разрушение базального слоя встречается редко.
4. Какая структура эндометрия считается хорошей?
Толщина — это не всё. Даже толстый эндометрий может быть «плохим», если его структура нарушена. Признаки хорошего эндометрия в «окно имплантации»:
- Трёхслойность — на УЗИ отчётливо видны три слоя: два гиперэхогенных (светлых) по краям и один гипоэхогенный (тёмный) посередине. Это признак того, что эндометрий правильно подготовлен прогестероном.
- Однородность — нет кист, полипов, участков гиперплазии.
- Отсутствие патологических включений — внутриматочных синехий, миоматозных узлов, деформирующих полость.
Если эндометрий толстый, но без трёхслойности — это может быть признаком гиперплазии, хронического эндометрита или просто недостаточной подготовки прогестероном. Такой эндометрий не готов к имплантации.
5. Когда лучше делать УЗИ эндометрия?
УЗИ эндометрия информативно только в привязке к дню цикла. Вот ориентиры:
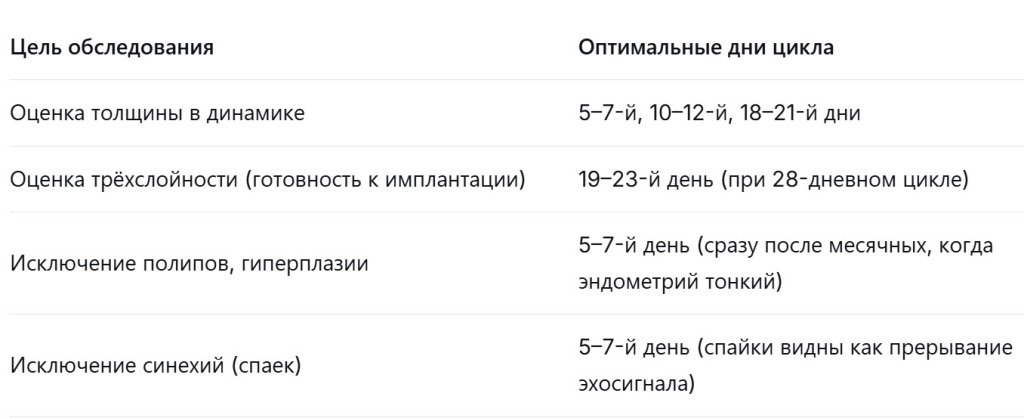
Для пациенток в программе ЭКО все сроки определяет врач индивидуально под конкретный протокол.
6. Что такое «окно имплантации» и как узнать, что оно «сдвинуто»?
«Окно имплантации» — это короткий промежуток времени (всего 4–5 дней в середине лютеиновой фазы), когда эндометрий максимально готов принять эмбрион. В норме оно приходится на 19–23-й день цикла (при 28-дневном цикле).
Однако у некоторых женщин это окно может быть сдвинуто — наступать раньше (на 16–18-й день) или позже (на 24–26-й день). Если перенос эмбриона происходит не в индивидуальное окно имплантации, даже идеальный эмбрион не приживётся.
Как диагностируют сдвиг окна имплантации? Существует специальный генетический тест — ERA-тест (Endometrial Receptivity Array). В день предполагаемого окна имплантации берут биопсию эндометрия и анализируют экспрессию 236 генов, отвечающих за рецептивность. Тест с вероятностью 98% определяет, открыто окно имплантации или нет, и если сдвинуто — на сколько дней.
Для кого рекомендован ERA-тест:
- Две и более неудачные попытки ЭКО с качественными эмбрионами.
- Тонкий эндометрий в анамнезе.
- Хронический эндометрит.
- Аденомиоз, миомы матки.
- Неудачи после переноса генетически тестированных эмбрионов.
7. Как подготовить эндометрий к ЭКО или естественному зачатию?
Самый эффективный способ — работать в связке с врачом. Но есть общие принципы, которые можно и нужно соблюдать:
Образ жизни:
- Отказ от курения — никотин резко ухудшает кровоток в матке и снижает толщину эндометрия в среднем на 30–40%.
- Умеренные физические нагрузки — улучшают кровообращение в малом тазу.
- Нормализация веса — как дефицит, так и ожирение нарушают гормональный баланс.
- Управление стрессом — высокий кортизол снижает чувствительность эндометрия к прогестерону.
Питание и добавки (после консультации с врачом):
- Витамин Е — улучшает кровоток.
- L-аргинин — расширяет сосуды эндометрия.
- Витамин D — участвует в регуляции генов рецептивности.
- Омега-3 жирные кислоты — снижают воспаление.
- Фолиевая кислота — необходима для деления клеток эндометрия.
Медицинские методы (по назначению):
- Гормональная поддержка (эстрогены + прогестерон).
- PRP-терапия (плазмолифтинг эндометрия).
- Лечение хронического эндометрита (антибиотики + пробиотики).
- Физиотерапия.
Резюме
- Эндометрий — живая, циклически меняющаяся ткань. Его состояние оценивают строго в привязке к дню цикла.
- Толщина 8–14 мм в середине лютеиновой фазы — оптимальна для имплантации. Менее 6 мм — критически низкая.
- Тонкий эндометрий лечится, но успех зависит от причины. Если базальный слой разрушен необратимо — это редкая, но тяжёлая ситуация.
- Структура важнее толщины. Трёхслойный эндометрий — признак готовности к имплантации.
- Окно имплантации может сдвигаться. Если у вас повторные неудачи ЭКО — обсудите с врачом ERA-тест.
- Подготовка эндометрия — это комплексный процесс, включающий образ жизни, питание, а иногда и современные медицинские технологии (PRP, физиотерапия).
Понимание того, как работает ваш эндометрий, — это огромный шаг к тому, чтобы беременность наступила и благополучно развивалась. Задавайте вопросы своему врачу, не стесняйтесь уточнять и переспрашивать. Чем больше вы знаете о своём организме, тем более эффективным будет лечение.
Имеются противопоказания. Необходима консультация специалиста.
Читайте по теме:
Подготовка эндометрия для успешного ЭКО
Гистологическое исследование эндометрия: зачем его проводят и что оно показывает

Мужское бесплодие — это диагноз, который все чаще ставят современным мужчинам после консультации с урологом-андрологом или репродуктологом.
Иногда для спокойствия и выбора правильной стратегии нужен всего один ответ от квалифицированного врача.
https://iplus1.ru/topics/besplodie/posts/19
****
https://iplus1.ru/topics/besplodie/posts/531
https://iplus1.ru/topics/vse-ob-eko/posts/101
https://iplus1.ru/topics/besplodie/posts/578
https://iplus1.ru/topics/besplodie/posts/488
****
https://iplus1.ru/topics/besplodie/posts/471
https://iplus1.ru/topics/iskusstvennaya-inseminaciya/posts/412
https://iplus1.ru/topics/besplodie/posts/479
****
https://iplus1.ru/topics/bez-temi/posts/456
https://iplus1.ru/topics/besplodie/posts/427
https://iplus1.ru/topics/besplodie/posts/367
https://iplus1.ru/topics/besplodie/posts/442
https://iplus1.ru/topics/besplodie/posts/94
https://iplus1.ru/topics/besplodie/posts/376
https://iplus1.ru/topics/bez-temi/posts/342
https://iplus1.ru/topics/bez-temi/posts/378
https://iplus1.ru/topics/besplodie/posts/505
https://iplus1.ru/topics/besplodie/posts/392
https://iplus1.ru/topics/besplodie/posts/465
https://iplus1.ru/topics/besplodie/posts/280
https://iplus1.ru/topics/besplodie/posts/95

Наш эксперт - акушер-гинеколог, репродуктолог, кандидат медицинских наук из клиники "Доктор Фронталь" Ольга Алимова.
Когда врач предлагает женщине рассмотреть программу с донорскими яйцеклетками, это часто воспринимается как тяжелый шаг. Возникает невидимая граница: «свои» — значит, настоящие, «чужие» — значит, не совсем мои. Многие отказываются от этого варианта, даже если шансы на беременность с собственными клетками практически отсутствуют. Однако в последние годы в репродуктологии появился подход, который позволяет не выбирать, а совмещать - комбинированный протокол (в международной практике — Tandem Cycle).
Как это работает
Женщина проходит обычную стимуляцию, но с одним отличием: в день пункции у нее забирают не только ее собственные фолликулы, но и яйцеклетки донора. В эмбриологической лаборатории все идет параллельно: яйцеклетки пациентки и донора оплодотворяют спермой партнера (обычно методом ИКСИ), выращивают эмбрионы и проводят генетическое тестирование.
К моменту переноса у женщины есть полная картина. Если среди ее собственных эмбрионов есть здоровые, генетически нормальные — их переносят. Если нет, но есть эмбрионы от донора — они становятся запасным вариантом.
Психологически это устроено иначе, чем «просто взять донорские клетки». Женщина не сдается, не опускает руки. Она пробует свои, но подстраховывается. И результат этого эксперимента становится для нее точкой опоры, а не поражением.
Для кого этот подход
Комбинированный протокол подходит не всем, но в ряде случаев он становится оптимальным выбором.
Женщины после 40 лет. В этом возрасте доля генетически нормальных яйцеклеток снижается, и даже при хорошем ответе на стимуляцию эмбрионы могут оказаться с хромосомными нарушениями. Комбинированный протокол позволяет не тратить время на серию неудачных попыток, а сразу получить альтернативу.
Пациентки с низким овариальным резервом (низкий АМГ, высокий ФСГ, малое количество антральных фолликулов). Если собственных яйцеклеток мало, прогноз на получение качественных эмбрионов неопределенный. Подстраховка донорскими клетками делает цикл осмысленным и результативным.
Пары с повторными неудачами ЭКО. Если в нескольких протоколах перенос эмбрионов не привел к беременности или были получены только эмбрионы с хромосомными нарушениями по данным ПГТ-А, комбинированный цикл позволяет проверить, связана ли проблема с качеством яйцеклеток.
Что происходит с эмбрионами
В комбинированном протоколе все эмбрионы, полученные в цикле, проходят одинаковый путь. Их выращивают до стадии бластоцисты (5–7 дней развития), при необходимости проводят генетическое тестирование и замораживают.
Важно: эмбрионы от собственных и донорских яйцеклеток выращивают раздельно, чтобы исключить любую путаницу. Решение о том, какие эмбрионы переносить, принимают сами родители. Врач информирует о рисках и шансах, но не навязывает.
Если у женщины есть собственный эмбрион с нормальным набором хромосом, она может выбрать его. Если нет — донорский. Если есть оба варианта — можно обсудить с врачом, какой путь лучше.
Психологический аспект
Самый сложный вопрос, который возникает у женщин, рассматривающих комбинированный протокол: «Смогу ли я потом принять донорского ребенка, если мои клетки не сработают?»
Ответ не лежит на поверхности. У каждой свой путь принятия. Но те, кто прошел через комбинированный протокол, часто говорят об одном: знать, что они сделали все возможное, было важнее, чем финальный выбор. Они пробовали свои клетки — и получили объективный результат.
Кроме того, в комбинированном протоколе ребенок, рожденный от донорской яйцеклетки, все равно генетически связан с отцом, а мать вынашивает его, рожает, кормит грудью и воспитывает. Для многих пар этот факт становится важным аргументом.
Организационные моменты
Комбинированный протокол требует больше усилий, чем стандартный. Во-первых, это поиск донора и согласование его цикла с циклом пациентки. Обычно используют проверенных доноров с уже замороженными яйцеклетками, что упрощает процесс.
В некоторых клиниках комбинированный протокол предлагают как отдельную услугу с фиксированной ценой, которая включает определенное количество донорских яйцеклеток (например, 6 или 8), оплодотворение, выращивание эмбрионов и их заморозку.
Для многих пар финансовые затраты оказываются оправданными, если сравнивать их с серией неудачных самостоятельных попыток. Кроме того, такой подход позволяет избежать ситуации, когда женщина тратит годы на циклы с собственными клетками, не достигая результата, и только потом переходит к донорской программе.
Что говорят цифры
Статистика по комбинированным протоколам обнадеживает. У женщин старше 40 лет частота наступления беременности в таких циклах выше, чем в протоколах только с собственными яйцеклетками, и сопоставима с результатами донорских программ. При этом снижается число переносов, не приводящих к беременности, и, что важно, уменьшается эмоциональная нагрузка на пару.
Главный показатель успеха — в том, что женщины выходят из комбинированного протокола с результатом: либо с беременностью, либо с твердым пониманием дальнейшего пути.
Вместо заключения
Комбинированный протокол — это инструмент для тех, кто находится в зоне неопределенности: когда свои клетки еще есть, но шансы уже невысоки; когда возраст поджимает, а время терять нельзя; когда хочется попробовать последний раз, но не хочется потом жалеть о непопробованном.
Он позволяет дать себе шанс — и одновременно подстраховаться. Сделать все возможное — и принять результат, каким бы он ни был.
Тромбофилия — это состояние, при котором кровь становится более густой и склонной к образованию тромбов. Для женщин, планирующих беременность через ЭКО, этот диагноз звучит пугающе. Однако современная медицина позволяет успешно проходить программы вспомогательных репродуктивных технологий и вынашивать здорового ребенка даже при наличии наследственных или приобретенных нарушений свертываемости крови. Главное — знать о рисках заранее и соблюдать рекомендации врача.
Что такое тромбофилия и почему она важна при ЭКО?
Тромбофилия может быть врожденной (генетически обусловленной) или приобретенной (например, антифосфолипидный синдром). Ее опасность в том, что она повышает риск образования тромбов — сгустков крови, которые могут закупорить сосуды и нарушить кровоснабжение органов .
В программе ЭКО есть два фактора, которые дополнительно увеличивают этот риск:
- Гормональная стимуляция. Препараты, используемые для созревания фолликулов, вызывают быстрый и значительный рост уровня эстрадиола — в десятки и даже сотни раз за короткое время . Это приводит к изменению свертываемости крови: повышается уровень фибриногена, Д-димера, активируются факторы свертывания, снижается активность естественных антикоагулянтов .
- Синдром гиперстимуляции яичников (СГЯ). Это одно из самых серьезных осложнений ЭКО. При СГЯ риск тромбозов возрастает в 100 раз по сравнению с обычным состоянием . Именно с СГЯ связано до 70% всех тромботических осложнений в программах ВРТ .
При этом важно понимать: риск тромбоза напрямую коррелирует не с уровнем эстрадиола, а с введением триггера овуляции — препарата ХГЧ. Пик тромботической опасности приходится на период между 5 и 10 неделями после введения триггера .
Как тромбофилия влияет на исход ЭКО?
Повышенная свертываемость крови может влиять не только на здоровье женщины, но и на успех самой программы ЭКО. Основные риски:
- Нарушение имплантации. Микротромбы в сосудах эндометрия могут препятствовать нормальному прикреплению эмбриона к стенке матки .
- Проблемы с плацентацией. Нарушение кровоснабжения в ранние сроки беременности может привести к плацентарной недостаточности, задержке развития плода и гипоксии .
- Невынашивание беременности. Тромбофилия — одна из частых причин привычного выкидыша, особенно на ранних сроках .
Согласно данным исследований, частота выявления тромбофилии у женщин с неудачными попытками ЭКО в анамнезе составляет 52,4%, тогда как в группе без неудач — 29,8% . Это говорит о том, что нарушения гемостаза действительно играют роль в исходах программ ВРТ.
Кому необходимо обследование на тромбофилию?
Рутинный скрининг на тромбофилию показан не всем. Однако врач может назначить обследование, если у женщины есть один или несколько факторов риска :
- тромбозы в личном или семейном анамнезе (у близких родственников);
- несколько неудачных попыток ЭКО;
- привычное невынашивание (два и более выкидыша);
- потеря плода после 10 недель беременности;
- тяжелые осложнения в предыдущих беременностях (преэклампсия, HELLP-синдром, отслойка плаценты);
- возраст старше 35 лет;
- ожирение, курение, малоподвижный образ жизни.
Важно: неудачная попытка ЭКО или биохимическая беременность сами по себе не являются показанием к обследованию на наследственную тромбофилию .
Какие анализы нужно сдать?
Диагностика тромбофилии включает несколько этапов :
1. Генетическое исследование. Анализ ДНК на наличие мутаций в генах, отвечающих за свертываемость. Наиболее значимые:
- Мутация фактора V Leiden (F5) — повышает риск венозных тромбозов.
- Мутация протромбина G20210А (F2) — также приводит к избыточному тромбообразованию.
2. Определение уровня естественных антикоагулянтов:
- антитромбин III;
- протеин С;
- протеин S.
Их дефицит — один из признаков тромбофилии.
3. Гомоцистеин. Повышенный уровень этой аминокислоты повреждает сосудистые стенки и провоцирует тромбоз .
4. Антифосфолипидные антитела — маркеры приобретенной тромбофилии (антифосфолипидного синдрома).
Как проводится профилактика и лечение?
Если тромбофилия выявлена, врач (репродуктолог совместно с гематологом) разрабатывает индивидуальный план ведения. Основные подходы:
До начала протокола. При высоком риске тромбозов (например, у пациенток с антифосфолипидным синдромом) может быть рекомендовано отложить ЭКО до достижения ремиссии .
Во время стимуляции. В ряде случаев назначают профилактические дозы антикоагулянтов — низкомолекулярных гепаринов (фраксипарин, клексан и др.) . Их обычно начинают с первого дня стимуляции и отменяют за сутки до пункции фолликулов, чтобы избежать кровотечения. Затем, после подтверждения беременности, терапию возобновляют .
Важный нюанс: рутинное назначение антикоагулянтов не рекомендуется всем пациенткам, проходящим ЭКО. Это оправдано только при наличии четких показаний .
Во время беременности. При наступлении беременности терапию продолжают, так как риск тромбозов наиболее высок в первом триместре и может сохраняться в течение нескольких недель после разрешения СГЯ . Низкомолекулярные гепарины считаются безопасными для плода и не проходят через плаценту.
В послеродовом периоде. Профилактика тромбозов продолжается не менее 6 недель после родов .
Критически важный фактор: синдром гиперстимуляции яичников
Особого внимания заслуживает СГЯ. Это состояние развивается у 3–8% женщин, проходящих ЭКО, и многократно повышает риск тромбозов . При тяжелых формах СГЯ тромбоэмболические осложнения возникают у 1 из 128 пациенток — это в 20–30 раз выше, чем в общей популяции .
Профилактика СГЯ и тщательное наблюдение за пациентками из группы риска — одна из главных задач репродуктолога. При развитии СГЯ антикоагулянтная терапия назначается в обязательном порядке и продолжается до 8–12 недель после разрешения состояния .
Что можно сделать самостоятельно?
Помимо медицинской поддержки, образ жизни женщины также влияет на свертываемость крови. Врачи рекомендуют :
- пить достаточно жидкости (1,5–2 литра в день);
- контролировать массу тела;
- избегать длительного неподвижного положения;
- носить компрессионный трикотаж (по рекомендации врача);
- регулярно заниматься умеренной физической активностью;
- соблюдать сбалансированную диету.
Тромбофилия — не противопоказание для ЭКО, а фактор, требующий повышенного внимания. При грамотной подготовке, своевременной диагностике и правильно подобранной терапии женщины с нарушениями свертываемости крови имеют высокие шансы на успешное зачатие, вынашивание и рождение здорового ребенка. Главное — не скрывать от врача свои риски и следовать рекомендациям специалистов на всех этапах программы